肺癌腫瘤抑制因子1在雌激素受體、孕激素受體不同表達乳腺癌患者中的臨床意義
吳 曉,莊軼軒,陳炯玉,洪超群,張 凡
肺癌腫瘤抑制因子1在雌激素受體、孕激素受體不同表達乳腺癌患者中的臨床意義
吳 曉,莊軼軒,陳炯玉,洪超群,張 凡
目的分析肺癌腫瘤抑制因子1(tumor suppressor in lung cancer 1,TSLC1)與乳腺癌臨床病理和預后關系。方法 收集女性乳腺癌組織125例,采用免疫組織化學技術檢測TSLC1表達。結果 TSLC1主要表達在乳腺癌細胞質,其陽性率為38.4%(48/125),與患者的年齡、腫瘤大小、淋巴結轉移、臨床分期、人類表皮生長因子受體-2(human epidermal growth factor receptor-2,HER-2)表達無關,而與雌激素受體(estrogen receptor,ER)、孕激素受體(progesterone receptor,PR)表達相關(P<0.001)。 ER+(陽性)患者 TSLC1 陽性率低于ER-(陰性)患者[28.4%(25/88)與62.2%(23/37)];同樣,PR+患者TSLC1陽性率低于PR-患者[24.3%(17/70)與56.4%(31/55)]。Z檢驗顯示在ER+PR-的乳腺癌患者中TSLC1-和TSLC1+患者3年生存率差異有統計學意義(83.3%與14.3%,P=0.007),總體生存曲線差異有統計學意義(P=0.003)。Cox多因素回歸分析,TSLC1不是ER+PR-乳腺癌患者獨立的危險預后因素(比值比10.696,95%可信區間0.988~115.843,P=0.051)。結論 TSLC1在乳腺癌致病機制中與ER、PR相關,可作為臨床ER+PR-乳腺癌患者新的預后指標。
乳腺癌;肺癌腫瘤抑制因子1;雌激素受體;孕激素受體;免疫組織化學;預后
乳腺癌是我國女性最常見的惡性腫瘤[1],據世界衛生組織數據顯示,2008年我國女性乳腺癌的年齡標化發病率為21.6/10萬、占所有癌癥新發病例的14.2%,年齡標化病死率5.7/10萬、占所有癌癥死亡人數6.1%,5年患病率為120.8/10萬,可見乳腺癌已成為中國女性健康的巨大威脅。
乳腺癌的致病是一個多階段、多因素的復雜過程,致病機制包括環境、生活習慣、基因改變等。基因改變涉及轉錄組、蛋白組以及表觀遺傳學的變化,已成為目前研究的重點和熱點[2]。雌激素受體(estrogen receptor,ER)、孕激素受體(progesterone receptor,PR)和人類表皮生長因子受體-2(human epidermal growth factor receptor-2,HER-2)已經普遍用在分子水平對乳腺癌患者進行分型,對乳腺癌預后和治療的選擇有重要的指導意義[3]。ER在約75%的乳腺癌患者中有表達[4],雌激素與ER結合,可以誘導乳腺癌細胞分裂增殖[5];同時,雌激素可以誘導目標細胞PR生成,增強孕激素的作用[6]。孕激素的效應隨著組織細胞、環境或培養條件的不同而有差異,既可以促進乳腺癌細胞DNA合成進而促進細胞增殖,也可抑制乳腺癌細胞的生長[7]。ER和PR作為病理常規檢測的分子,對乳腺癌內分泌治療如他莫昔芬具有重要的指導意義。目前,普遍認為輔助內分泌治療的決定因素是激素受體狀況,ER+(陽性)者效果最好,部分 ER-(陰性)但 PR+的患者也可以使用他莫昔芬[8]。雖然ER+的乳腺癌是主要的乳腺癌分子分型,但有研究指出ER+PR-或ER-PR+是在臨床上和生物學上均不同于ER+PR+或ER-PR-的類型[9]。因此,將ER和PR聯合考慮對乳腺癌研究具有重要意義。
在肺癌中首次發現的肺癌腫瘤抑制因子1(tumor suppressor in lung cancer 1,TSLC1)基因,屬于免疫球蛋白超家族成員之一,涉及的功能包括細胞黏附、增殖、分化,在多種癌癥包括非小細胞肺癌、宮頸癌、結腸癌、喉癌、頭頸部腫瘤、食管癌、卵巢癌等中發揮抑制癌細胞遷移和浸潤的作用[10-12]。有研究卻指出,在部分腫瘤(如默克爾細胞癌[13]、T細胞血癌、小細胞肺癌[14])中TSLC1-預示低惡性程度和良好生存預后。因此,提示TSLC1很可能在腫瘤致病機制中具有兩面性,取決于腫瘤細胞類型以及TSLC1剪接體、轉錄本、表觀遺傳調控(包括甲基化、微小RNA)的不同。既往研究顯示,乳腺癌組織中TSLC1甲基化與ER和PR相關[15];另外,有研究指出TSLC1與激素受體無關[16]。鑒于其有限樣本及ER和PR在乳腺癌研究的重要性,進一步研究TSLC1的表達對ER和PR不同表達乳腺癌致病的作用具有重要意義。作者分析TSLC1在ER、PR不同表達乳腺癌組織中及其臨床病理、預后的關系,旨在為乳腺癌患者的預后判斷提供指導。
1 資料與方法
1.1 樣本來源 2001年10月—2010年12月在汕頭大學醫學院附屬腫瘤醫院接受外科手術治療的125例女性乳腺癌患者,年齡>50歲62例、≤50歲63例,石蠟包埋乳腺癌組織樣本均有病理確診;其中,ER+88例、ER-37例,PR+70 例、PR-55例,HER-2+59例、HER-2-66例。所有患者手術前均未經過放療、化療或內分泌治療。根據2002年美國癌癥聯合委員會第6版分期標準(腫瘤淋巴結轉移分期):腫瘤大小T1~T272例、T3~T452例,缺失1例;淋巴結轉移N0~N150例、N2~N374例,缺失 1例;臨床分期Ⅰ~Ⅱ期42例、Ⅲ~Ⅳ期為82例,缺失1例。臨床病理資料見表1。總生存期是指從患者入院到死于乳腺癌的這段時間。隨訪資料來自醫院隨訪室(電話隨訪),109例有隨訪信息,16例沒有隨訪信息(缺失率12.8%)。根據ER和PR的表達情況,將乳腺癌患者分為 ER-PR-30例、ER+PR-14例、ER-PR+1例、ER+PR+64例 4組。 中位觀察時間 38(2~139)個月。本研究由汕頭大學醫學院附屬腫瘤醫院倫理委員會審核并批準,所有患者或其親屬均閱讀并簽訂知情同意書。
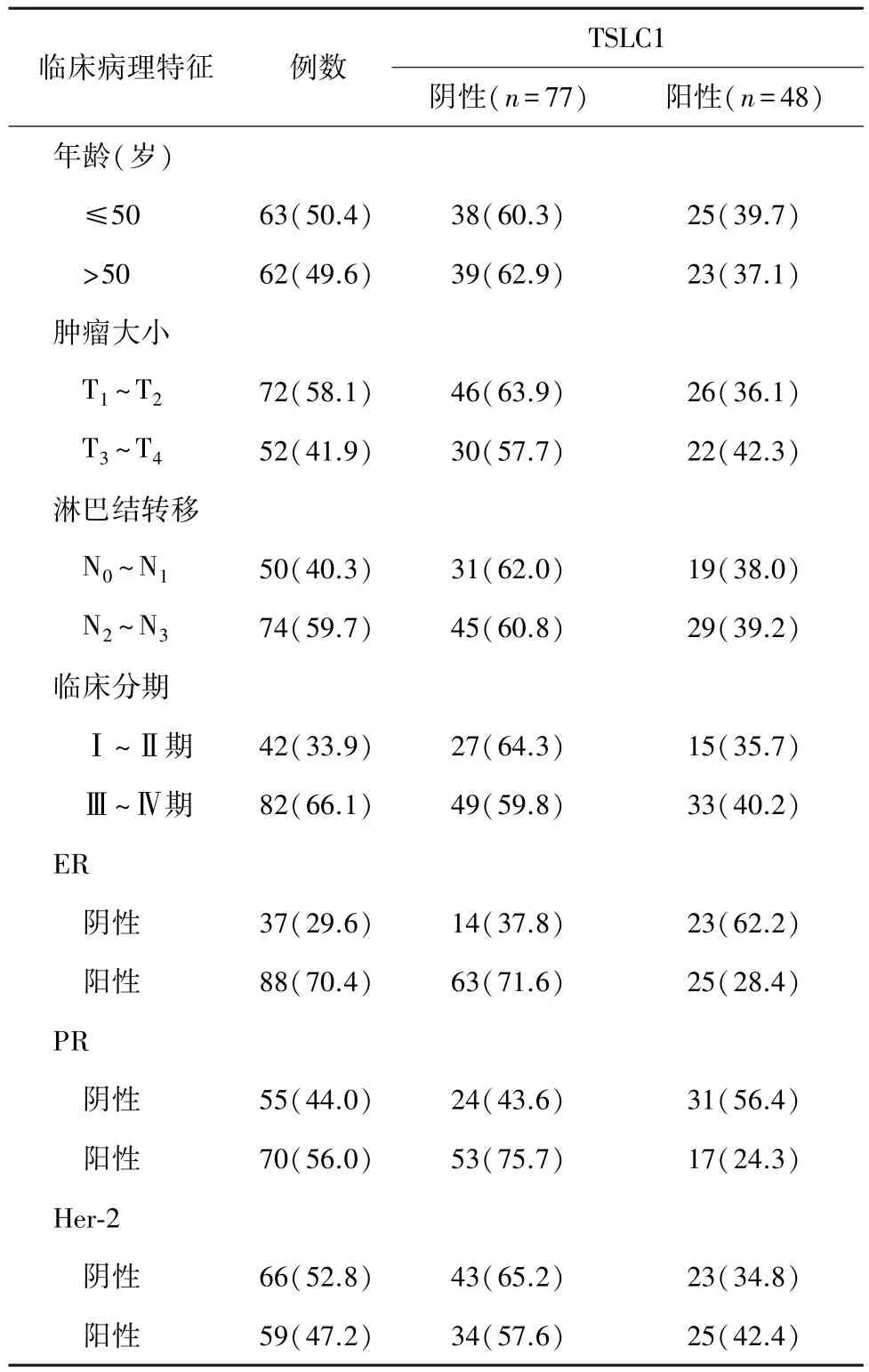
表1 TSLC1表達與乳腺癌患者臨床病理特征的關系[n(%)]
1.2 方法
1.2.1 免疫組織化學法主要試劑及方法 術后樣本在常規10%中性甲醛溶液中固定,經脫水、浸蠟、石蠟包埋保存。進行免疫組織化學檢測時,石蠟切片經二甲苯脫蠟、梯度乙醇水化,乙二胺四乙酸微波高壓抗原修復,3%過氧化氫封閉內源性過氧化氫酶,滴加正常羊血清以封閉非特異性的背景染色。滴加適當稀釋一抗(1∶200),兔抗人TSLC1多克隆抗體(英國Abcam公司),磷酸鹽緩沖液(phosphate buffered saline,PBS)沖洗后滴加適量GTVision即用型二抗(丹麥DAKO公司)。二氨基聯苯胺法(廈門邁新生物技術有限公司)染色,蘇木素復染。用已知陽性組織切片作為陽性對照,陰性對照用PBS代替一抗,同時每例取一張切片做蘇木素-伊紅染色觀察形態學[17]。
1.2.2 評分標準 由2位病理醫生對染色結果進行評估。采用2種計分法:①按陽性細胞百分比計分,在高倍顯微鏡下,每張切片隨機選擇5個視野,觀察計數100個腫瘤細胞的陽性百分比,陽性百分比≤5%為0分、6%~25%為1分、26%~50%為2分、51%~75%為3分、>75%為4分;②按著色強度計分,無陽性著色為0分、黃色陽性顆粒為1分、棕黃色陽性顆粒為2分、棕褐色陽性顆粒為3分。將陽性細胞百分比評分與著色強度評分相乘綜合評定染色結果,≤2分的為TSLC1-,>2分的為TSLC1+。
1.3 統計學處理 應用SPSS 17.0軟件,TSLC1表達與臨床病理特征之間的關系采用χ2檢驗,生存曲線采用Kaplan-Meier法和Log-rank繪制比較,3年生存率比較采用Z檢驗,生存分析采用Cox回歸分析,P<0.05為差異有統計學意義。
2 結果
2.1 TSLC1表達情況及其與乳腺癌患者臨床病理特征的關系 在乳腺癌組織中,TSLC1主要表達于細胞質,呈黃色或棕黃色(圖1)。125例乳腺癌組織中TSLC1陽性率38.4%(48/125)。ER+患者中,TSLC1陽性率28.4%(25/88),低于ER-患者62.2%(23/37),差異有統計學意義(χ2=12.546、P<0.001);同樣,TSLC1陽性率在PR+患者中24.3%(17/70),也低于PR-患者56.4%(31/55),差異也有統計學意義(χ2=13.398、P<0.001)。 此外,TSLC1 的表達與年齡(χ2=0.088、P=0.766)、腫瘤大小(χ2=0.489、P=0.485)、淋巴結轉移(χ2=0.018、P=0.894)、臨床分期(χ2=0.240、P =0.624)、HER-2 的表達(χ2=0.746、P=0.388)均無關(表 1)。
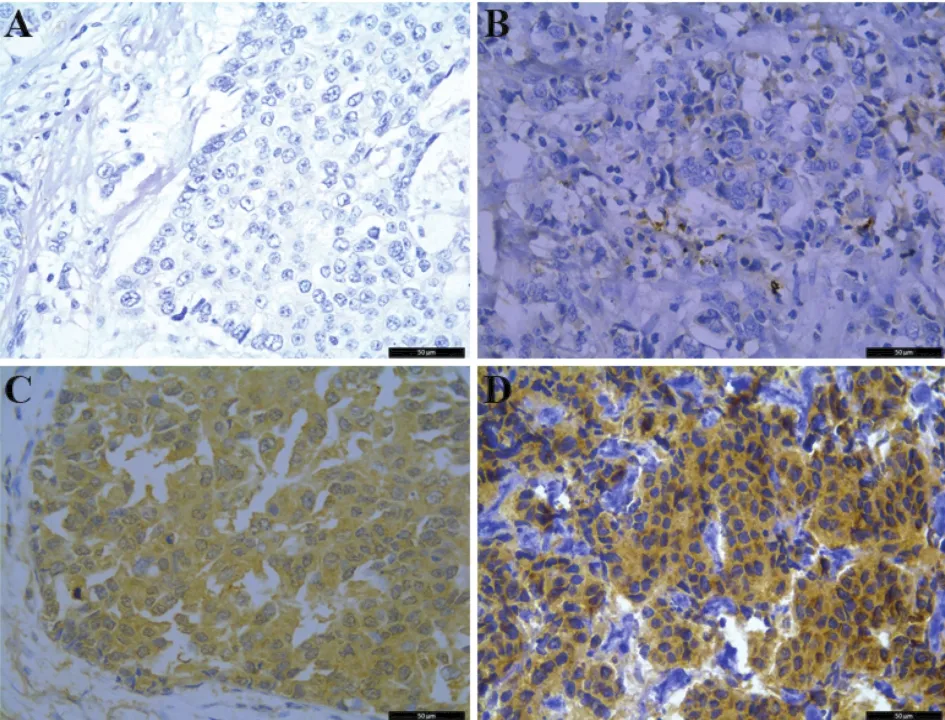
圖1 TSLC1在乳腺癌組織中的表達(免疫組織化學染色×400)
2.2 TSLC1的表達與乳腺癌患者預后的關系 有隨訪記錄的109例中,TSLC1不同表達患者3年生存率(P=0.437,表2)與總體生存曲線(P=0.416,圖2)差異均無統計學意義。30例ER-PR-患者中,TSLC1不同表達患者3年生存率(P=0.434,表2)與總體生存曲線(P=0.375,圖2)差異均無統計學意義。14例ER+PR-患者中,TSLC1不同表達患者3年生存率(P=0.007,表2)與總體生存曲線(P=0.003,圖2)差異均有統計學意義。64例ER+PR+患者中,TSLC1不同表達患者 3年生存率(P=0.343,圖2)與總體生存曲線(P=0.686,圖2)差異均無統計學意義。因ER-PR+的乳腺癌患者只有1例,未進行生存率分析。
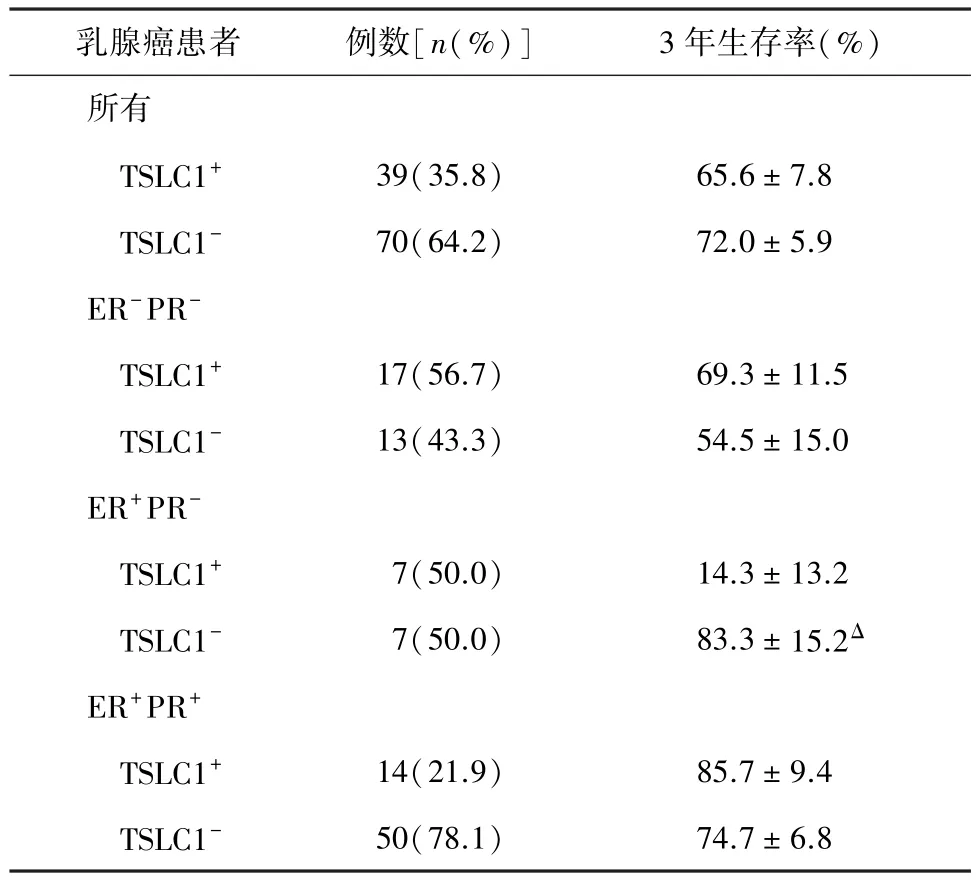
表2 乳腺癌患者3年生存率
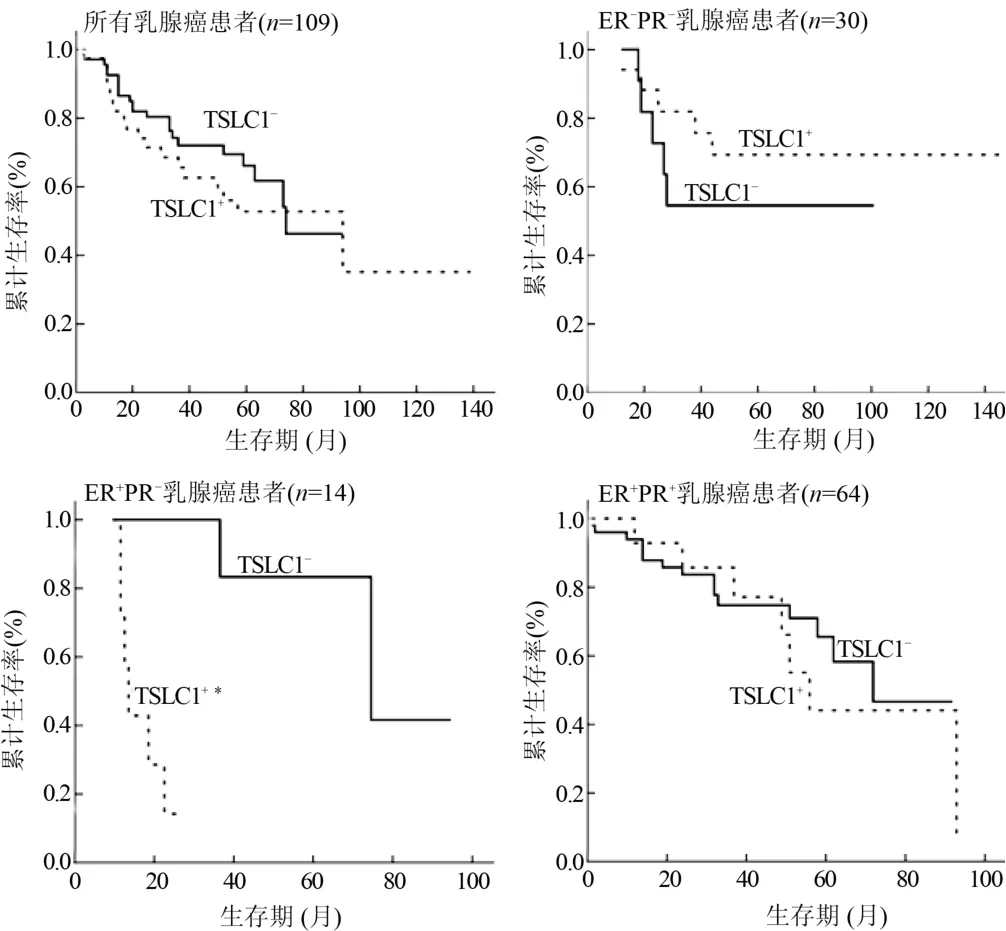
圖2 TSCL1不同表達的乳腺癌患者總體生存曲線
Cox回歸單因素和多因素(校正的因素包括年齡、腫瘤大小和淋巴結轉移)分析顯示,在所有125例中,TSLC1不是乳腺癌的預后因子(表3)。在ER+PR+患者中,TSLC1也不是乳腺癌預后因子(表3)。而在ER+PR-中,單因素分析顯示TSLC1是乳腺癌患者生存危險預后因子(P=0.040,表3);而在校正年齡、腫瘤大小和淋巴結轉移后,多因素分析顯示TSLC1不是獨立的危險預后因子(P=0.051),但P值接近于0.05。且在ER-PR-患者中,未發現TSLC1對乳腺癌患者的生存有顯著影響(表3)。
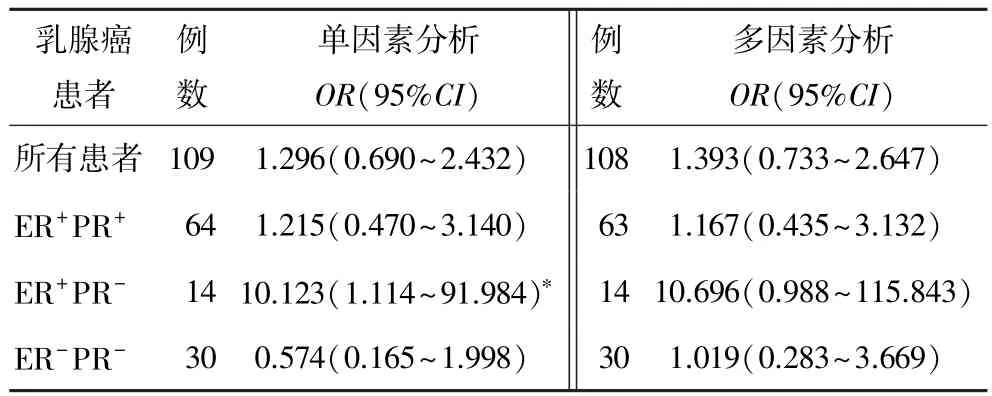
表3 乳腺癌患者生存影響因素的Cox回歸分析
3 討論
TSLC1基因位于染色體11q23.2,編碼跨膜糖蛋白包含胞外域、跨膜域和胞質域。TSLC1表達缺失可見于多種癌癥,包括乳腺癌。Fukami等[18]指出在3株乳腺癌細胞(YMB-1、OCUB-F和OCUB-M)中,TSCL1在YMB-1中表達缺失;另外,也有研究指出,在乳腺癌組織中檢測出較高頻率的TSLC1基因雜合缺失或高甲基化水平[19]。Heller等[15]證實TSLC1在多種乳腺癌細胞系(HCC1599、HC202、MDA-MB231、MDA-MB468和BT-20)表達缺失,免疫組織化學顯示TSLC1具有較多的低表達率(86%,43/50),與其高甲基化水平有關;同時,提出TSLC1的甲基化水平與ER、PR呈負相關。盡管如此,研究所用的樣本量有限,并未直接描述TSLC1和乳腺癌臨床病理特征的關系。 另外,Takahashi等[16]卻指出,TSLC1-與腫瘤大小相關,與激素受體無關。本研究納入125例乳腺癌患者,免疫組織化學結果顯示TSLC1陽性率為38.4%,主要表達于細胞質,χ2分析顯示TSLC1的表達與年齡、腫瘤大小、淋巴結轉移、臨床分期和HER-2無關(P>0.05),但與ER、PR表達顯著相關(P<0.001)。 ER-或PR-的乳腺癌患者 TSLC1陽性率較高。既往研究雖然指出TSLC1高甲基化多見于ER-或PR-的乳腺癌患者,提示TSLC1表達與ER、PR呈正相關關系,但缺乏直接證據[15];而雖然Takahashi等[16]指出TSLC1與激素受體無關,但其未單獨考慮ER、PR和TSLC1的關系。本研究分析提示,TSLC1在乳腺癌中與ER、PR呈顯著負相關。結論與既往研究不一致的原因可能是實驗條件不一致和(或)TSLC1評分標準不一所致。TSLC1與ER、PR的關系仍需進一步擴大樣本量進行分析,從而得出可靠的結論。
TSLC1最初是在肺癌研究中發現,并認為其是抑癌基因。TSLC1在正常組織,特別是肺、腦、肝和皮膚組織普遍表達。隨后研究發現在多種腫瘤,如胃癌、肝癌、宮頸癌、鼻咽癌、乳腺癌、前列腺癌和乳腺癌中TSLC1低表達[20]。目前,大部分研究認為TSLC1是抑癌基因,在多種癌癥致病機制中發揮抑制癌細胞增殖、轉移和浸潤的作用。近年,有研究卻顯示TSLC1在腫瘤致病機制中可能發揮雙重作用[14,20]。Kikuchi等[14]指出,相對于貼壁培養的小細胞肺癌細胞和非小細胞肺癌細胞,TSLC1傾向于在懸浮的培養基培養的小細胞肺癌細胞中表達。轉染過表達TSLC1載體促進腫瘤的形成,因此TSLC1+與癌癥的惡性程度高度相關。Sasaki等[21]指出相對于T細胞,TSLC1在成人T細胞血癌中過表達,可作為新的成人T細胞血癌的輔助診斷靶點,并且可以預測腫瘤的浸潤和轉移等。有研究指出,在Merkel細胞癌中,TSLC1+患者生存率顯著降低,可作為該腫瘤預后因子[13]。本研究生存分析顯示,在所有125例乳腺癌患者中TSLC1對生存無顯著影響。既往研究提示,ER+PR+、ER-PR-、ER+PR-、ER-PR+的乳腺癌在臨床上和生物行為上有明顯差異[22]。而本研究提示TSLC1與ER、PR顯著相關,在ER-PR-組中,TSLC1+患者3年生存率高于TSLC1-患者,但差異無統計學意義(P=0.434);在 ER+PR+組中,TSLC1+患者3年生存率與TSLC1-患者差異無統計學意義(P=0.343);而在 ER+PR-組中,TSLC1+患者的 3 年生存率顯著低于TSLC1-的患者,差異有統計學意義(P=0.007)。 生存曲線顯示 ER-PR-組中,TSLC1+患者總體生存率高于TSLC1-患者,但差異無統計學意義(P=0.375),考慮到樣本量限制,應擴大樣本量進一步研究;ER+PR+組中,TSLC1+患者總體生存率與TSLC1-患者比較,差異無統計學意義(P=0.686);而在 ER+PR-組中,TSLC1+患者總體生存率低于TSLC1-患者,差異有統計學意義(P=0.003);但Cox多因素回歸分析顯示,TSLC1不是ER+PR-組乳腺癌患者獨立的危險因子(P=0.051),考慮到樣本量的限制,應進一步擴大樣本量明確TSLC1對ER+PR-患者預后的預測作用。TSLC1對ER、PR不同表達的乳腺癌患者生存影響不同,提示TSLC1在致癌過程中發揮雙重作用,也提示聯合ER、PR分析TSLC1對乳腺癌發生、發展作用的重要性。
本研究結果表明,在乳腺癌患者中TSLC1表達與ER、PR顯著相關,ER-或PR-的患者中TSLC1的陽性率高。此外,TSLC1與ER+PR-乳腺癌患者的預后明顯相關,是生存預后的危險因子,對判斷乳腺癌預后有重要的參考價值。推測TSLC1對乳腺癌發生、發展和預后的作用與ER、PR相關,但具體機制尚不明確。鑒于TSLC1在致癌機制中的雙重影響和復雜性,應進一步擴大樣本量明確ER、PR與TSLC1的關系,探索TSLC1對不同分子分型乳腺癌發生、發展的作用。
[1]黃哲宙,陳萬青,吳春曉,等.中國女性乳腺癌的發病和死亡現況——全國32個腫瘤登記點2003—2007年資料分析報告[J].腫瘤,2012,32(6):435-439.
[2]Perou CM,S?rlie T,Eisen MB,et al.Molecular portraits of human breast tumours[J].Nature,2000,406(6797):747-752.
[3]Parsa Y,Mirmalek SA,Kani FE,et al.A review of the clinical implications of breast cancer biology[J].Electron Physician,2016,8(5):2416-2424.
[4]南昊成,吳立剛,劉奇倫.乳腺癌分子標志及分子分型研究進展[J].現代腫瘤醫學,2013,21(9):2143-2146.
[5]Foidart JM,Colin C,Denoo X,et al.Estradiol and progesterone regulate the proliferation of human breast epithelial cells[J].Fertil Steril,1998,69(5):963-969.
[6]Lanari C,Molinolo AA.Progesterone receptors--animal models and cell signalling in breast cancer.Diverse activation pathways for the progesterone receptor:possible implications for breast biology and cancer[J].Breast Cancer Res,2002,4(6):240-243.
[7]Lange CA,Richer JK,Horwitz KB.Hypothesis:progesterone primes breast cancer cells for cross-talk with proliferative or antiproliferative signals[J].Mol Endocrinol,1999,13(6):829-836.
[8]江澤飛,徐兵河,宋三泰,等.乳腺癌內分泌治療的基本共識[J].中華腫瘤雜志,2006,28(3):238-239.
[9]Ozguzer A,Bayol U,Pala EE,et al.Does single receptor positive breast carcinoma differ with regard to age,tumor grade,and HER2 amplification status?[J].J BUON,2016,21(1):21-26.
[10]Vallath S,Sage EK,Kolluri KK,et al.CADM1 inhibits squamous cell carcinoma progression by reducing STAT3 activity[J].Sci Rep,2016,6:24006.
[11]Zeng D,Wu X,Zheng J,et al.Loss of CADM1/TSLC1 expression is associated with poor clinical outcome in patients with esophageal squamous cell carcinoma[J].Gastroenterol Res Pract,2016,2016:6947623.
[12]Hui AB,Lo KW,Kwong J,et al.Epigenetic inactivation of TSLC1 gene in nasopharyngeal carcinoma[J].Mol Carcinog,2003,38(4):170-178.
[13]Iwasaki T,Matsushita M,Nonaka D,et al.Lower expression of CADM1 and higher expression of MAL in Merkel cell carcinomas are associated with Merkel cell polyomavirus infection and better prognosis[J].Hum Pathol,2016,48:1-8.
[14]Kikuchi S,Iwai M,Sakurai-Yageta M,et al.Expression of a splicing variant of the CADM1 specific to small cell lung cancer[J].Cancer Sci,2012,103(6):1051-1057.
[15]Heller G,Geradts J,Ziegler B,et al.Downregulation of TSLC1 and DAL-1 expression occurs frequently in breast cancer[J].Breast Cancer Res Treat,2007,103(3):283-291.
[16]Takahashi Y,Iwai M,Kawai T,et al.Aberrant expression of tumor suppressors CADM1 and 4.1B ininvasivelesionsof primary breast cancer[J].Breast Cancer,2012,19(3):242-252.
[17]洪超群,張凡,吳曉,等.雌激素受體陽性乳腺癌組織PIMT蛋白表達臨床意義探討[J].中華腫瘤防治雜志,2015,22(13):1014-1018.
[18]Fukami T,Fukuhara H,Kuramochi M,et al.Promoter methylation of the TSLC1 gene in advanced lung tumors and various cancer cell lines[J].Int J Cancer,2003,107(1):53-59.
[19]Allinen M,Peri L,Kujala S,et al.Analysis of 11q21-24 loss of heterozygosity candidate target genes in breast cancer:indications of TSLC1 promoter hypermethylation[J].Genes Chromosomes Cancer,2002,34(4):384-389.
[20]Lei W,Liu HB,Wang SB,et al.Tumor suppressor in lung cancer-1(TSLC1)mediated by dual-regulated oncolytic adenovirus exerts specific antitumor actions in a mouse model[J].Acta Pharmacol Sin,2013,34(4):531-540.
[21]Sasaki H,Nishikata I,Shiraga T,et al.Overexpression of a cell adhesion molecule,TSLC1,as a possible molecular marker for acute-type adult T-cell leukemia[J].Blood,2005,105(3):1204-1213.
[22]Liu S,Chia SK,Mehl E,et al.Progesterone receptor is a significant factor associated with clinical outcomes and effect of adjuvant tamoxifen therapy in breast cancer patients[J].Breast Cancer Res Treat,2010,119(1):53-61.
Clinical significance of tumor suppressor in lung cancer 1 for breast cancer with different expression of estrogen receptor and progesterone receptor
WU Xiao, ZHUANG Yixuan, CHEN Jiongyu, HONG Chaoqun, ZHANG Fan
(Department of Central Laboratory, Cancer Hospital of Shantou University Medical College,Shantou Guangdong 515041,China)
ObjectiveTo study the protein expression of tumor suppressor in lung cancer 1(TSLC1)to understand its relationship with clinicopathological parameters and its influence on the prognosis of human breast cancer.Methods We collected tumor tissues from 125 female patients with breast cancer treated at the Cancer Hospital of Shantou University Medical College from October 2001 to December 2010.Immunohistochemistry was performed to detect the protein expression of TSLC1 in breast tumors,and the chi-square test was used to study the relationship between the TSLC1 expression and clinicopathological parameters.The Z test,Kaplan-Meier method and Cox regression model were conducted to study the influence of TSLC1 on the prognosis of breast cancer.Results TSLC1 protein was expressed primarily in the cytoplasm.The positive rate of TSLC1 in 125 breast tumors was 38.4%(48/125).The chi-square test revealed that the TSLC1 expression was not related to age(P=0.766),tumor size(P=0.485),lymph node metastasis(P=0.894),clinical stages(P=0.624),and human epidermal growth factor receptor-2(HER-2)expression(P=0.388),but significantly associated with estrogen receptor(ER)and progesterone receptor(PR)(P<0.001).Out of 88 ER+patients, 25 patients were stained TSLC1+(28.4%), which is significantly lower than that of ER-patients(62.2%,23/37).Similarly,out of 70 PR+patients,17 patients were stained TSLC1+(24.3%), and significantly lower than that of PR-patients(56.4%,31/55).The overall 3-years survival rates were significantly different between the TSLC1-group and the TSLC1+group(83.3%vs.14.3%,P=0.007),and the survival curves in these two groupswere significantly different(P=0.003).Multivariate Cox regression model demonstrated that TSLC1[odds ratio(OR)10.696,95%confidence intervals(CI)0.988—115.843, P=0.051)]were not the independent unfavorable prognostic factors for ER+PR-breast cancer.Conclusion TSLC1 is associated with ER and PR in the progression of breast cancer,and could be a novel prognostic factor for ER+PR-breast cancer.
Breast cancer; Tumor suppressor in lung cancer 1(TSLC1); Estrogen receptor(ER);Progesterone receptor(PR);Immunohistochemistry;Prognosis
R737.9
A
2095-3097(2017)05-0261-06
10.3969/j.issn.2095-3097.2017.05.002
汕頭市醫療科技計劃項目基金資助(汕府科[2014]62號);廣東省醫學科學技術研究基金資助(A2017425)
515041廣東汕頭,汕頭大學醫學院附屬腫瘤醫院中心實驗室(吳 曉,莊軼軒,陳炯玉,洪超群,張 凡)
張 凡,E-mail:lemon_fan@163.com
2017-05-19 本文編輯:徐海琴)

