兩種不同止血方式對兇險性前置胎盤患者剖宮產術中出血及預后的影響
,,,
(陜西省寶雞市婦幼保健院,陜西 寶雞 721000)
兩種不同止血方式對兇險性前置胎盤患者剖宮產術中出血及預后的影響
馬穎,郭詠梅,陳建虹,劉春華
(陜西省寶雞市婦幼保健院,陜西寶雞721000)
目的對比兩種不同止血方式對兇險性前置胎盤患者行剖宮產術中出血及預后的影響。方法選取2015年1月至2016年12月在陜西省寶雞市婦幼保健院行剖宮產術的兇險性前置胎盤患者146例,隨機分為對照組與觀察組各73例。對照組術中胎盤、胎兒娩出后用B-Lynch進行縫合,并在其子宮下段用紗布進行填塞與止血,而觀察組術中胎盤、胎兒娩出后,在患者子宮動脈下行支結扎術聯合子宮下段行壓迫縮窄縫合術,并對比兩組手術時間、術中與術后出血量及預后情況。結果觀察組手術時間、術中總出血量及術后1天總出血量均顯著低于對照組(t值分別為-3.14、-5.36、-6.25,均P<0.05);觀察組術后住院時間、術后應用卡前列素氨丁三醇劑量均顯著低于對照組(t值分別為-4.76、-8.64,均P<0.05)。結論相比子宮下段紗布進行填塞與止血,子宮動脈下行支結扎術聯合子宮下段行壓迫縮窄縫合術可明顯減少兇險性前置胎盤患者行剖宮產術中出血量,改善患者預后,可作為一種簡單、方便、可行的止血手段,值得臨床應用。
兇險性前置胎盤;剖宮產術;術中出血;預后
伴隨著近幾年來剖宮產率的增加,出現產科并發癥如再次妊娠時出現兇險性前置胎盤等的發生率亦有所增加[1-2]。兇險性前置胎盤是指附著于患者子宮下段剖宮產瘢痕處的前置胎盤,且往往伴有胎盤植入現象[3-4]。兇險性前置胎盤引起胎盤植入、粘連是導致孕婦產時、產后大出血的重要原因[5],且產時、產后出血發生率較高且情況較為嚴重,尤其是侵犯子宮頸管的兇險性前置胎盤[6-7]。針對兇險性前置胎盤導致的出血,如何在短時間內有效且簡便地進行止血是臨床研究探討的重要課題。因此,現就陜西省寶雞市婦幼保健院146例行剖宮產術的兇險性前置胎盤患者進行探討,對比分析兩種不同止血方式對其術中出血及預后的影響。
1 資料與方法
1.1 一般資料
利用隨機數字表法隨機選取陜西省寶雞市婦幼保健院2015年1月至2016年12月146例行剖宮產術的兇險性前置胎盤患者,均在其產前通過彩超與磁共振成像聯合診斷,且剖宮產術中確診為兇險性前置胎盤,并將78例患者隨機分為對照組與觀察組各73例。其中,對照組年齡為21~39歲,平均30.46±3.86歲,孕周33~39周,平均37.25±2.25周,產次為1~3次,平均2.14±0.46周;觀察組年齡為22~40歲,平均31.74±3.79歲,孕周為34~38周,平均37.13±2.06周,產次為1~3次,平均2.03±0.14次。兩組患者在年齡、孕周、產次等一般資料對比均無明顯差異(均P>0.05),具有可比性。本次研究內容已獲得本院醫學倫理委員會批準,且146例患者均自愿簽署知情通知書。
1.2 方法
1.2.1胎盤剝離方法
兩組行剖宮產術前均作子宮前壁“J”形切口,并盡可能避開胎盤。兩組術前均在其鎖骨下或頸內靜脈進行置管,術中若患者出現出血>1 500mL,且脈搏增快、血壓明顯下降,甚至出現急性失血性休克的情況時,即刻進行輸血處理;若患者出現出血>2 000mL時,則采用凝血物質制劑以避免彌散性血管內凝血。兩組術中將胎兒取出后,均即刻通過Foley尿管對患者子宮下段進行捆綁,且將其子宮血流暫時阻斷。兩組分別在其子宮肌層將20U縮宮素進行注射處理,待胎盤自行剝離后,若3min后胎盤未能自行剝離者,則進行徒手將胎盤剝離。此外,針對胎盤植入無法剝離的情況下,不做強行剝離處理,而在其植入位置的子宮漿膜面局部“8”字進行縫扎與阻斷血管出血后將其胎盤剝離,若出現剝離面大出血的情形時,則在其子宮蛻膜面進行局部縫扎處理,針對穿透性胎盤植入者,則在其胎盤與植入位置將局部子宮漿膜層進行切除處理,接著對其子宮壁進行縫合,同時為避免出現局部子宮縫合困難,應時刻留意切除范圍。兩組胎盤剝離良好后,均在其子宮肌層將卡前列素氨丁三醇進行注射處理以加強其宮縮,其中劑量為250g。
1.2.2止血處理方法
①對照組:術中胎盤、胎兒娩出后采用常規B-Lynch線進行縫合,并在其子宮下段用紗布進行填塞與止血。在縫合后不做打結處理,接著通過卵圓鉗將紗布的一端進行鉗夾并送入宮頸口外,并按照自下而上的順序對宮頸、子宮下段進行填塞處理,直至子宮切口水平處,并壓緊子宮下段。接著,打結B-Lynch縫合線,并將其子宮切口進行縫合處理。操作期間每15 min放松一次Foley尿管,用于恢復子宮血流與觀察止血情況。②觀察組:術中胎盤、胎兒娩出后,推其膀胱到子宮頸組織學內口水平,在患者雙側子宮動脈下行支結扎術與子宮下段行壓迫縮窄縫合術,并在其子宮漿膜面進行打結處理,縫合期間分別對患者子宮動脈前壁與后壁進行全層縫合,切忌貫穿至對側壁。縫針插進子宮肌層時行3cm后再出針,并進行打結處理。
1.3觀察指標
①胎盤植入:記錄兩組胎盤植入類型情況;②手術相關情況:記錄兩組手術時間、術中總出血量、術后1天總出血量;③術后預后情況:記錄兩組術后住院時間、術后應用卡前列素氨丁三醇及縮宮素劑量情況。
1.4 統計學方法

2 結果
2.1兩組胎盤植入類型情況對比
兩組胎盤植入類型情況對比均無明顯差異(均P>0.05),見表1。

表1 兩組胎盤植入類型情況對比[n(%)]
2.2 兩組手術時間及出血情況對比
觀察組手術時間、術中總出血量、術后1d總出血量均顯著低于對照組(均P<0.05),見表2。
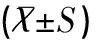
表2 兩組手術時間及出血情況對比
2.3兩組術后預后情況對比
觀察組術后住院時間、術后應用卡前列素氨丁三醇劑量均顯著低于對照組(均P<0.05),而術后縮宮素使用劑量比較無顯著性差異(P>0.05),見表3。
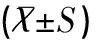
表3 兩組術后預后情況對比
3 討論
3.1 兇險性前置胎盤的治療目標
伴隨著剖宮產率的增加,兇險性前置胎盤的發生率亦呈現逐年上升趨勢。由于兇險性前置胎盤容易引起患者嚴重出血,進而引起其出現彌散性血管內凝血及休克等不良事件,子宮切除率較高,嚴重時對患者生命安全造成嚴重威脅,造成臨床治療難度加大[8-9]。尤其是位于子宮頸管處的前置胎盤,無論有無合并胎盤植入的情況,由于其位置較低,止血難度較大,會引起術中出現兇險性大出血[10]。所以,如何做到有效、安全、且快速進行止血逐漸成為兇險性前置胎盤圍術期重要的治療目標。本次研究觀察組患者給予子宮動脈下行支結扎術聯合子宮下段行壓迫縮窄縫合術可取得較為理想的止血效果,能夠有效降低圍術期出血量,保留患者子宮,且術后患者出現貧血、窒息或產傷等發生率較低,利于保障母兒安全。
3.2 兇險性前置胎盤者子宮下段胎盤剝離面出血的常見止血方法
兇險性前置胎盤患者子宮下段出現胎盤剝離面大出血是臨床操作較為困難的問題,臨床上往往通過不同方法進行聯合的形式以有效止血[11]。通常通過Hayman縫合術或B-Lynch縫合術與氣囊聯合的形式以壓迫患者子宮壁雙側,已稱為“三明治”縫合術[12]。前置胎盤通常附著于患者子宮下段或侵犯其子宮頸管,然而由于其位置較低,同時在附著位置組織收縮力較低的基礎上,采取單一Hayman縫合術或B-Lynch縫合術則無法取得理想的止血效果。因此,本次研究中對照組患者在行剖宮產術中給予B-Lynch縫合術的同時,并用紗布對患者子宮下段進行填塞與止血,旨在增強止血效果。然而,由于子宮下段較為薄軟寬大,遇胎盤剝離面大出血的情況時,如果僅采用紗布進行填塞與壓迫的作用較差,所以此類止血方法仍需進一步改進。研究報道指出,采用Cho縫合術即在兇險性前置胎盤患者子宮下段出血位置給予不同方形的子宮前后壁進行縫合處理能夠取得良好的止血效果[13]。亦有研究指出,對中央型前置胎盤患者可給予子宮下段間斷壓迫縮窄縫合法進行止血[14-15]。但無論是Cho縫合術,亦或子宮下段間斷壓迫縮窄縫合法,均未能對患者子宮血管進行單獨處理,若臨床出現嚴重的出血情況時,則不利于取得良好的治療效果。本次研究中觀察組患者術中胎盤、胎兒娩出后,推其膀胱到子宮頸組織學內口水平,在患者子宮動脈雙側下行支結扎術與子宮下段行壓迫縮窄縫合術,有助于降低胎盤剝離面大出血的發生率,并在其子宮漿膜面進行打結處理,縫合期間分別對子宮動脈前壁與后壁進行全層縫合,縫針插進子宮肌層時行3cm后再出針,并進行打結處理,此時肌壁增厚,能夠取得理想的止血效果。
子宮動脈下行支結扎術聯合子宮下段行壓迫縮窄縫合術雖能明顯降低兇險性前置胎盤患者行剖宮產術中出血量,但應注意以下幾點:①由于瘢痕子宮容易引起患者出現子宮下段前壁與膀胱后壁或頂部漿膜層粘連的情況尤其是穿透性胎盤植入者,此時為更好地快速下推膀胱,可自患者膀胱側窩向上、向中央、向下方向將其子宮下段與膀胱后壁分離;②由于兇險性前置胎盤患者的子宮動脈下行支較為粗大,亦有部分患者出現子宮動脈下行支與膀胱動脈上行支、陰道動脈上行支吻合后產生較為豐富的病理性血管網的情況,所以在行子宮動脈下行支結扎術聯合子宮下段行壓迫縮窄縫合術時要求快速推其膀胱到子宮頸組織學內口水平,在該平面上對患者子宮動脈雙側行支進行結扎,以防損傷患者膀胱及其輸尿管,亦能確保徹底阻斷其病理性血管網。
本次研究結果發現,觀察組手術時間、術中總出血量、術后1 d總出血量均顯著低于對照組(均P<0.05),且觀察組術后住院時間、術后應用卡前列素氨丁三醇劑量均顯著低于對照組(均P<0.05),而術后縮宮素使用劑量比較無顯著性差異(P>0.05),提示相比子宮下段紗布進行填塞與止血,子宮動脈下行支結扎術聯合子宮下段行壓迫縮窄縫合術能夠在短時間內縮小患者子宮下段腔隙直徑,進而提高其肌壁厚度,術中縫針次數較少,有助于減少術中出血量,增強止血效果。
綜上所述,相比子宮下段紗布進行填塞與止血,子宮動脈下行支結扎術聯合子宮下段行壓迫縮窄縫合術可明顯減少兇險性前置胎盤患者行剖宮產術中的手術時間、術中出血量,進而降低術后住院時間及卡前列素氨丁三醇劑量,有助于改善患者預后,可作為一種簡單、方便、可行的止血手段,值得臨床應用。
[1]Chen Z,Li J,Shen J,etal.Direct puncture embolization of the internal iliac artery during cesarean delivery for pernicious placenta previa coexisting with placenta accreta[J].Int J Gynaecol Obstet,2016,135(3):264-267.
[2]Bao Y,Xu C,Qu X,etal.Risk factors for transfusion in cesarean section deliveries at a tertiary hospital[J]. Transfusion, 2016,56(8):2062-2068.
[3]Seoud M A,Nasr R,Berjawi G A,etal.Placenta accreta: elective versus emergent delivery as a major predictor of blood loss[J].J Neonatal Perinatal Med, 2017,10(1):9-15.
[4]Xu J Q. Effectiveness of embolization of the internal iliac or uterine arteries in the treatment of massive obstetrical and gynecological hemorrhages[J].Eur Rev Med Pharmacol Sci, 2015,19(3):372-374.
[5]中華醫學會婦產科學分會產科學組.產后出血預防與處理指南(2014)[J].中華婦產科雜志,2014,49(9):641-646.
[6]Lewis N E,Marszalek L,Ernst L M.Placental pathologic features in fetomaternal hemorrhage detected by flow cytometry[J].Pediatr Dev Pathol,2017,20(2):142-151.
[7]折開娥,張凌燕,吳桂清.腹主動脈球囊置入術在兇險性前置胎盤剖宮產術中的應用[J].中國婦幼健康研究,2016,27(9):1098-1100.
[8]Du X,Xie X,Wang Y.Uterine artery suture: a preventive approach for pernicious placenta previa[J].Cell Biochem Biophys,2014,68(2):407-410.
[9]Verspyck E,de Vienne C,Muszynski C,etal.Maintenance nifedipine therapy for preterm symptomatic placenta previa: a randomized, multicenter, double-blind, placebo-controlled trial[J].PLoS One,2017,12(3):e0173717.
[10]郭紅霞,王潔.兇險型前置胎盤的治療進展[J].現代婦產科進展, 2013,22(1):63-65.
[11]Hennetier C,Daudruy Brasseur M,Patrier S,etal.Conservative placenta percreta management using uterine arterial embolization procedure: a series of 12 cases[J].J Gynecol Obstet Hum Reprod, 2017,46(3):297-299.
[12]蔣艷敏,劉慧姝,陳昆山.預防性雙髂內動脈球囊閉塞術在13例兇險型前置胎盤伴胎盤植入患者中的應用效果[J].中華圍產醫學雜志,2013,16(8):461-464.
[13]Withanathantrige M, Goonewardene I.Effects of early versus delayed umbilical cord clamping during antepartum lower segment caesarean section on placental delivery and postoperative haemorrhage: a randomised controlled trial[J]. Ceylon Med J, 2017,62(1):5-11.
[14]賈莉,喬小莉,王波,等.U字縫合聯合止血帶治療兇險型前置胎盤出血的效果觀察[J].中國婦幼健康研究,2016,27(7):847-849.
[15]Evensen A,Anderson J M,Fontaine P.Postpartum hemorrhage: prevention and treatment[J]. Am Fam Physician,2017,95(7):442-449.
[專業責任編輯:馬良坤]
Comparisonoftheeffectsoftwodifferenthemostaticmethodsonintraoperativehemorrhageandprognosisinpatientswithperniciousplacentapreviaduringcesareansection
MA Ying, GUO Yong-mei, CHEN Jian-hong, LIU Chun-hua
(MaternalandChildHealthCareofBaojiCity,ShaanxiBaoji721000,China)
ObjectiveTo compare the effects of two different hemostatic methods on intraoperative hemorrhage and prognosis in patients with pernicious placenta previa during cesarean section.MethodsA total of 146 cases of pernicious placenta previa undergoing cesarean section were selected in Maternal and Child Health Care of Baoji City, and they were randomly divided into control group and observation group with 73 cases in each group. The control group were treated with B-Lynch sutures and uterine lower segment packing after delivery of placenta and baby during the operation, while the observation group underwent ligation of descending branch of uterine artery combined with compression sutures at the lower uterine segment. The operative duration, intraoperative and postoperative hemorrhage and prognosis were compared between two groups.ResultsThe total operative duration, intraoperative bleeding volume and total bleeding volume one day after surgery were lower in the observation group than those in the control group (tvalue was -3.14, -5.36 and -6.25, respectively, allP<0.05). The hospitalization time and dosage of carboprosttromethamine after surgery in the observation group were lower than those in the control group (tvalue was -4.76 and -8.64, respectively, bothP<0.05).ConclusionCompared with the uterine lower segment packing and hemostasis, the method of ligation of descending branch of uterine artery combined with compression sutures at the lower uterine segment can significantly reduce the volume of intraoperative hemorrhage in patients with pernicious placenta previa during cesarean section, and can improve the prognosis of patients, which can be used as a simple, convenient and feasible way to reduce bleeding loss. So it is worthy of applying in clinics.
pernicious placenta previa; cesarean section; intraoperative hemorrhage; prognosis
R714.2
A
1673-5293(2017)10-1229-03
2017-05-09
馬 穎(1982—),女,主治醫師,主要從事難產處理及剖宮產產后出血治療研究。
劉春華,副主任醫師。
10.3969/j.issn.1673-5293.2017.10.022

