連續血液凈化對兒童嚴重膿毒癥預后的影響
陳 鏡,李 佳,符 佳,蘇宇飛,高 路
(1.西安市兒童醫院,陜西 西安 710003;2.西安交通大學醫學院第一附屬醫院,陜西 西安710061)
連續血液凈化對兒童嚴重膿毒癥預后的影響
陳 鏡1,李 佳1,符 佳1,蘇宇飛1,高 路2
(1.西安市兒童醫院,陜西 西安 710003;2.西安交通大學醫學院第一附屬醫院,陜西 西安710061)
目的探討連續血液凈化(CBP)治療對兒童嚴重膿毒癥預后的影響。方法選擇2014年1月至2016年1月入住西安市兒童醫院重癥監護病房(PICU)并被確診為嚴重膿毒癥的患兒共86例作為本次的研究對象。按照是否行血液凈化治療將患兒分為血液凈化組和非血液凈化組,每組患兒各有43例。收集并比較兩組患兒治療前后的pH異常率、電解質紊亂率、乳酸、谷丙轉氨酶(ALT)、谷草轉氨酶(AST)、尿素氮(BUN)、血肌酐(Scr)、小兒危重病例評分(PCIS)、病死率等指標。結果血液凈化組與非血液凈化組治療后的pH異常率、電解質紊亂率、乳酸、ALT、AST、BUN、Scr、PCIS評分均優于治療前(血液凈化組χ2/t值分別為32.45、34.58、14.65、31.63、32.90、18.09、8.24、7.29;非血液凈化組χ2/t值分別為23.35、13.35、8.10、24.38、28.89、8.12、5.14、3.55,均P<0.05),且治療后血液凈化組上述指標優于非血液凈化組(χ2/t值分別為18.68、8.14、7.81、11.98、10.01、10.99、2.53、2.57,均P<0.05)。血液凈化組的病死率(6.98%)低于非血液凈化組(27.91%),χ2=6.54,P<0.05。結論CBP可以有效地改善嚴重膿毒癥患兒的內環境和臟器功能,降低病死率,改善預后。
連續血液凈化;兒童;嚴重膿毒癥;預后
膿毒癥是指由感染(可疑或證實)引起的全身炎癥反應綜合征(systemic inflammatory response syndrome,SIRS),嚴重膿毒癥則是膿毒癥基礎上誘發的組織低灌注或器官功能障礙。膿毒癥病情兇險,病死率較高,國外數據顯示膿毒癥的病死率為28.6%[1],嚴重膿毒癥是膿毒癥的嚴重表現形式,其病死率更高。目前在嚴重膿毒癥的各種治療手段中,早期合理使用抗生素抗感染、積極的液體復蘇、呼吸機輔助通氣等治療措施的療效相對肯定,但血液凈化技術在我國用于兒童嚴重膿毒癥的治療起步較晚,應用經驗不足,也缺乏多中心的研究結果,其有效性尚未被完全確認[2]。因此,本文主要探討連續血液凈化(continuous blood purification,CBP)治療對兒童嚴重膿毒癥預后的影響。
1對象與方法
1.1對象
選擇2014年1月至2016年1月入住西安市兒童醫院重癥監護病房(pediatric intensive care unit,PICU),并被確診為嚴重膿毒癥的患兒共86例作為本次的研究對象。所選患兒年齡最小的7個月,最大的6歲8個月,平均年齡3.23±1.28歲;其中男性患兒47例,女性患兒39例,男女比例為1.2:1。所選病例均符合2012國際嚴重膿毒癥及膿毒性休克診療指南[3]中對嚴重膿毒癥的診斷標準;所選病例均滿足小兒危重病例評分(pediatric critical illness score,PCIS)≤80分,均屬于危重病例。
排除標準:入院5天內死亡和放棄治療的患兒;重大外傷及重大手術(如先天性心臟病手術、肝腎移植手術、腹腔內腫瘤手術)后患兒;惡性腫瘤(如腎母細胞瘤、白血病)晚期患兒;原發性免疫缺陷或者嚴重遺傳代謝性疾病患兒。
1.2方法
按照是否行血液凈化治療將患兒分為血液凈化組和非血液凈化組,每組患兒各有43例。對血液凈化組患兒采用常規治療聯合CBP治療,對非血液凈化組患兒采用常規治療方式。收集患兒的年齡、體重等一般指標,并收集患兒治療前(入院第1天)、治療后(入院第5天)的pH異常率(組內pH異常例數/組內總例數)、電解質紊亂率(組內電解質紊亂例數/組內總例數,根據Na+和K+水平判斷)、乳酸等內環境指標,谷丙轉氨酶(alanine transaminase,ALT)、谷草轉氨酶(aspartate aminotransferase,AST)、尿素氮(blood urea nitrogen,BUN)、血肌酐(serum creatinine,Scr)等臟器功能指標,以及PCIS評分、病死率等指標。
1.3統計學方法
采用SPSS 19.0統計軟件對本次研究的數據結果進行分析,計數資料采用頻數和頻率的方式表示,組間比較采用卡方檢驗;計量資料采用均數±標準差的方式表示,組間比較采用t檢驗,當P<0.05時差異有統計學意義。
2結果
2.1兩組患兒一般資料的比較
血液凈化組和非血液凈化組在性別、年齡、體重方面比較差異均無統計學意義(均P>0.05),見表1,兩組之間具有可比性。


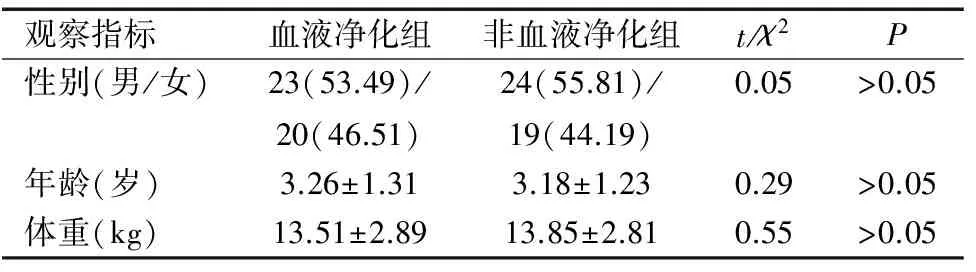
觀察指標血液凈化組非血液凈化組t/χ2P性別(男/女)23(53.49)/20(46.51)24(55.81)/19(44.19)0.05>0.05年齡(歲)3.26±1.313.18±1.230.29>0.05體重(kg)13.51±2.8913.85±2.810.55>0.05
2.2兩組患兒臟器功能指標的比較
血液凈化組與非血液凈化組治療前的ALT、AST、BUN、Scr值比較差異均無統計學意義(均P>0.05);治療后兩組的上述指標值均低于治療前,且與治療前比較差異均有統計學意義(均P<0.05);治療后血液凈化組的上述指標值較非血液凈化組下降明顯,經比較差異均有統計學意義(均P<0.05),見表2。
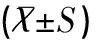
表2 兩組患兒臟器功能指標比較結果
2.3兩組患兒內環境指標的比較
血液凈化組與非血液凈化組治療前的pH異常率、電解質紊亂率、乳酸值比較差異均無統計學意義(均P>0.05);治療后兩組的上述指標均低于治療前,且與治療前比較差異均有統計學意義(均P<0.05);治療后血液凈化組的上述指標較非血液凈化組下降明顯,經比較差異均有統計學意義(均P<0.05),見表3。

表3 兩組患兒內環境指標比較結果
(轉下表)

(續上表)
2.4兩組患兒小兒危重病例評分和病死率的比較
血液凈化組和非血液凈化組治療前的PCIS評分比較差異無統計學意義(P>0.05),治療后兩組的PCIS評分均高于治療前,且與治療前比較差異有統計學意義(P<0.05);治療后血液凈化組的PCIS評分較非血液凈化組升高明顯,兩組比較差異有統計學意義(P<0.05),見表4。血液凈化組的病死率為6.98(3/43),明顯低于非血液凈化組的27.91(12/43),兩組比較差異有統計學意義(χ2=6.54,P<0.05)。
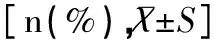
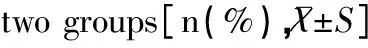
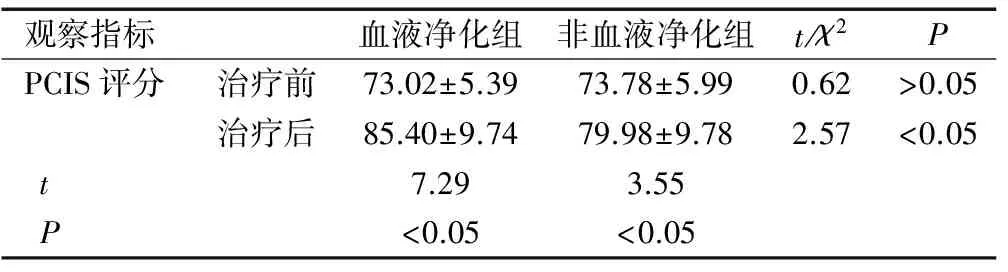
觀察指標血液凈化組非血液凈化組t/χ2PPCIS評分治療前73.02±5.3973.78±5.990.62>0.05治療后85.40±9.7479.98±9.782.57<0.05t7.293.55P<0.05<0.05
3討論
兒童嚴重膿毒癥具有較高的病死率,對兒童的生命健康造成了巨大的威脅。周小勤等[4]的研究顯示,嚴重膿毒癥的病死率達22.22%。另據國外統計數據顯示,嚴重膿毒癥病死率較高,其與膿毒性休克的病死率高達28%~50%[3]。因此采取有效的治療措施控制病情的發展并治愈該病,提高兒童嚴重膿毒癥的存活率,一直是兒童重癥醫學研究的重點。國際組織2008年和2012年對拯救膿毒癥的指南進行了修訂,對嚴重膿毒癥和膿毒癥休克提出了早期積極抗感染、控制應激性高血糖、目標導向性液體復蘇、應用血管活性藥物等治療方法,同時也將CBP作為可選方案[5-6]。
3.1連續血液凈化對乳酸的影響
乳酸是葡萄糖發生無氧代謝的產物,嚴重膿毒癥患者由于組織灌注不足、組織細胞缺氧,使體內葡萄糖發生無氧酵解,機體對乳酸的清除能力降低,導致乳酸的大量堆積而出現乳酸性酸中毒。有研究報道,血液凈化治療能及時清除微循環中的乳酸等有害物質,恢復血管對活性物質的反應,糾正組織器官缺血缺氧,改善微循環灌注等,防治后期多種并發癥的發生發展[7]。周瑞祥等[8]對74例嚴重膿毒癥患者進行CBP的隨機雙盲對照研究發現,兩組的血乳酸水平在治療48小時后均有所下降,但是CBP組下降明顯,兩組之間比較差異有統計學意義(P<0.05)。這與本研究結果一致,提示CBP治療能有效降低患者體內的乳酸水平。
3.2連續血液凈化對電解質和pH值的影響
嚴重膿毒癥患者常常存在不同程度的電解質和酸堿平衡紊亂,CBP能夠模仿人腎臟連續性的濾出與重吸收功能,清除機體過多的水分,保持機體的水電解質及酸堿平衡。楊建兵[9]研究發現,膿毒性休克伴腎功能障礙的患者接受CBP治療后,pH值和電解質紊亂情況明顯好轉,與未接受CBP治療組比較,差異有統計學意義(P<0.05)。本研究血液凈化組與非血液凈化組的pH異常率治療前分別為95.35%、93.02%,治療后分別為27.91%、41.86%;電解質紊亂率治療前分別為88.37%、90.70%,治療后分別為25.58%、55.81%,治療后血液凈化組的pH異常率和電解質紊亂率優于非血液凈化組(P<0.05),這與楊建兵[9]的研究結果一致,提示CBP可以有效糾正電解質和酸堿平衡紊亂。
3.3連續血液凈化對肝腎功能的影響
嚴重膿毒癥患者往往伴隨肝腎功能損害。本研究對象均出現了不同程度的肝腎功能損害,嚴重者表現為肝腎功能衰竭。CBP最早為腎臟替代治療方法,其改善腎臟功能的作用已經得到普遍認可。周瑞祥等[8]的研究發現,對嚴重膿毒癥患者進行CBP治療,其肝功能損害指標(ALT、AST)下降明顯,與常規治療組比較差異有統計學意義(P<0.05)。這與本研究結果一致,提示CBP治療能有效改善患者的肝腎功能。
3.4連續血液凈化對小兒危重病例評分和病死率的影響
PCIS評分經較大規模臨床應用驗證,認為可準確判斷兒科患者的病情,分值>80提示病情非危重;71~80提示病情危重;≤70提示病情極危重,臨床上廣泛用于小兒危重患者疾病嚴重程度的評估。本研究結果發現兩組患兒治療后的PCIS評分均有所提高,但血液凈化組優于非血液凈化組(P<0.05)。血液凈化組病死率(6.98%)明顯低于非血液凈化組(27.91%),兩組病死率差異有統計學意義(P<0.05)。考慮這可能與CBP治療有效,改善嚴重膿毒癥患兒的內環境和臟器功能,進而減輕疾病的危重狀態,最終降低患兒的病死率有關。
綜上所述,CBP可以有效改善嚴重膿毒癥患兒內環境和臟器功能、降低病死率,改善預后。
[1]Lagu T, Rothberg M B, Shieh M S,etal.Hospitalizations,costs,and outcomes of severe sepsis in the United States 2003 to 2007[J].Crit Care Med,2012,40(3):754-761.
[2]李雷雷,貢海蓉,王瑩,等.嚴重膿毒癥患兒連續血液凈化治療多中心前瞻性研究[J].中華兒科雜志,2014,52(6):438-443.
[3]Dellinger R P, Levy M M, Rhodes A,etal.Surviving Sepsis Campaign: international guidelines for management of severe sepsis and septic shock, 2012[J].Intensive Care Med,2013,39(2):165-228.
[4]周小勤,涂丹娜,夏治.兒童膿毒癥患病現狀調查及死亡危險因素分析[J].實用醫學雜志,2013,29(4):606-608.
[5]Dellinger R P, Levy M M, Carlet J M,etal.Surviving Sepsis Campaign:international guidelines for management of severe sepsis and septic shock:2008[J].Intensive Care Med,2008,34(1):17-60.
[6]Dellinger R P, Levy M M, Rhodes A,etal.Surviving sepsis campaign:international guidelines for management of severe sepsis and septic shock:2012[J].Crit Care Med,2013,41(2):580-637.
[7]胡高中,彭毅志,王凡,等.血液凈化對燒傷膿毒癥患者的作用[J].中華燒傷雜志,2014,30(3):213-218.
[8]周瑞祥,翁方中,戴偉,等.嚴重膿毒癥早期應用連續性血液凈化的時機及其器官保護作用:一項隨機雙盲對照研究[J].中華危重病急救醫學,2016,28(3):241-245.
[9]楊建兵.持續血液凈化治療感染性休克伴腎功能障礙的臨床療效[J].吉林醫學,2015,36(10):2036-2037.
[專業責任編輯:帖利軍]
Effectsofcontinuousbloodpurificationonprognosisofseveresepsisinchildren
CHEN Jing1, LI Jia1, FU Jia1, SU Yu-fei1, GAO Lu2
(1.Xi’anChildren’sHospital,ShaanxiXi’an710003,China; 2.FirstAffiliatedHospitalofXi’anJiaotongUniversity,ShaanxiXi’an710061,China)
ObjectiveTo explore the effects of continuous blood purification (CBP) on prognosis of severe sepsis in children.MethodsTotally 86 children diagnosed with severe sepsis and admitted in pediatric intensive care unit (PICU) in Xi’an Children’s Hospital from January 2014 to January 2016 were selected as subjects in the study. They were divided into blood purification group and non-blood purification group (43 cases in each group) according to whether CBP was conducted. The indicators of abnormal rate of PH, electrolyte disturbance rate, lactic acid, ALT, AST, BUN, Scr, pediatric critical illness score (PCIS) and mortality were recorded before and after treatment in two groups for comparison.ResultsAbnormal rate of PH, electrolyte disturbance rate, lactic acid, ALT, AST, BUN, Scr and PCIS were all improved in two groups after treatment compared to those before treatment (χ2/tvalue was 32.45, 34.58, 14.65, 31.63, 32.90, 18.09, 8.24 and 7.29, respectively in blood purification group;χ2/tvalue was 23.35, 13.35, 8.10, 24.38, 28.89, 8.12, 5.14 and 3.55, respectively in non-blood purification group, allP<0.05). In addition, a more significant improvement in the above indicators was observed in blood purification group compared with non-blood purification group after treatment (χ2/tvalue was 18.68, 8.14, 7.81, 11.98, 10.01, 10.99, 2.53 and 2.57, respectively, allP<0.05). The mortality (6.98%) in blood purification group was significantly lower than that (27.91%) in non-blood purification group (χ2=6.54,P<0.05).ConclusionCBP can improve internal environment and organic function effectively, reduce mortality and improve prognosis in children with severe sepsis.
continuous blood purification (CBP); children;severe sepsis; prognosis
R720.597
A
1673-5293(2017)10-1211-03
2016-02-24
陳 鏡(1985—),男,主治醫師,碩士,主要從事兒科危重癥的研究。
高 路,教授。
10.3969/j.issn.1673-5293.2017.10.016

