自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素分析
石海英,張 強(qiáng),王學(xué)靜,郝林軍
自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素分析
石海英,張 強(qiáng),王學(xué)靜,郝林軍
目的 探討自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素。方法 選擇2011年1月—2016年1月內(nèi)蒙古醫(yī)科大學(xué)附屬醫(yī)院收治的自發(fā)性腦出血342例,根據(jù)患者入院30 d內(nèi)是否死亡將其分為病死組(86例)和存活組(256例)兩組。觀察比較兩組主要臨床特征,采用受試者工作特征(ROC)曲線下面積分析年齡、格拉斯哥昏迷評分(GCS)和出血量預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡的臨床價(jià)值,采用單因素和多因素Logistic回歸分析分析自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素。結(jié)果 與存活組比較,病死組GCS較低,出血量較大,基底節(jié)出血發(fā)生率較低,小腦出血發(fā)生率及合并腦室出血發(fā)生率較高,手術(shù)治療率較低,兩組比較差異均有統(tǒng)計(jì)學(xué)意義 (P<0.05)。經(jīng)分析ROC曲線下面積發(fā)現(xiàn)GCS和出血量預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡具有一定臨床價(jià)值(均P<0.001)。單因素和多因素Logistic回歸分析顯示GCS、出血量和小腦出血是自發(fā)性腦出血患者入院30 d內(nèi)死亡的獨(dú)立危險(xiǎn)因素。結(jié)論 GCS、出血量和小腦出血是自發(fā)性腦出血患者入院30 d內(nèi)死亡的獨(dú)立危險(xiǎn)因素。
腦出血;死亡;危險(xiǎn)因素
近年隨著高血壓病、糖尿病和高脂血癥等人群增加,自發(fā)性腦出血發(fā)病率呈逐年增高趨勢[1-2]。自發(fā)性腦出血致殘率和病死率較高,嚴(yán)重影響中老年患者生活質(zhì)量[3-4]。自發(fā)性腦出血患者死亡高峰主要集中在入院30 d內(nèi),Chan等[5]研究顯示自發(fā)性腦出血患者入院后30 d內(nèi)和1年內(nèi)病死率分別為19.8%和29.6%,可見約2/3的自發(fā)性腦出血死亡患者死亡時(shí)間在入院后30 d內(nèi)。因此,探討自發(fā)性腦出血患者入院后30 d內(nèi)死亡的危險(xiǎn)因素具有重要臨床意義。到目前為止,盡管已有較多研究顯示格拉斯哥昏迷評分(glasgow coma scale, GCS)、出血部位、年齡和合并癥等是導(dǎo)致自發(fā)性腦出血患者死亡的危險(xiǎn)因素[6-7],但是現(xiàn)臨床探討自發(fā)性腦出血患者入院30內(nèi)死亡的研究極為缺乏,尤其是國內(nèi),尚無相關(guān)系統(tǒng)研究。本研究探討自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素,以識別這類高危患者,為臨床加強(qiáng)對此類患者的監(jiān)護(hù)與治療提供依據(jù),從而改善此類患者預(yù)后。
1 資料與方法
1.1 一般資料 選擇2011年1月—2016年1月內(nèi)蒙古醫(yī)科大學(xué)附屬醫(yī)院收治的符合納入及排除標(biāo)準(zhǔn)的自發(fā)性腦出血342例。342例中男172例,女170例;年齡(67.32±11.20)歲。GCS評分(9.21±3.66)分。296例合并高血壓病,96例合并糖尿病,30例長期嗜酒,86例長期吸煙。158例為基底節(jié)出血,134例為腦小葉出血,36例為小腦出血,14例為腦干出血;198例合并腦室出血,32例合并蛛網(wǎng)膜下腔出血;出血量(62.91±59.22)ml。102例行微創(chuàng)或開顱手術(shù)進(jìn)行止血或血腫清除,其余240例采用保守治療。根據(jù)患者入院30 d內(nèi)是否死亡,將342例分為病死組和存活組兩組,病死組86例,存活組256例。本研究經(jīng)我院倫理委員會批準(zhǔn)。
1.2 納入及排除標(biāo)準(zhǔn) 納入標(biāo)準(zhǔn):①自發(fā)性腦出血(均有影像學(xué)檢查如CT或MRI輔助診斷);②臨床資料齊全;③發(fā)病至入院時(shí)間<6 h。排除標(biāo)準(zhǔn):①創(chuàng)傷性腦出血或其他繼發(fā)性腦出血;②顱內(nèi)腫瘤或其他惡性腫瘤;③顱內(nèi)動靜脈畸形;④入院時(shí)即死亡(無腦干反射);⑤放棄治療或治療期間轉(zhuǎn)院;⑥不配合治療。
1.3 研究方法和觀察指標(biāo) 觀察比較兩組主要臨床特征,采用受試者工作特征(ROC)曲線下面積分析年齡、GCS和出血量預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡的臨床價(jià)值,采用單因素和多因素Logistic回歸分析分析自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素。主要臨床特征包括年齡、性別、GCS、既往史(高血壓病、糖尿病、吸煙和嗜酒)、出血量、出血部位、合并腦室出血、合并蛛網(wǎng)膜下腔出血和手術(shù)治療。
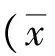
2 結(jié)果
2.1 主要臨床特征比較 與存活組比較,病死組GCS較低,出血量較大,基底節(jié)出血發(fā)生率較低,小腦出血發(fā)生率及合并腦室出血發(fā)生率較高,手術(shù)治療率較低,兩組比較差異均有統(tǒng)計(jì)學(xué)意義 (P<0.05),見表1。
表1 入院30 d內(nèi)病死和存活自發(fā)性腦出血兩組主要臨床特征比較±s,例(%)]
注:GCS為格拉斯哥昏迷評分
2.2 年齡、GCS和出血量預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡的臨床價(jià)值 年齡、GCS和出血量預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡的ROC曲線下面積分別為0.563(0.490,0.636)、0.812(0.784,0.840)和0.821(0.772,0.870),經(jīng)分析發(fā)現(xiàn)GCS和出血量預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡具有一定臨床價(jià)值(均P<0.001),年齡預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡未發(fā)現(xiàn)臨床價(jià)值(P=0.738)。
2.3 自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素分析 單因素和多因素Logistic回歸分析顯示GCS、出血量和小腦出血是自發(fā)性腦出血患者入院30 d內(nèi)死亡的獨(dú)立危險(xiǎn)因素,見表2。
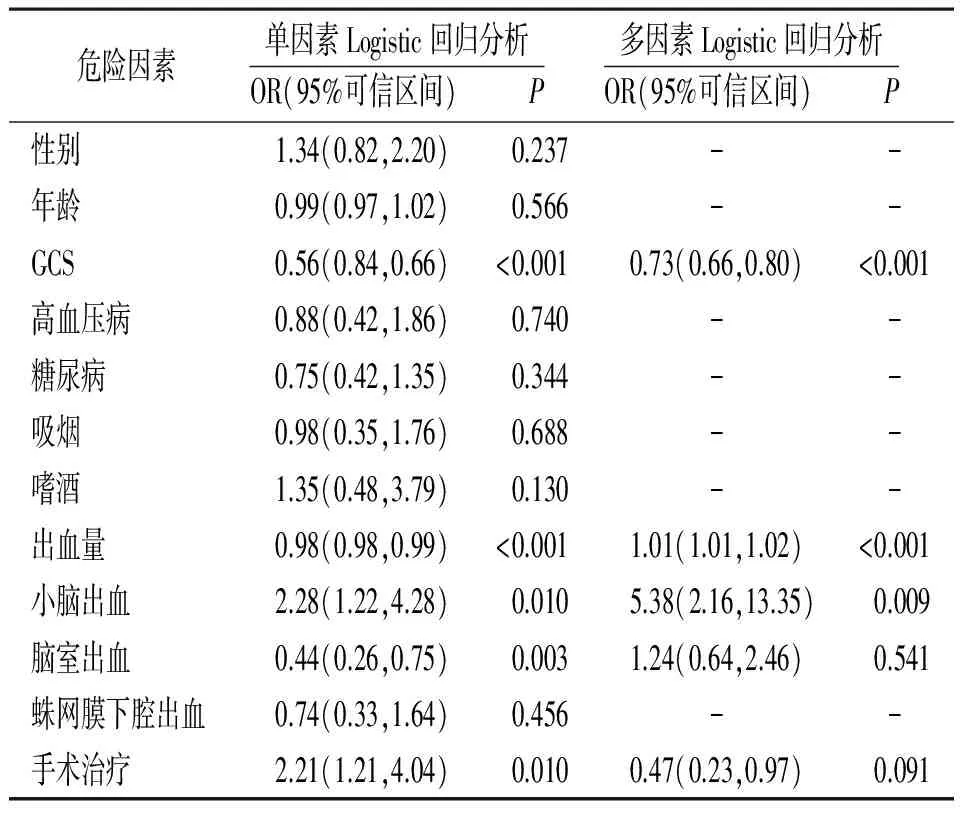
表2 自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素分析
注:GCS為格拉斯哥昏迷評分
3 討論
自發(fā)性腦出血是一種常見的、致死性較高的中老年疾病,死亡的主要時(shí)間段為入院30 d內(nèi)[5-8]。近年雖然手術(shù)等治療方法不斷改善,但自發(fā)性腦出血的臨床病死率無明顯下降[9-10]。早期識別自發(fā)性腦出血患者入院30 d內(nèi)死亡的危險(xiǎn)因素,對加強(qiáng)這類患者的救治具有重要臨床意義。Bakhshayesh等[3]2014年對98例自發(fā)性腦出血院內(nèi)死亡的危險(xiǎn)因素進(jìn)行研究,結(jié)果顯示年齡增大、糖尿病、美國國立衛(wèi)生研究院卒中量表(NIHSS)評分增加、大血腫和血腫周圍水腫是自發(fā)性腦出血患者院內(nèi)死亡的危險(xiǎn)因素。2011年Stein等[8]研究顯示腦室出血和腦積水分級在預(yù)測自發(fā)性腦出血患者入院30 d內(nèi)死亡中具有較好的臨床應(yīng)用價(jià)值。本研究結(jié)果與Bakhshayesh等[3]和Stein等[8]的研究結(jié)果不同,本研究單因素和多因素Logistic回歸分析顯示GCS、出血量和小腦出血是自發(fā)性腦出血患者入院30 d內(nèi)死亡的獨(dú)立危險(xiǎn)因素。另外,本研究還同時(shí)觀察了年齡、GCS和出血量預(yù)測自發(fā)性腦出血患者30 d內(nèi)死亡的臨床價(jià)值,結(jié)果發(fā)現(xiàn)GCS和出血量在預(yù)測自發(fā)性腦出血患者30 d內(nèi)死亡中具有良好價(jià)值。相比較其他相關(guān)研究,本研究觀察指標(biāo)更多、統(tǒng)計(jì)方法更全面,且目前國內(nèi)尚無相關(guān)研究,因此具有一定臨床價(jià)值和創(chuàng)新性。
GCS根據(jù)睜眼反應(yīng)、語言反應(yīng)和肢體運(yùn)動等3個(gè)方面對患者進(jìn)行評分,最高為15分,最低為0分,得分越低表明患者病情越嚴(yán)重[11]。有學(xué)者對腦創(chuàng)傷患者進(jìn)行研究,結(jié)果顯示隨著GCS降低,患者病死率顯著增高[12]。說明GCS可以較為客觀地反映腦創(chuàng)傷患者臨床情況,且評分相對簡單、快捷,有利于臨床應(yīng)用。出血量是造成腦出血患者顱內(nèi)壓增高的主要因素,出血量越大,顱內(nèi)壓越高,而顱內(nèi)壓增高是導(dǎo)致腦出血患者死亡的主要原因[13-14]。Mac Laughlin等[15]和Yuan等[16]研究均顯示監(jiān)測患者顱內(nèi)壓,防止顱內(nèi)壓過高,有助于降低腦創(chuàng)傷患者院內(nèi)病死率。小腦出血可表現(xiàn)為小腦占位性病變,大量出血時(shí)可導(dǎo)致顱內(nèi)壓增高,進(jìn)而造成昏迷,最終可導(dǎo)致患者枕大孔疝而死亡,與基底節(jié)等部位出血比較,更容易致殘和致死[17-18]。
綜上所述,GCS、出血量和小腦出血是自發(fā)性腦出血患者入院30 d內(nèi)死亡的獨(dú)立危險(xiǎn)因素。
[1] Hu P, Zhao X Q, Hu B,etal. Spontaneous intracerebral hemorrhage in a pediatric patient with nephrotic syndrome[J].J Clin Hypertens (Greenwich), 2014,16(3):236-237.
[2] Specogna A V, Patten S B, Turin T C,etal. Cost of spontaneous intracerebral hemorrhage in Canada during 1 decade[J].Stroke, 2014,45(1):284-286.
[3] Bakhshayesh B, Hosseininezhad M, Seyed Saadat S M,etal. Predicting in-hospital mortality in Iranian patients with spontaneous intracerebral hemorrhage[J].Iran J Neurol, 2014,13(4):231-236.
[4] Stein M, Hamann G F, Misselwitz B,etal. In-hospital mortality and complication rates in surgically and conservatively treated patients with spontaneous intracerebral hemorrhage in central europe: a population-based study[J].World Neurosurg, 2016,88(5):306-310.
[5] Chan C L, Ting H W, Huang H T. The incidence, hospital expenditure, and, 30 day and 1 year mortality rates of spontaneous intracerebral hemorrhage in Taiwan[J].J Clin Neurosci, 2014,21(1):91-94.
[6] Hu X, Fang Y, Ye F,etal. Effects of plasma D-dimer levels on early mortality and long-term functional outcome after spontaneous intracerebral hemorrhage[J].J Clin Neurosci, 2014,21(8):1364-1367.
[7] Ziai W C, Siddiqui A A, Ullman N,etal. Early therapy intensity level (til) predicts mortality in spontaneous intracerebral hemorrhage[J].Neurocrit Care, 2015,23(2):188-197.
[8] Stein M, Luecke M, Preuss M,etal. The prediction of 30-day mortality and functional outcome in spontaneous intracerebral hemorrhage with secondary ventricular hemorrhage: a score comparison[J].Acta Neurochir Suppl, 2011,112(34):9-11.
[9] 李艷成,黃流清,彭華,等.自發(fā)性腦出血急性期白細(xì)胞計(jì)數(shù)與近期預(yù)后的相關(guān)性分析[J].臨床軍醫(yī)雜志,2010,38(2):243-245.
[10]蔚永運(yùn).栓塞術(shù)治療兒童腦動靜脈畸形1例報(bào)道[J].武警后勤學(xué)院學(xué)報(bào)·醫(yī)學(xué)版,2014,23(1):58-59.
[11]Hong J, Rubino S, Lollis S S. Prehospital glasgow coma score predicts emergent intervention following helicopter transfer for spontaneous subarachnoid hemorrhage[J].World Neurosurg, 2016,87(12):422-430.
[12]Majdan M, Steyerberg E W, Nieboer D,etal. Glasgow coma scale motor score and pupillary reaction to predict six-month mortality in patients with traumatic brain injury: comparison of field and admission assessment[J].J Neurotrauma, 2015,32(2):101-108.
[13]Masquere P, Bonneville F, Geeraerts T. Optic nerve sheath diameter on initial brain CT, raised intracranial pressure and mortality after severe TBI: an interesting link needing confirmation[J].Crit Care, 2013,17(3):151.
[14]Dawes A J, Sacks G D, Cryer H G,etal. Intracranial pressure monitoring and inpatient mortality in severe traumatic brain injury: A propensity score-matched analysis[J].J Trauma Acute Care Surg, 2015,78(3):492-501.
[15]Mac Laughlin B W, Plurad D S, Sheppard W,etal. The impact of intracranial pressure monitoring on mortality after severe traumatic brain injury[J].Am J Surg, 2015,210(6):1082-1087.
[16]Yuan Q, Wu X, Sun Y,etal. Impact of intracranial pressure monitoring on mortality in patients with traumatic brain injury: a systematic review and meta-analysis[J].J Neurosurg, 2015,122(3):574-587.
[17]Chang C Y, Lin C Y, Chen L C,etal. The predictor of mortality within six-months in patients with spontaneous cerebellar hemorrhage: a retrospective study[J].PLoS One, 2015,10(7):123-129.
[18]Wu Y T, Li T Y, Chiang S L,etal. Predictors of first-week mortality in patients with acute spontaneous cerebellar hemorrhage[J].Cerebellum, 2013,12(2):165-170.
Analysis of Risk Factors of Death within 30 Days after Admission in Patients with Spontaneous Intracerebral Hemorrhage
SHI Hai-yinga, ZHANG Qianga, WANG Xue-jinga, HAO Lin-junb
(a. Medical Examination Center, b. Emergency Center, Affiliated Hospital of Inner Mongolia Medical University, Hohhot 010050, China)
Objective To investigate risk factors of death within 30 days after admission in patients with spontaneous intracerebral hemorrhage. Methods A total of 342 patients with spontaneous intracerebral hemorrhage admitted during January 2011 and January 2016 were divided into death group (n=86) and survival group (n=256) according to whether or not death within 30 days after admission. Mainly clinical characteristics were observed in two groups. The age was analyzed using the area under the receiver operating characteristics (ROC) curve, and Glasgow coma scale (GCS) score and bleeding volume within 30 days after admission in patients with spontaneous intracerebral hemorrhage were used to predict death, and the risk factors of death within 30 days after admission in patients with spontaneous intracerebral hemorrhage were analyzed using single factor and multiple factors logistic regression analysis. Results Compared with those in survival group, in death group, GCS score was significantly lower; bleeding volume was significantly more; incidence rate of basal ganglia hemorrhage was significantly lower; incidence rates of cerebellar hemorrhage and combination of intraventricular hemorrhage were significantly higher; therapy rate of surgery was lower ((P<0.05). Analysis of the area under the ROC curve showed that GCS and the bleeding volume had a certain clinical value in prediction of death within 30 days after admission in patients with spontaneous intracerebral hemorrhage (P<0.001). Single factor and multiple factors logistic regression analysis showed that CGS, bleeding volume and cerebellar hemorrhage were the independent risk factors of death within 30 days after admission in patients with spontaneous intracerebral hemorrhage. Conclusion GSC, the bleeding volume and cerebellar hemorrhage are the independent risk factors of death within 30 days after admission in patients with spontaneous intracerebral hemorrhage.
Cerebral hemorrhage; Death; Risk factors
內(nèi)蒙古自治區(qū)自然科學(xué)基金項(xiàng)目(2016LH0820)
010050 呼和浩特,內(nèi)蒙古醫(yī)科大學(xué)附屬醫(yī)院體檢中心(石海英、張強(qiáng)、王學(xué)靜),急救中心(郝林軍)
R743.34
A
1002-3429(2017)08-0083-04
10.3969/j.issn.1002-3429.2017.08.025
2017-05-24 修回時(shí)間:2017-06-18)

