新型布尼亞病毒感染致發熱伴血小板減少綜合征臨床特點及預后影響指標
陳國勝 胡立芬 許夕海 李家斌*
[文章編號] 1672-8270(2017)05-0094-04 [中圖分類號] R512.8 [文獻標識碼] A
新型布尼亞病毒感染致發熱伴血小板減少綜合征臨床特點及預后影響指標
陳國勝①胡立芬①許夕海①李家斌①*
[文章編號] 1672-8270(2017)05-0094-04 [中圖分類號] R512.8 [文獻標識碼] A
目的:探討新型布尼亞病毒感染致發熱伴血小板減少綜合征(SFTS)的臨床特點及對影響預后的指標進行分析。方法:選取醫院收治的42例新型布尼亞病毒感染致SFTS患者,回顧性分析患者的臨床特點,根據患者的生存與否分為生存組(40例)和死亡組(2例),對兩組影響預后的血常規、肝功能及凝血功能等指標進行對比分析,包括血常規、肝功能、凝血功能等。結果:兩組患者均為散發病例,農民居多,41例(占97.62%),6~9月份為發病高峰期。所有患者均有發熱,主要癥狀為納差、乏力、全身酸痛等,主要體征為淋巴結腫痛,肢體震顫,皮下出血。42例治療前血小板計數、白細胞計數均有不同程度降低,谷草轉氨酶、丙氨酸轉氨酶、肌酸激酶均有升高。其中21例淀粉酶升高,6例腎功能損害。治療后42例患者與治療前比較白細胞、血小板計數均明顯升高,差異有統計學意義(t=20.401,t=12.979;P<0.001);其中存活40例,死亡2例。死亡組患者的谷草轉氨酶、丙氨酸轉氨酶、肌酸激酶、凝血酶原時間、活化部分凝血活酶時間、凝血酶時間均明顯高于生存組患者,血小板計數明顯低于生存組患者,兩組比較有統計學意義(t=5.281,P<0.001)。結論:新型布尼亞病毒感染致SFTS臨床癥狀及體征多樣,并常伴實驗室指標異常;血小板顯著下降、凝血功能及肌酶明顯升高是導致SFTS患者死亡的重要影響因素。
新型布尼亞病毒;發熱伴血小板減少綜合征;臨床特點;預后谷草轉氨酶;丙氨酸轉氨酶
[First-author’s address]Department of Infectious Diseases, The First Affiliated Hospital of Anhui Medical University, Hefei 230022, China.
近年來,我國河南、湖北、安徽及山東等省相繼出現了以發熱伴血小板減少為主要臨床特征的感染性疾病病例,部分重癥患者可因多器官功能損害而致死亡,后將其稱之為發熱伴血小板減少綜合征(severe fever with thrombocytopenia syndrome,SFTS)[1-2]。SFTS經實驗室檢測鑒定是由新型布尼亞病毒感染所致,主要臨床表現為發熱、血小板減少,并可伴惡心、嘔吐、乏力、納差、腹瀉、肌肉酸痛等,病情危重者則可出現皮膚瘀斑、肺出血、消化道出血及意識障礙等,乃至發生多臟器功能衰竭[3-4]。目前,國內外有關新型布尼亞病毒感染致SFTS的研究相對較少,由于醫務人員對于該病認知不足,故臨床易出現誤診誤治情況,使患者失去最佳治療時機[5]。基于此,本研究對42例新型布尼亞病毒感染致SFTS患者的臨床特點進行回顧性分析,對影響預后的指標進行研究,旨在為臨床提高對SFTS的認知,并為制定合理的診療方案提供依據。
1 資料與方法
1.1 一般資料
選取安徽醫科大學第一附屬醫院2014年1月至2015年12月期間收治的42例新型布尼亞病毒感染致SFTS患者,其中男性26例,女性16例;年齡40~82歲,平均年齡(58.9±2.5)歲;發病至入院時間1~7 d,平均入院時間(3.52±1.27)d;并發急性胰腺炎2例,肺炎1例,尿路感染1例。根據患者的生存與否分為生存組(40例)和死亡組(2例)。所有患者均符合2010年衛生部頒布的“發熱伴血小板減少綜合防治指南(2010版)”中的診斷標準[6],血標本新型布尼亞病毒核酸檢測陽性,臨床癥狀表現為發熱、乏力、納差、胸悶、咳嗽咳痰、腹瀉、頭痛及肌肉酸痛等。
1.2 納入與排除標準
(1)納入標準:①符合發熱伴血小板減少綜合征的診斷標準,并經臨床癥狀及影像學檢查確診;②由新型布尼亞病毒感染所致;③患者的臨床資料完整。
(2)排除標準:①合并其他慢性基礎疾病;②發病前存在明顯的心肺肝腎等臟器功能不全;③妊娠及哺乳期婦女。
1.3 儀器設備與藥物
胸部CT采用Lightspeed 16排螺旋CT(美國GE公司);腹部彩超采用VOLUSON 730pro超聲儀(美國GE公司);X射線機采用Digital Diagnost 2.0 DR(荷蘭飛利浦公司);心電圖機采用FX-7202多道自動分析心電圖機(日本福田公司)。利巴韋林(四川科倫藥業,批號131226)。
1.4 研究方法
對42例患者的臨床資料進行回顧性分析,包括流行病學資料、癥狀及體征、實驗室檢測指標、影像學資料、治療及轉歸情況。并對可能影響預后的血常規、肝功能及凝血功能等指標進行分析。
1.5 統計學方法
采取統計軟件SPSS 19.0處理數據,計數資料結果以均值±標準差(x-±s)表示,組間比較采用獨立樣本t檢驗,治療前后比較采用配對t檢驗,計數資料采取x2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 流行病學資料
(1)接觸史。均為散發病例,42例患者在以往的生活中,均存在被蜱蟲或蚊蟲叮咬史,發病前半個月內有8例有明確被蜱蟲咬傷史。34例發病前半個月內有野外作業史。
(2)性別、年齡分布。男性26例,女性16例,男女比1.625∶1。年齡40~82歲,50歲及以上患者有35例,占83.33%。
(3)季節分布。發病時間均在一年中的5~10月份,其中5月份發病4例,6月份發病9例,7月份發病7例,8月份發病10例,9月份發病9例,10月份發病3例;發病高峰期在6~9月份,共有35例,占83.33%。
(4)職業分布。41例為農民,1例為退休人員。
2.2 癥狀及體征
(1)癥狀。兩組患者均有發熱,體溫超過39 ℃的有39例,其中9例體溫超過40 ℃,熱程5~12 d,均為稽留熱,并伴納差、乏力、畏寒寒戰、嘔吐、腹痛、肌肉酸痛、頭痛、咳嗽等癥狀。
(2)體征。兩組中30例淺表淋巴結腫痛30例;腹股溝淋巴結腫痛23例,并以單側多見;腋窩淋巴結腫大1例;神經系統癥狀22例,如肢體震顫;表情淡漠、反應遲鈍17例。
2.3 血常規檢查
兩組患者血小板計數(platelet,PLT)均低于正常值,白細胞計數(white blood cell,WBC)均有降低;42例患者均有谷草轉氨酶(aspartate transaminase,AST)、丙氨酸轉氨酶(alanine aminotransferase,ALT)升高,35例患者ALT/AST比值<1;6例出現輕微腎功能損害,尿素氮(blood urea nitrogen,BUN)和(或)血肌酐(serum creatinine, Scr)輕度升高;32例心肌損害,表現為肌酸激酶(creatine kinase,CK)、肌酸激酶同工酶(creatine kinase isoenzyme-MB,CK-MB)升高;凝血5項檢測結果顯示,凝血酶原時間(prothrombin time,PT)延長4例,活化部分凝血活酶時間(active partial thromboplastin time,APTT)延長13例,凝血酶時間(thrombin time, TT)延長3例,纖維蛋白原(fibrinogen,FIB)上升2例,D-二聚體(D-dimer,DD)上升7例。
2.4 影像學檢查
兩組患者心電圖檢查中,竇性心動過速17例,ST-T異常8例,T波改變4例,心房纖顫2例。X射線胸片檢查顯示有支氣管炎14例,肺部感染5例,胸腔積液2例,肺氣腫1例。胸部CT檢查顯示,肺部感染3例,肺氣腫2例。腹部彩超顯示,肝脾大12例,雙腎增大1例。
2.5 治療及轉歸
兩組患者在確診前后均給予靜滴利巴韋林0.5~1.0 g/次,1次/d,連續治療7~10 d。對白細胞減少者,皮下注射重組人粒細胞集落刺激因子,同時給予保護臟器功能及其他對癥支持治療。兩組患者經治療后,21例體溫恢復正常,納差、乏力、疼痛等伴隨癥狀均消失,血常規指標均在正常范圍內,無后遺癥;19例患者發熱及伴隨癥狀明顯緩解,血常規指標趨于正常;2例因發熱第7 d就診,出現心肺等多器官功能衰竭,經搶救無效死亡,病死率為4.76%(2/42)。對所有患者均至少隨訪6個月,經隨訪40例患者均未死亡。幸存的40例患者臨床癥狀及血常規指標明顯改善,平均住院時間為(10.68±1.42)d。兩組患者治療前后WBC計數、PLT計數比較,其差異有統計學意義(t=20.401,t=12.979;P<0.05),見表1。
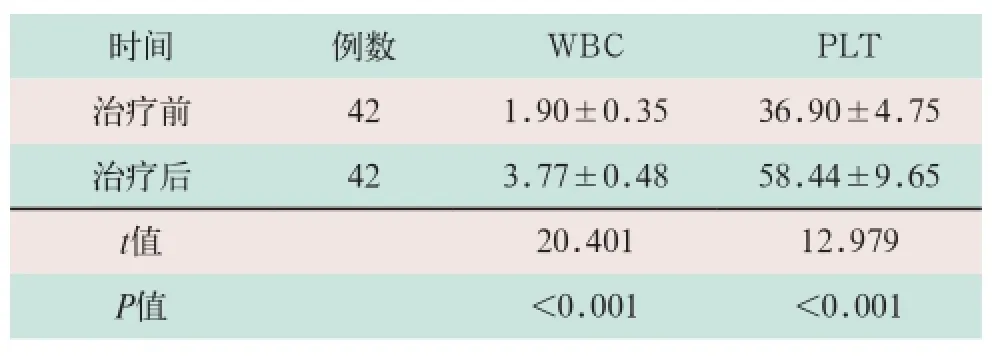
表1 兩組患者治療前后WBC計數和PLT計數變化比較(x-±s,×109/L)
2.6 預后影響指標
在兩組患者中,幸存40例,死亡2例。對可能影響預后的指標進行分析,結果顯示,死亡組患者的ALT、AST、CK、PT、APTT、TT均明顯高于生存組患者,PLT明顯低于生存組患者,兩組比較差異有統計學意義(t=5.281,P<0.001),見表2。
3 討論
SFTS是一種新發人獸共患傳染病,臨床表現及體征缺乏特異性,以往多被誤診成粒細胞無形體病、血小板減少性紫癜、敗血癥、登革熱、腎綜合征出血熱、病毒性感冒、斑疹傷寒等,由于病情進展迅速,部分重癥患者可出現多器官功能不全或衰竭而致死亡[7-8]。因此,加強對SFTS的認知有助于給予患者及時有效的治療,改善其預后[9-10]。
本研究結果顯示,SFTS多見于50歲以上中老年人,占83.33%,2例死亡的患者均為中老年患者,未見學齡前兒童患病。職業方面,患者除1例退休員工,其余均為農民,其中有明確被蜱蟲咬傷史僅有8例(占19.05%),但其余患者發病前半個月內均有野外作業史,占到80.95%。這與蜱蟲叮咬人的特性密切相關,即叮咬后對人體的刺激性小,且蜱蟲易隱藏于皮膚褶皺部位,故多難以被及時發現[11]。SFTS的發病時間主要分布在5~10月,發病高峰期在6~9月份。本研究中,42例患者均為散發病例。但有研究顯示,少數SFTS患者存在家庭聚集現象,發病前有接觸SFTS患者血液史,疑似以人傳人形式傳播,因此在對危重癥SFTS患者的治療及護理過程中,尤其是對合并出血的SFTS患者,應加強隔離及防護措施,避免傳染[12]。在臨床癥狀及體征方面,本研究顯示,42例SFTS患者均有發熱,且均為稽留熱,并多伴畏寒寒戰、乏力、納差等。主要陽性體征是淺表淋巴結腫痛,并以單側為主,其次是肢體震顫,部分患者表情淡漠、反應遲鈍,與魏艷艷等[13]的研究具有較高的一致性。血常規檢查方面,42例患者均有PLT、WBC不同程度降低,AST、ALT、CK升高。6例有腎功能損害表現,即尿素氮和(或)血肌酐升高。32例有心肌損害,表現為肌酸激酶、肌酸激酶同工酶升高。14例患者有凝血功能異常,表現為PT、APTT、TT延長,DD上升,FIB上升。危重癥患者均有PLT、WBC下降,且心電圖呈ST段改變。
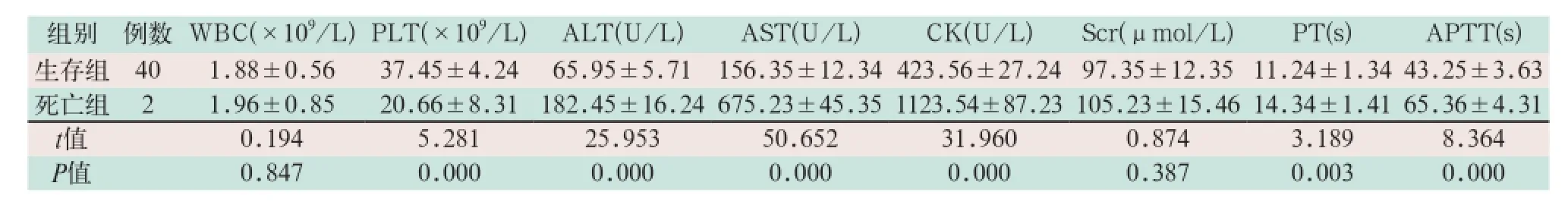
表2 幸存及死亡患者第1~7 d相關指標對比
在SFTS的治療目前尚缺乏特效藥,臨床治療主要以對癥支持治療為主[14-15]。經體外試驗研究顯示,利巴韋林是一種廣譜抗病毒藥,其通過侵入被病毒感染后的細胞內,并迅速轉化成磷酸化,進而對病毒合成酶起到競爭性抑制作用,抑制肌酐酸脫氫酶,使細胞中鳥苷三磷酸減少,抑制病毒蛋白質、RNA的合成,對于新型布尼亞病毒同樣有效[16-17]。本研究采取利巴韋林以及對癥支持治療后,患者的WBC、PLT計數均有明顯升高,21例患者顯著改善,19例有所改善,這40例患者最終均治愈出院。本研究表明,利巴韋林抗病毒治療對于SFTS是有效的,患者多預后良好,其中2例死亡患者均為發熱第7 d就診,入院時已出現多器官衰竭,搶救無效死亡。故一旦發現可疑SFTS需及時就診,避免錯過最佳治療時機導致不良預后。
本研究中,SFTS患者在治療后WBC、PLT均有明顯升高,通過對可能影響預后的指標進行分析發現,生存組與死亡組患者的WBC計數并無明顯改變,但死亡組PLT計數顯著低于生存組。2例死亡患者的PLT計數均為20×109/L左右,表明SFTS引起的造血系統損害尤其是PLT減少是導致患者死亡的重要因素。此外,死亡組患者的ALT、AST、CK均明顯高于生存組患者,其中ALT、CK水平約為生存組的3倍,AST水平是生存組患者的4倍之多。提示,肝功能及心肌嚴重損害是導致SFTS死亡的重要原因[18]。生存組與死亡組患者的Cr比較則無明顯差異,本研究中兩組患者治療前均未出現腎功能明顯損害。本研究通過對比生存患者與死亡患者的凝血功能發現,死亡組的PT、APTT、TT均有明顯升高。趙海燕等[19]研究還發現,發病初期,所有病例APTT、TT均有升高,病程為8~10 d時,死亡組凝血功能障礙更突出。主要因為重癥SFTS患者體內可出現明顯的血管內皮細胞損傷,導致內皮下膠原纖維出現暴露,血小板聚集與Ⅻ因子被激活,使內源性凝血系統被啟動,進而造成PT、APTT、TT延長。凝血功能異常還可導致內皮細胞二次損傷,誘發彌散性血管內凝血,加重凝血異常。由此可見,在SFTS病程中動態監測凝血功能、肝功能指標有助于對病情進行評估,并有利于采取合理的治療方案積極控制病情[20]。
新型布尼亞病毒感染致SFTS臨床癥狀體征多樣,并常伴實驗室指標異常,可出現多臟器損害;診療過程中,加強病情監護及肝功能、凝血功能等實驗室指標監測,積極給予有效的對癥治療,有利于改善患者預后。
[1]劉靖宇,秦玉君,何曉敏,等.煙臺市發熱伴血小板減少綜合征流行特征和危險因素分析[J].中國媒介生物學及控制雜志,2014,25(2):174-176.
[2]程周祥,王斐,錢幫群,等.皖南地區首起人傳聚集性發熱伴血小板減少綜合征疫情的調查處置[J].中華疾病控制雜志,2014,18(11):1055-1058.
[3]Yun SM,Lee WG,Ryou J,et al.Severe fever with thrombocytopenia syndrome virus in ticks collected from humans South Korea 2013[J].Emerg Infect Dis,2014,20(8):1358-1361.
[4]雷曉穎,張笑爽,于學杰.發熱伴血小板減少綜合征布尼亞病毒研究進展[J].中國公共衛生,2014,30(7):967-971.
[5]寧福江,周淑琴,周志紅,等.蓬萊市2010-2014年發熱伴血小板減少綜合征死亡病例分析[J].中國熱帶醫學,2015,15(7):842-844,852.
[6]中華人民共和國衛生部.發熱伴血小板減少綜合征防治指南(2010版)[J].中華臨床感染病雜志,2011,4(4):193-194.
[7]常愛娜,王海濤.10例新型布尼亞病毒致發熱伴血小板減少綜合征患者的臨床分析[J].中華實驗和臨床感染病雜志,2014,8(5):696-697.
[8]呂沐天,孫穎,劉沛,等.發熱伴血小板減少綜合征布尼亞病毒研究進展[J].微生物學雜志,2013,33(2):86-88.
[9]夏玲玲,謝琴秀,李旭.新型布尼亞病毒致發熱伴血小板減少綜合征26例臨床分析[J].安徽醫學,2015,36(1):59-61.
[10]韓玲,徐鵬,何飛.新型布尼亞病毒致發熱伴血小板減少綜合征22例臨床分析[J].內科急危重癥雜志,2015,21(2):129-131.
[11]Wichgers Schreur PJ,Oreshkova N,Moormann RJ,et al.Creation of rift valley fever viruses with four-segmented genomes reveals flexibility in bunyavirus genome packaging [J].J Virol,2014,88(18):10883-10893.
[12]徐哲,崔寧,陳威巍,等.422例發熱伴血小板減少綜合征臨床特點分析[J].傳染病信息,2015,28(1):28-32.
[13]魏艷艷,鄒桂舟,葉珺,等.新型布尼亞病毒感染致發熱伴血小板減少綜合征臨床特點及血常規和血清酶學分析[J].安徽醫藥,2016,20(5):903-907.
[14]徐娟,李玲.發熱伴血小板減少綜合征患者的護理[J].護理學雜志,2013,28(7):23-24.
[15]宋毅,占建波.新發傳染病發熱伴血小板減少綜合征研究[J].公共衛生與預防醫學,2016,27(3):28-31.
[16]熊錦華,曹建彪,李紹祥,等.失代償期丙型肝炎肝硬化脾栓塞術后聚乙二醇干擾素聯合利巴韋林抗病毒治療效果觀察[J].解放軍醫藥雜志,2015,27(9):77-81.
[17]張會平,王麗,錢繼紅,等.利巴韋林氣霧劑治療小兒手足口病的有效性和安全性研究[J].中國當代兒科雜志,2014,16(3):272-276.
[18]鮑舟君,姚燕珍,張曉幫,等.舟山海島發熱伴血小板減少綜合征血常規生化特征動態分析[J].中國預防醫學雜志,2014,15(17):668-672.
[19]趙海燕,孫靜,嚴曉敏,等.發熱伴血小板減少綜合征患者的臨床特點及死亡相關危險因素分析[J].中華傳染病雜志,2016,34(1):15-18.
[20]王超,竇相峰.新布尼亞病毒感染致發熱伴血小板減少綜合征的研究進展[J].中華地方病學雜志,2014,33(4):470-472.
The clinical characteristics and prognostic influence indicators of severe fever with thrombocytopenia syndrome infected by new Bunia virus/CHEN Guo-sheng, HU Li-fen, XU Xi-hai, et al//China Medical Equipment,2017,14(5):94-97.
Objective:To investigate clinical characteristics of severe fever with thrombocytopenia syndrome (SFTS) infected by new Bunia virus and analyze the indicators which would affect prognosis.Methods:42 patients with SFTS infected by new Bunia virus were enrolled and their clinical characteristics were analyzed by this retrospective study. 42 cases were divided into the survival group (40 cases) and the death group (2 cases) according to the survival situation. The series indicator, such as blood routine, liver function and coagulation function, were compared and analyzed between the two group. Results:The 42 cases were sporadic, the main of them were farmers, who were 41 cases (accounting for 97.62%). And the peak period of occurrence of this disease was from June to September. Before the treatment, the values of platelet count and the white blood count were decrease in different degrees among all the patients, while glutamic oxalacetic transaminase, alanine transaminase and creatine kinase were increase to some extent. Among them, 21 cases were with higher amylase, and 6 cases were with renal function damage. After the treatment, the values of white blood count and the platelet count of the 42 patients were significantly higher than those before the treatment (WBC: t=20.401, P<0.001, PLT: t=12.979, P<0.001). The glutamic oxalacetic transaminase, alanine aminotransferase, creatine kinase, prothrombin time, activated partial thromboplastin time and thrombin time of the death group were significantly higher than those of the survival group, and the value of platelet count of death group was significantly lower than that of survival group (t=5.281, P<0.001). 42 cases were sporadic, the majority of which were farmers, accounting for 97.62% (41/42). And June to September is the peak period. All the patients had fever, and the main symptoms were anorexia, fatigue, aching, and the main signs were lymph node swelling, tongue body and limb tremor. 42 cases of platelet count (PLT), the white blood count (WBC) reduced to some extent, aspartate transaminase (AST), alanine transaminase (ALT), creatine kinase (CK) were increased. among them 21 cases of higher amylase, 6 cases of renal damage. After the treatment, the WBC and PLT of 42 patients were significantly higher than before treatment (WBC: t=20.401, P<0.001, PLT: t=12.979, P<0.001), among them 40 cases were cured, but 2 cases died. ALT, AST, CK, prothrombin time (PT), activated partial thromboplastin time (APTT) and thrombin time (TT) of patients in the death group were significantly higher than the survival group, and PLT was significantly lower than that of the survival group (t=5.281, P<0.001).Conclusion:SFTS caused by new Bunia virus has diverse clinical symptoms and signs, and it is often accompanied with abnormal laboratory indicators. Besides, the significant decrease of PLT, and the obvious increases of coagulation function and creatine kinase were the important influencing factors for the death of SFTS patients.
New Bunia virus; Severe fever with thrombocytopenia syndrome; Clinical characteristics; Prognosis; Aspartate transaminase; Alanine aminotransferase
陳國勝,男,(1978- ),碩士,主治醫師。安徽醫科大學第一附屬醫院感染科,研究方向:各種感染性疾病診治。
2017-02-18
10.3969/J.ISSN.1672-8270.2017.05.025
①安徽醫科大學第一附屬醫院感染科 安徽 合肥 230022
*通訊作者:384510ls@sina.com

