鼾癥患者采用鼻中隔偏曲矯正術與腭垂腭咽成形術治療的療效對照研究
齊志勇,李 贊
(內蒙古呼倫貝爾市人民醫院(內蒙古民族大學呼倫貝爾臨床醫學院)耳鼻喉科,內蒙古 呼倫貝爾 021008)
鼾癥患者采用鼻中隔偏曲矯正術與腭垂腭咽成形術治療的療效對照研究
齊志勇,李 贊
(內蒙古呼倫貝爾市人民醫院(內蒙古民族大學呼倫貝爾臨床醫學院)耳鼻喉科,內蒙古 呼倫貝爾 021008)
目的 研究鼾癥患者采用鼻中隔偏曲矯正術與腭垂腭咽成形術治療的效果。方法 取2015年8月~2016年8月我院收治的鼾癥患者62例,分為兩組,A組行鼻中隔偏曲矯正術治療,B組行鼻中隔偏曲矯正術結合腭垂腭咽成形術治療,對比兩組治療療效。結果 B組術后平均呼吸暫停時間、平均低通氣時間、并發癥發生率、總有效率均優于A組,P<0.05。結論 鼾癥患者采用鼻中隔偏曲矯正術與腭垂腭咽成形術聯合治療的療效確切,可推廣。
鼾癥;鼻中隔偏曲矯正術;腭垂腭咽成形術
鼾癥即睡眠呼吸暫停綜合征,是指患者熟睡后的鼾聲在60 dB以上,并影響到患者正常呼吸的疾病[1]。當前,臨床上對于鼾癥的治療多采用的是手術方式,常見的有鼻中隔偏曲矯正術、腭垂腭咽成形術等,本文主要就單一行鼻中隔偏曲矯正術治療及聯合腭垂腭咽成形術治療鼾癥的臨床效果進行分析,并總結如下。
1 資料與方法
1.1 一般資料
將2015年8月~2016年8月期間我院耳鼻喉科接收并治療的62例鼾癥患者作為本次研究對象,根據不同治療方法進行分組,其中,行鼻中隔偏曲矯正術治療的31例為A組,本組男19例,女12例;年齡19~67歲,平均(41±1.52)歲;病程1~19年,平均(8±1.03)年。另行鼻中隔偏曲矯正術結合腭垂腭咽成形術治療的31例為B組,本組男20例,女11例;年齡20~69歲,平均(42±1.59)歲;病程1~18年,平均(8±0.98)年。兩組性別比、年齡層次等資料對比無統計學的意義,P>0.05。
1.2 治療方法
A組行鼻中隔偏曲矯正術,給予患者全麻,麻醉成功后分離黏軟骨膜,切除偏曲的鼻中隔軟骨、鑿除鼻底部骨脊,復位鼻中隔粘膜,縫合切口,同時等離子刀雙側下鼻甲部分切成。
B組則在A組基礎上行腭垂腭咽成形術,等離子刀切除兩側的扁桃體,最高點在上下磨牙中點,解剖腭帆間隙,倒U型切口,將咽腭弓、咽上縮肌、舌腭弓分兩層縫合,擴大咽腔。同時舌根等離子消融。舌根正中消融3點,距中線2CM各消融3針。
1.3 效果評定
記錄術后兩組患者平均呼吸暫停時間、平均低通氣時間;同時記錄兩組術后并發癥發生情況,并評定兩組臨床療效,治療后患者鼾聲完全消除,且未出現呼吸暫停情況為臨床治愈;治療后患者鼾聲明顯減輕,偶有呼吸暫停為有效;治療后患者鼾聲無改變,或加重為無效;總有效率=臨床治愈率+有效率。
1.4 統計學方法
本研究數據均采用統計學軟件SPSS 19.0分析,計量資料用“±s”表示,檢驗用t;計數資料例數用(n)表示,組間率用(%)表示,檢驗用x2;P<0.05為差異有統計學的意義。
2 結 果
2.1 對比兩組術前、后平均呼吸暫停時間、平均低通氣時間
術前,兩組平均呼吸暫停時間、平均低通氣時間比較無明顯差異,P>0.05;B組術后平均呼吸暫停時間、平均低通氣時間優于A組,P<0.05,見表1:
表1 對比兩組術前、術后平均呼吸暫停時間、平均低通氣時間(±s,s)
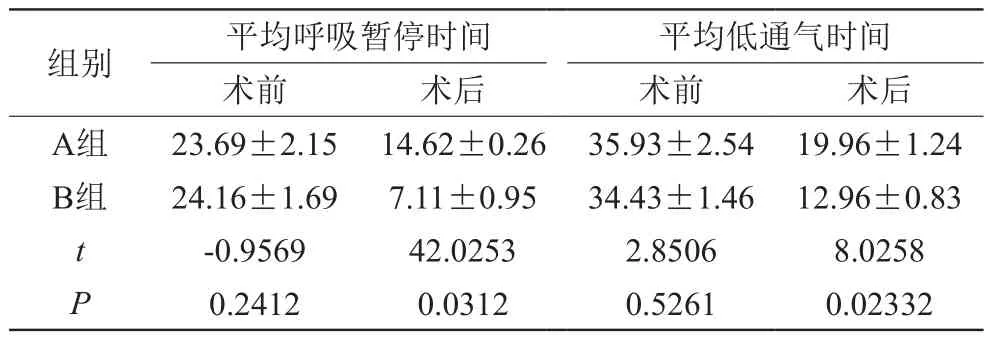
表1 對比兩組術前、術后平均呼吸暫停時間、平均低通氣時間(±s,s)
組別 平均呼吸暫停時間 平均低通氣時間術前 術后 術前 術后A組 23.69±2.15 14.62±0.26 35.93±2.54 19.96±1.24 B組 24.16±1.69 7.11±0.95 34.43±1.46 12.96±0.83 t -0.9569 42.0253 2.8506 8.0258 P 0.2412 0.0312 0.5261 0.02332
2.2 對比兩組術后并發癥發生情況
A組術后出現3例頭痛、2例鼻出血、3例嗆咳,并發癥發生率為25.81%;B組出現1例頭痛、1例鼻出血,并發癥發生率為6.45%;B組并發癥發 生率低于A組,差異有統計學意義(x2=4.2923,P<0.05)。
2.3 對比兩組術后臨床療效
A組術后13例臨床治愈、12例有效、6例無效,總有效率為80.65%;B組術后19例臨床治愈、11例有效、1例無效,總有效率為96.77%;B組術后總有效率高于A組,x2=4.0260,P=0.0448,P<0.05。
3 討 論
鼾癥是臨床常見的一種睡眠障礙疾病,該病在成年人群中的患病率約為2%~4%[2]。臨床上,對于鼾癥的治療主要選擇的是手術,但選擇何種手術方法能夠有效解除或緩解氣道通氣障礙、提升患者睡眠質量仍是臨床研究的重點[3]。鼻中隔偏曲矯正術能夠游戲哦啊拓寬患者鼻腔氣道,進而降低流經咽部的氣流及速度以及軟腭游離緣振動速度,進而改善患者呼吸暫停癥狀;但由于部分患者存在多個平面的狹窄或合并其他引起鼾癥的因素,使得單純行鼻中隔偏曲矯正術的療效不太理想。因此,在行鼻中隔偏曲矯正術治療的同時,還應聯合腭垂腭咽成形術,以有效改善患者口咽部狹窄,進而促進患者通氣功能、生理機能的恢復[4]。本次研究中,聯合手術治療的B組,其術后平均呼吸暫停時間、平均低通氣時間、并發癥發生率、臨床總有效率均優于單純行鼻中隔偏曲矯正術的A組,P<0.05,與董保華等[5]研究結果相似。但鼻中隔偏曲矯正術聯合腭垂腭咽成形術的風險較大大,術后極易發生窒息;本次研究中,聯合手術治療的B組,術后有1例無效,無效的原因主要是由于術后半年患者體重明顯增加;因此,術前應加強對患者的psG多導睡眠監測、體重指數BMl監測;對于術前術前血氧低于60%的患者,應選給予患者呼吸機治療再行手術,并做好術后ICU監護的監護工作。
綜上所述,鼻中隔偏曲矯正術聯合腭垂腭咽成形術治療鼾癥,能夠有效改善患者通氣,進而提升治療療效,且更為安全可靠,值得推廣應用。
[1] 苗忠義.鼻中隔偏曲矯正術與腭垂腭咽成形術在鼾癥患者中的臨床效果觀察[J].中國現代藥物應用,2015,9(18):30-31.
[2] 毛 敏,張建國,陳觀貴,等.改良懸雍垂腭咽成形術聯合同期鼻腔擴容術治療阻塞性睡眠呼吸暫停低通氣綜合征的療效分析[J].臨床耳鼻咽喉頭頸外科雜志,2015,29(20):1808-1811.
[3] 沈 敏,萬俐佳,姜義道.鼻中隔偏曲矯正術與腭垂腭咽成形術在鼾癥患者中的應用[J].中國煤炭工業醫學雜志,2014,17(9):1394-1396.
[4] 趙妍萍.鼻腔擴容聯合懸雍垂腭咽成形術治療阻塞性睡眠呼吸暫停低通氣綜合征的效果評價[J].實用醫院臨床雜志,2016,13(2):71-73.
[5] 董保華.鼻中隔偏曲矯正術與腭垂腭咽成形術在鼾癥治療中的效果比較[J].河南醫學研究,2016,25(5):932-933.
本文編輯:李 豆
R765.9
B
ISSN.2095-8242.2017.05.820.02

