《中國成人血脂異常防治指南(2016修訂版)》解讀

2016年10月,由國家心血管病中心國家心血管病專家委員會、中華醫學會心血管病學分會、中華醫學會內分泌學分會、中華醫學會檢驗醫學分會共同修訂的《中國成人血脂異常防治指南(2016修訂版)》正式發布。與2007年版《中國成人血脂異常防治指南》相比,新版指南有哪些亮點和要點?近10年來,我國成人血脂異常的患病率和患病趨勢又有哪些變化?血脂異常的正確防治策略有哪些?帶著這些問題,本刊記者專訪了指南修訂工作組的主要執筆人、上海交通大學醫學院附屬瑞金醫院北院心內科陸國平教授。
專家簡介
陸國平
上海交通大學醫學院附屬瑞金醫院北院心內科主任、教授、主任醫師、博士生導師,中華醫學會心血管病學分會動脈硬化冠心病學組委員,中華中醫藥學會絡病學會常委, 衛生部心血管病防治中心專家委員,上海市醫學會心血管病專業委員會副主任委員、血脂和動脈粥樣硬化學組組長。
創新一:“防控目標”更明確
新版指南明確提出:提高血脂異常的知曉率、治療率和控制率,對防控動脈粥樣硬化性心血管病具有重要意義。以低密度脂蛋白膽固醇(LDL-C)或總膽固醇升高為特點的血脂異常是動脈粥樣硬化性心血管疾病(ASCVD)重要的危險因素;降低LDL-C水平,可顯著減少ASCVD的發病及死亡危險。同時,新版指南對于“極高危”“高危”人群的認定更加寬泛:凡是診斷為動脈粥樣硬化性心血管疾病的患者,包括急性冠脈綜合征、冠心病、缺血性卒中、外周動脈硬化性疾病等,均屬于極高危人群;LDL-C高于4.9毫摩/升或總膽固醇高于7.2毫摩/升,以及40歲以上糖尿病患者,均屬于高危人群。
創新二:診治策略的制定更“本土化”
新版指南對我國人群血脂成分的合適范圍、異常切點和危險分層的建議,均基于多項“本土化”的長期觀察性研究結果,更符合中國人的特點;同時也參考了國際上多部血脂相關指南對血脂成分合適水平的建議及其依據,與國際接軌。對于指導血脂異常的臨床防治工作具有重要參考價值。
創新三:在“總體心血管危險評估”基礎上增加“余生危險評估”
新版指南在2007年指南推薦的10年總體危險評估方案基礎上,提出了“余生危險評估”方案。對10年動脈粥樣硬化性心血管疾病(ASCVD)發病危險為中危且年齡 <55歲的人群,新版指南增加了對其進行“ASCVD余生危險評估”的建議 ,以便早期識別ASCVD余生危險為高危的個體,并進行積極干預。
創新四:基于“獲益最大化”原則,設定調脂目標值
近年來,部分國外新發表的血脂異常診療指南不推薦設定調脂目標值,但指南修訂工作者認為,設定調脂目標值不僅有利于醫生更加準確地評價調脂治療的有效性,還能提高患者服用調脂藥的依從性。從我國實際情況出發,新版指南在充分評估“危險-獲益程度”的基礎上,確定了適合中國人群的調脂目標值。
創新五:在循證醫學基礎上提出“中等強度他汀療法”的觀點
近20年來,多項大規模臨床試驗結果均顯示,他汀類藥物在動脈粥樣硬化性心血管病的一級和二級預防中均能顯著降低心血管事件(包括心肌梗死、冠心病和缺血性卒中等)危險。
與此同時,越來越多的研究表明,高強度他汀治療往往伴隨著更高的肌病和肝功能損害風險,且更容易發生在中國人群中。同時,所有強化他汀治療的臨床研究結果也顯示,數倍增量他汀雖然可使ASCVD事件發生危險有所降低,但獲益的絕對值小,且全因死亡并未下降。因此,新版指南推薦將“中等強度他汀”療法作為血脂異常人群的起始治療藥物劑量。
創新六:更精簡、更務實
與2007版血脂防治指南相比,新版指南的篇幅明顯縮短,表述力求簡明、扼要、務實,為臨床醫生的日常診療工作提供參考和便利。
要點一:中國人群血脂異常患病率大幅上升
近 30 年來,中國人群的血脂水平逐步升高,血脂異常患病率明顯增加。目前,中國成人血脂異常總體患病率高達40.40%,較2002年呈大幅度上升。而人群血清膽固醇水平的升高將導致2010年~2030年期間我國心血管事件約增加920萬。我國兒童青少年高膽固醇血癥患病率也有明顯升高,預示未來中國成人血脂異常患病及相關疾病負擔將繼續加重。
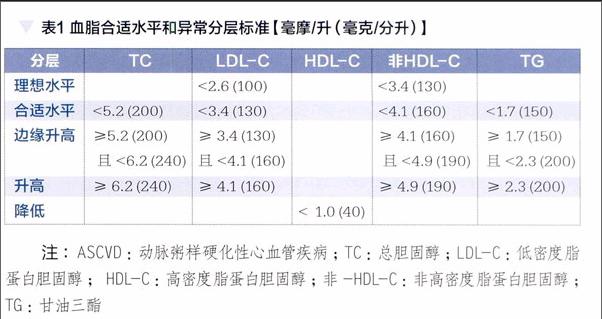
要點二:血脂合適水平和異常分層標準
新版指南針對動脈粥樣硬化性心血管疾病一級預防的目標人群制定了血脂合適水平和異常切點(見表1)。
要點三:血脂異常的篩查
為及時發現血脂異常,20~40歲成年人至少每5年測量1次血脂(包括TC、LDL-C、HDL-C、TG);40歲以上男性和絕經后女性每年檢測一次血脂;ASCVD患者及高危人群,應每3~6個月測定1次血脂。
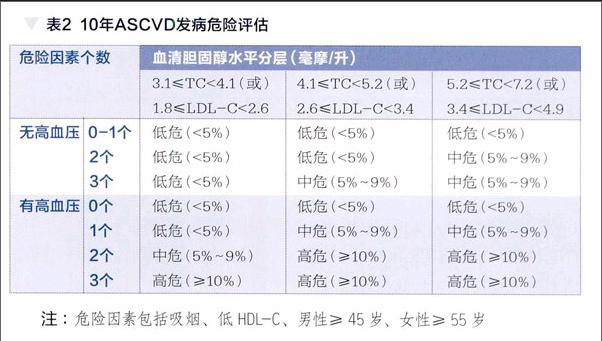
要點四:總體心血管危險評估,高血壓是重要參數
全面評價動脈粥樣硬化性心血管疾病總體危險是血脂異常防治的基礎。
1. 已診斷動脈粥樣硬化性心血管疾病(ASCVD)者,直接被列為極高危人群;
2. 符合以下條件之一者,直接被列為高危人群:LDL-C≥4.9毫摩/升(190毫克/分升);1.8毫摩/升(70毫克/分升)≤ LDL-C<4.9毫摩/升(190毫克/分升)且年齡在 40 歲及以上的糖尿病患者。
3. 不具有以上3種情況者,在考慮是否需要進行調脂治療時,應按照流程進行未來10年間ASCVD總體發病危險的評估(表2)。
值得關注的是,高血壓是危險分層的重要參數。以TC<4.1毫摩/升(或)LDL-C<2.6毫摩/升為例:沒有高血壓者,即便有3個危險因素,其10年心血管病發病危險仍為“低危”;高血壓患者,如果有3個危險因素,其10年心血管病發病危險即為“高危”。
要點五:年齡小于55歲人群應評估“心血管病余生危險”
ASCVD 10年發病危險為中危的人群,如果具有以下任意2項及以上危險因素,其ASCVD余生危險為高危:收縮壓≥160毫米汞柱或舒張壓≥100毫米汞柱;非-HDL-C ≥5.2毫摩/升(200毫克/分升);HDL-C<1.0毫摩/升(40毫克/分升);體質指數(BMI)≥28千克/平方米;吸煙。
要點六:低密度脂蛋白膽固醇(LDL-C)為首要“干預靶點”
血脂異常治療的宗旨是防控動脈粥樣硬化性心血管疾病,降低心肌梗死、缺 血性卒中等心血管事件的發生風險。大量臨床研究證實,無論采取何種藥物或措施,只要能使血清LDL-C水平下降,就可穩定、延緩,甚至消退動脈粥樣硬化病變,并能顯著減少動脈粥樣硬化性心血管病的的發生率、致殘率和死亡率。鑒于LDL-C在動脈粥樣硬化性心血管病發病中起著核心作用,故提倡以降低血清LDL-C水平為首要干預靶點。
要點七:按照危險等級,確定調脂治療的“目標值”
凡臨床上診斷為動脈粥樣硬化性心血管病者,包括急性冠狀動脈綜合征(ACS)、穩定型冠心病、血運重建術后、缺血性心肌病、缺血性卒中、短暫性腦缺血發作、外周動脈粥樣硬化等,均屬于極高危人群。非動脈粥樣硬化性心血管病人群,則根據其心血管病發病危險程度決定調脂治療的目標值。不同人群的調脂治療目標有很大不同(表3)。
<2.6 毫摩/升(100 毫克/分升) 值得注意的是,新指南還提出:低密度脂蛋白膽固醇較高不能達目標值者,應將其至少降低50%;極高危患者低密度脂蛋白膽固醇即便在目標值以內,也應將低密度脂蛋白膽固醇再降低30%左右。
要點八:生活方式干預是治療血脂異常的基石
飲食治療和生活方式改善是治療血脂異常的基礎措施。無論是否進行藥物 治療,患者都必須堅持控制飲食和改善生活方式。良好的生活方式包括堅持健康飲食、規律運動、戒煙和保持理想體重。
通常,低密度脂蛋白膽固醇和總膽固醇水平高于目標值10%以內者,可以先通過減少膳食膽固醇攝入、加強運動、減輕體重、戒煙等非藥物手段進行治療。3~6個月后復查血水平。若血脂控制滿意,可繼續進行非藥物治療。若血脂水平無明顯改善,則應接受藥物治療。
要點九:調脂治療首選“中等強度他汀”療法
臨床上常用的調脂藥物大致可分為兩大類:一是主要降低膽固醇的藥物,二是主要降低甘油三酯的藥物。部分調脂藥物既能降低膽固醇,又能降低甘油三酯。他汀類藥物適用于高膽固醇血癥、混合性高脂血癥和動脈粥樣硬化性心血管病患者。
為了調脂達標,臨床治療首選他汀類調脂藥物,起始劑量為中等強度。他汀可在任何時間段每天服用1次,但在晚上服用時,LDL-C降低幅度可稍有增多。絕大多數人對他汀的耐受性良好,其不良反應多見于接受大劑量他汀治療者。
首次服用調脂藥者,應在用藥 6周內復查血脂及轉氨酶和肌酸激酶。若血脂能達到目標值,且無藥物不良反應,逐步改為每 6~12 個月復查 1 次;若血脂未達標且無藥物不良反應者,每3個月監測 1 次。若治療3~6 個月后,血脂未達到目標值,需調整調脂藥劑量或種類,或聯合應用不同作用機制的調脂藥。每當調整調脂藥種類或劑量時,都應在治療 6 周內復查。
特別提醒:治療性生活方式改變和調脂藥物治療必須長期堅持,才能獲得良好的臨床益處。
要點十:特殊人群血脂異常的管理
高血壓、糖尿病等人群的血脂管理,同樣遵循在ASCVD發病危險評估基礎上,結合伴隨疾病特點,開展血脂個性化管理。
糖尿病合并血脂異常者,主要表現為總膽固醇升高,高密度脂蛋白膽固醇(HDL-C)降低,低密度脂蛋白膽固醇(LDL-C)升高或正常。調脂治療可以顯著降低糖尿病患者發生心血管事件的危險。40歲以上糖尿病患者應將血清LDL-C水平應控制在2.6毫摩/升(100毫克/分升)以下、HDL-C目標值在1.0毫摩/升(40毫克/分升)以上,首選他汀類藥物治療。
高血壓合并血脂異常者,調脂治療應根據不同危險程度確定調脂目標值(圖 1)。中等危險的高血壓患者應啟動他汀治療。
代謝綜合征是一組以肥胖、高血糖(糖調節受損或糖尿病)、高血壓、血脂異常為表現的臨床征候群。這些代謝性因素直接促進動脈粥樣硬化性心血管病 的發生,也增加2型糖尿病的發病危險。代謝綜合征的主要防治目標是預防動脈粥樣硬化性心血管病和2型糖尿病,心血管病患者要預防心血管事件再發。原則上應先啟動生活方式治療,如果不能達到目標,則應采取相應藥物治療。
慢性腎臟疾病(CKD)患者常伴隨血脂代謝異常并促進ASCVD的發生。尚無臨床研究對CKD患者LDL-C治療目標進行探索。在可耐受的前提下,推薦慢性腎臟疾病患者接受調脂治療。輕、中度慢性腎臟疾病患者應將LDL-C控制在2.6 毫摩/升以下;重度慢性腎臟病患者或合并高血壓或糖尿病者,應將LDL-C控制在1.8 毫摩/升以下。
家族性高膽固醇血癥(FH)常染色體顯性遺傳性膽固醇代謝障礙,其突出的臨床特征是血清LDL-C水平明顯升高和早發冠心病(心肌梗死或心絞痛)。所有FH患者均須采取全面的治療性生活方式改變,并長期堅持他汀治療,調脂治療的目標水平與心血管疾病高危者相同。
延伸閱讀:必須了解的基礎知識
1. 血脂與脂蛋白
血脂是血清中的膽固醇、甘油三酯和類脂(如磷脂)等的總稱。與臨床密切相關的血脂成分主要包括:膽固醇和甘油三酯。
血脂不溶于水,必須與特殊的蛋白質即載脂蛋白(Apo)結合形成脂蛋白,才能溶于血液,被運輸至組織進行代謝。脂蛋白包括:乳糜微粒(CM)、極低密度脂蛋白(VLDL)、 中間密度脂蛋白(IDL)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)和脂蛋白(a)[Lp(a)]。
2.血脂檢測項目
血脂檢測的基本項目為 TC、TG、 LDL-C和HDL-C。其他血脂項目,如Apo A1、ApoB、Lp(a)的臨床應用價值也日益受到關注。
總膽固醇(TC)指血液中各種脂蛋白所含膽固醇的總和。
甘油三酯(TG)水平受遺傳和環境因素的雙重影響,與種族、年齡、 性別以及生活習慣(如飲食、運動等)有關。調查資料表明,血清 TG 水平輕至中度升高者患冠心病危險性增加。當TG重度升高時,常可伴發急性胰腺炎。
低密度脂蛋白膽固醇(LDL-C)增高是動脈粥樣硬化發生、發展的主要危險因素。
高密度脂蛋白膽固醇(HDL-C)能將外周組織如血管壁內膽固醇轉運至肝臟進行分解代謝,即膽固醇逆轉運,可減少膽固醇在血管壁的沉積,起到抗動脈粥樣硬化作用。大量流行病學資料表明,血清HDL-C 水平與ASCVD發病危險呈負相關。
載脂蛋白A1可以與HDL-C水平呈明顯正相關,臨床意義也大體相似。
載脂蛋白 B(Apo B)主要反映 LDL 水平,與血清 LDL-C 水平呈明顯正相關,兩者的臨床意義相似。
脂蛋白(a)[Lp(a)]濃度主要與遺傳有關,可能具有致動脈粥樣硬化作用,但尚缺乏臨床研究證據。
3.血脂異常的分類
血脂異常通常指血清中膽固醇和(或)TG 水平升高,俗稱高脂血癥。血脂異常分類比較復雜,最簡單的有病因分類(原發性和繼發性)和臨床分類二種,最實用的是臨床分類。

