護理干預對COPD合并過度動態性氣道塌陷患者肺功能和治療依從性的影響
陳景順 王艷娜 羅章英
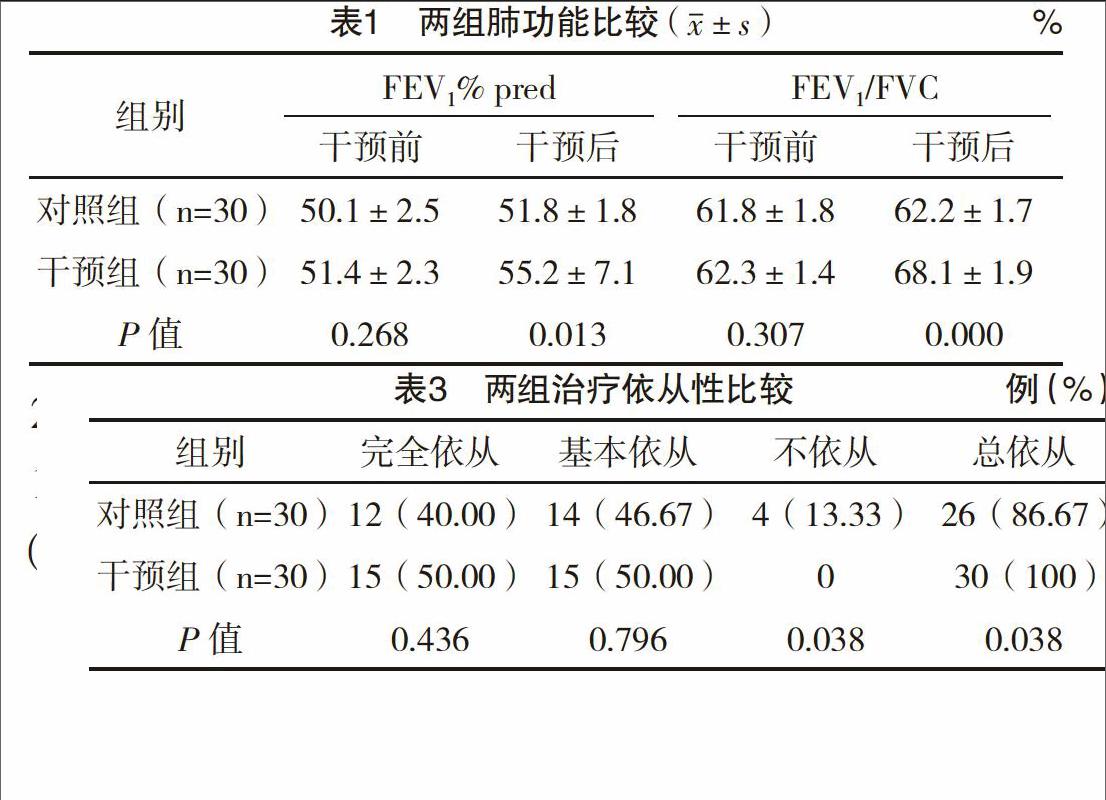
【摘要】 目的:探討護理干預對COPD合并過度動態性氣道塌陷患者肺功能和治療依從性的影響。方法:選取本院2014年2月-2015年2月收治的60例COPD合并過度動態性氣道塌陷患者進行研究,按隨機數字表法將患者分為對照組(n=30)和干預組(n=30),對照組采用常規護理措施,干預組在對照組基礎上給予干預護理,比較兩組肺功能、治療依從性、1年生存率、總有效率、護理滿意度的差異。結果:護理干預后,干預組的FEV1% pred、FEV1/FVC均高于對照組,差異均有統計學意義(P=0.013、0.000);干預組總依從率為100%,高于對照組的86.67%,差異有統計學意義(P=0.038);干預組組1年生存率為96.67%,對照組為93.33%,兩組比較差異無統計學意義(P>0.05);干預組護理滿意率為100%,高于對照組的80.00%,差異有統計學意義(P=0.031)。結論:護理干預可改善COPD合并過度動態性氣道塌陷患者肺功能、提高治療依從性、提高護理滿意度,但不改善預后。
【關鍵詞】 護理干預; 慢性阻塞性肺疾病; 過度動態性氣道塌陷; 肺功能; 依從性
The Effect of Nursing Intervention on Pulmonary Function and Treatment Compliance of Patients with COPD Complicated with Excessive Dynamic Airway Collapse/CHEN Jing-shun,WANG Yan-na,LUO Zhang-ying.//Medical Innovation of China,2016,13(33):073-076
【Abstract】 Objective:To investigate the effect of nursing intervention on pulmonary function and treatment compliance in COPD patients combined with EDAC.Method:60 COPD patients combined with EDAC in our hospital from February 2014 to February 2015,they were divided into intervention group(n=30) and control group(n=30).The control group were given routine nursing measures,the intervention group was given intervention nursing on the basis of the control group,the pulmonary function,treatment compliance,1 year survival rate,total effective rate and satisfaction rate of nursing were compared between the two groups.Result:After nursing intervention, FEV1% pred and FEV1/FVC of the intervention group were higher than those in control group,the differences were statistically significant(P=0.013,0.000).The total compliance rate of the intervention group was 100%,higher than 86.67% of the control group,the difference was statistically significant (P=0.038).The 1 year survival rate of the intervention group was 96.67%,and the control group was 93.33%,there was no significant difference between the two groups(P>0.05).The nursing satisfaction rate of the intervention group was 100%,higher than 80.00% of the control group,the difference was statistically significant(P=0.031).Conclusion:Nursing intervention can improve the pulmonary function of COPD patients with excessive dynamic airway collapse,improve treatment compliance,improve nursing satisfaction, but do not improve the prognosis.
【Key words】 Nursing intervention; COPD; EDAC; Pulmonary function; Compliance
First-authors address:Dongguan Peoples Hospital,Dongguan 523059,China
doi:10.3969/j.issn.1674-4985.2016.33.021
慢性阻塞性肺疾病(COPD)是一種不可逆的持續性氣流受限為特征的氣道慢性炎癥性疾病,而過度動態性氣道塌陷(excessive dynamic airway collapse,EDAC)是指氣管或主支氣管后壁在呼氣時過度向管腔內凹陷的一類臨床綜合征[1]。文獻[2-4]研究表明,COPD可能為EDAC的危險因素。當COPD患者合并EDAC時,大氣道及小氣道同時存在狹窄情況,臨床表現可能會比普通COPD患者重。COPD合并EDAC患者是一類特殊人群,基礎肺功能、治療依從性低,對如何改善肺功能、提高治療依從性等方面提出更高的要求。本研究通過比較肺功能、治療依從性、1年生存率、總有效率和護理滿意度的差異,探討護理干預對COPD合并EDAC患者肺功能和治療依從性的影響,為規范護理干預在該領域的治療提供依據,現報告如下。endprint
1 資料與方法
1.1 一般資料 收集2014年2月-2015年2月東莞市人民醫院呼吸內科收治的60例COPD合并EDAC患者的臨床資料。其中,男36例,女24例,平均年齡(71.50±3.87)歲;病程9~15年。納入標準:(1)患者均符合GOLD指南的診斷標準[1];(2)近3個月未出現急性加重;(3)患者均簽署知情同意書,并同意行纖維支氣管鏡檢查。排除標準:(1)病情危重,需入ICU治療的患者;(2)合并有嚴重心血管疾病、肺部腫瘤、神經肌肉病、精神異常、胃食道反流、支氣管哮喘、病態肥胖、外傷、睡眠呼吸障礙等的患者;(3)無法有效溝通的患者。選用Jaeger Masterscreen系列肺功能儀,指導患者完成肺通氣功能測定及彌散功能測定,并記錄數據。檢查方法及質控標準參考ATS/ERS肺功能指南[5]。按照隨機數字表法將患者分為對照組(n=30)和干預組(n=30)。兩組患者的性別、年齡比較,差異均無統計學意義(P>0.05)。本研究已通過東莞市人民醫院倫理委員會審批同意,所有參與研究的患者及其家屬均簽署知情同意書。
1.2 EDAC的診斷標準 采用軟質纖維支氣管鏡檢查,要求受試者檢查過程中配合深呼吸、用力呼氣、用力咳嗽等,以隆突上2 cm、左右主支氣管距離隆突2 cm處作為氣管鏡觀察點,并在電腦上截取圖像以準確計算塌陷比例,呼氣時氣管后壁向管腔內凹陷超過50%,即診斷為EDAC[6-7]。
1.3 護理方法
1.3.1 對照組 采用常規護理措施:(1)監測生命體征,包括神志、呼吸深度、血氧分壓、心率及血壓變化;(2)化痰、預防感染等醫囑治療;(3)加強病房通風和環境衛生;(4)常規進行健康宣教,并給予戒煙、飲食調整等一般行為指導。
1.3.2 干預組 在對照組基礎上給予干預護理,(1)呼吸道護理:對痰液黏稠的患者在遵醫囑使用霧化、支氣管鏡吸痰的基礎上指導患者進行有效排痰;對于臥床患者,每2小時進行翻身拍背以促進排痰。(2)用藥護理和指導,包括指導患者正確使用噴霧式藥物裝置、督促患者按時服用腎上腺糖皮質激素;指導患者服藥后應漱口,減少胃腸局部反應以及吸收。(3)心理干預:在院期間給予戒煙、飲食、疾病知識等相關指導后,進行心理干預,鼓勵患者主動說出煩惱及疑惑之處[10-11]。(4)飲食指導:食物以清淡、易消化且營養豐富為主,多食新鮮蔬菜。(5)醫院與居家模式相結合:患者出院后每2周與患者或家屬電話溝通;強調鍛煉的重要性,指導鍛煉的方法,鼓勵其堅持鍛煉;通過交談評估患者最近的心理狀況進行鼓勵或開導[12]。
1.4 觀察指標與療效評價標準 研究期限為1年。(1)肺功能,包括1秒用力呼氣容積占預計值百分比(FEV1% pred)、1秒用力呼氣容積占用力肺活量百分比(FEV1/FVC)。(2)治療依從性,分為完全依從、基本依從、不依從。(3)1年生存率。(4)總有效率,顯效:呼吸困難等癥狀顯著改善,減輕2個級別;有效:呼吸困難等癥狀有所減輕,減輕1個級別;無效:呼吸困難等癥狀沒有改善,甚至加重[8-9]。總有效率=顯效率+有效率。(5)護理滿意評價分為非常滿意、滿意、一般三個級別,護理滿意度=(非常滿意例數+滿意例數)/總例數×100%。
1.5 統計學處理 采用SPSS 19.0統計學軟件對數據進行處理,計量資料以(x±s)表示,比較采用t檢驗,計數資料以率(%)表示,比較采用 字2檢驗,以P<0.05表示差異有統計學意義。
2 結果
2.1 兩組肺功能比較 護理干預后,干預組FEV1% pred、FEV1/FVC均高于對照組,差異均有統計學意義(P=0.013、0.000).
2.3 兩組1年生存率比較 干預組1年生存率為96.67%(29/30),對照組為93.33%(28/30),兩組比較差異無統計學意義(P>0.05)。
2.4 兩組治療效果比較 對照組顯效、有效、無效分別為20例、5例、5例,干預組顯效、有效、無效分別為21例、6例、3例,對照組總有效率為83.33(25/30),與干預組的90.00%(27/30)比較,差異無統計學意義(P=0.448)。
2.5 兩組護理滿意度對比 干預組非常滿意28例,滿意2例,護理滿意度為100%;對照組非常滿意20例,滿意4例,一般6例,護理滿意度為80.00%,兩組比較差異有統計學意義(P<0.05)。
3 討論
慢性阻塞性肺疾病(COPD)和過度動態性氣道塌陷(excessive dynamic airway collapse,EDAC)臨床表現類似,均為反復咳嗽、咳痰、呼吸困難及肺部感染,但病理生理學機制完全不同,治療方案存在明顯差異。目前認為,COPD患者合并EDAC臨床較為常見[8-10]。由于支氣管舒張劑在COPD合并EDAC患者治療中的作用不確切,綜合治療措施,尤其是綜合護理干預具有重要意義。
常規護理措施即監測包括神志和呼吸深度在內的生命體征、遵醫囑進行化痰和預防感染、加強病房通風和環境衛生;進行健康宣教等一般行為指導是加強COPD合并EDAC患者管理的首要措施。除此之外,應該做到(1)呼吸道護理:給予每天15 h以上低流量吸氧;遵醫囑進行霧化,配合醫生進行支氣管鏡吸痰;對于臥床患者給予定時翻身拍背以促進排痰。(2)用藥護理和指導:支氣管舒張劑為治療COPD的一線用藥[1],而EDAC患者卻不推薦使用支氣管舒張劑[3]。對于COPD合并EDAC患者慎用支氣管舒張劑,強調糖皮質激素的使用;患者長期使用糖皮質激素,應關注和告知患者消化道出血、電解質紊亂等并發癥的發生;指導患者服藥后應漱口,減少胃腸局部反應以及吸收。(3)心理干預:抑郁癥是COPD的常見并發癥,也是導致COPD不斷惡化、不易控制的重要原因。一旦患者出現抑郁癥,將嚴重影響患者治療依從性與生活質量[11-14]。在院期間給予戒煙、飲食、疾病知識等相關指導后,進行心理干預,鼓勵患者主動說出煩惱及疑惑之處[15]。(4)飲食指導:COPD屬于慢性消耗性疾病,患者大多存在營養不良。此類患者食物以清淡、易消化且營養豐富為主,多食新鮮蔬菜[16-17]。(5)醫院與居家模式相結合:患者出院后每2周與患者或家屬電話溝通;強調鍛煉的重要性,指導鍛煉的方法,鼓勵其堅持鍛煉;通過交談評估患者最近的心理狀況進行鼓勵或開導;患者存在二氧化碳潴留時,指導患者進行縮唇呼吸,緩慢吸氣,呼氣時收攏嘴唇,用雙手緩慢向下按壓腹部[18-19]。endprint
本研究結果顯示,通過給予包括呼吸道護理、用藥護理和指導、心理干預、飲食指導、醫院與居家模式相結合在內的綜合護理干預,護理干預后,干預組FEV1、FEV1/FVC均顯著高于對照組,干預組總依從率顯著高于對照組,同時護理干預組護理滿意率顯著高于對照組,提示護理干預改善COPD合并EDAC患者肺功能、提高治療依從性、提高護理滿意度。
COPD合并EDAC患者基礎病復雜、病程遷延,需要從多方面改善肺功能、提高治療依從性[20]。本研究嘗試將包括呼吸道護理、用藥護理和指導、心理干預、飲食指導、醫院與居家模式相結合在內的綜合護理干預措施應用于COPD合并EDAC患者的護理實踐,為規范護理干預在該領域的治療提供依據。
參考文獻
[1] Murgu S D,Colt H G.Tracheobronchomalacia and excessive dynamic airway collapse[J].Respirology,2006,11(4):388-406.
[2] Pauwels R A,Buist A S,Calverley P M,et al.Global strategy for the diagnosis,management,and prevention of chronic obstructive pulmonary disease:GOLD executive summary[J].American Journal of Respiratory & Critical Care Medicine,2013,187(176):532-555.
[3] Ochs R A,Petkovska I,Kim H J,et al.Prevalence of tracheal collapse in an emphysema cohort as measured with end-expiration CT[J].Cad Radiol,2009,16(1):46-53.
[4] Carden K A,Boiselle P M,Waltz D A,et al.Tracheomalacia and tracheobronchomalacia in children and adults:an in-depth review[J].Chest,2005,127(3):984-1005.
[5]王亞勤,鄭彩娥.應用綜合康復護理措施改善老年慢性阻塞性肺疾病患者肺功能[J].中華護理雜志,2012,47(1):25-27.
[6] Miller M R,Crapo R,Hankinson J,et al.ATS/ERS Task Force. General considerations for lung function testing[J].Eur Respir J,2005,26(1):153-161.
[7]吉梅,王愛紅.COPD患者焦慮、抑郁情緒研究進展[J].中華現代護理雜志,2014,20(18):2296-2297.
[8]江瑾玥,郭述良.過度動態性氣道塌陷的診治進展[J].國際呼吸雜志,2016,6(36):465-467.
[9] Lee K S,Sun M R M,Ernst A,et al.Comparison of Dynamic Expiratory CT With Bronchoscopy for Diagnosing Airway Malacia: A Pilot Evaluation[J].Chest,2007,131(3):758-764.
[10]徐欣欣,李萍.老年慢性阻塞性肺疾病住院患者抑郁相關因素分析[J].河南職工醫學院學報,2012,24(3):302-303.
[11] Belman M J,Brooks L R,Ross D J,et al.Variability of breathlessness measurement in patients with chronic obstructive pulmonary disease[J].Chest,1991,99(3):566-571.
[12]鐘曉春.老年慢性阻塞性肺疾病患者抑郁發病情況及影響因素分析[J].中國醫學創新,2014,11(9):43-45.
[13] Murgu S,Colt H.Tracheobronchomalacia and excessive dynamic airway collapse[J].Clin Chest Med,2013,34(3):527-555.
[14] Boiselle P M,Michaud G,Roberts D H,et al.Dynamic expiratory tracheal collapse in COPD correlation with clinical and physiologic parameters[J].Chest,2012,142(6):1539-1544.
[15]翁林,吳玉華.慢性阻塞性肺疾病合并抑郁癥研究進展[J].臨床肺科雜志,2012,17(8):1479-1481.
[16]張國偉,吳紹嫻,許荻,等.黛力新治療慢性阻塞性肺疾病加重期焦慮抑郁癥[J].航空航天醫藥,2010,21(7):1092-1093.
[17]薛志軍,邱小忠.COPD患者焦慮抑郁癥狀與糖皮質激素相關性研究[J].臨床肺科雜志,2010,15(9):1304-1305.
[18]楊曉梅,唐金鳳,葛曉紅,等.老年COPD合并抑郁癥患者心理護理干預的研究[J].山東醫藥,2010,50(24):32-33.
[19]鐘小慧.優質護理服務在老年慢性阻塞性肺疾病護理中的應用效果[J].臨床合理用藥,2016,9(7C):127-128.
[20]溫曉雯,袁麟標,葉澤輝.東莞市中重度慢性阻塞性肺疾病患者合并抑郁癥流行病學研究[J].中國醫學創新,2014,11(18):90-92.
(收稿日期:2016-07-16) (本文編輯:張爽)endprint

