腹腔鏡兒童腹股溝疝內環閉鎖50例體會
羅飛
【摘要】 目的:探討腹腔鏡下以腹股溝疝內環閉鎖術治療兒童腹股溝疝的臨床效果,總結治療體會。方法:以2015年1-12月筆者所在醫院收治的50例行內環閉鎖術的腹股溝疝患兒為試驗組。另擇取同期于筆者所在醫院行常規手術治療的50例腹股溝疝患兒為對照組。總結兩組患兒基本手術資料,術后隨訪統計疝復發率。對此分析兩組臨床治療效果。結果:兩組患兒手術成功率均為100%。試驗組術后1例皮下氣腫,并發癥發生率2.0%;術后傷口疼痛2例,疼痛率4.0%;患兒平均住院時間(4.5±1.3)d;隨訪期間無腹股溝疝發作病例,復發率0。試驗組并發癥發生率和腹股溝疝復發率均低于對照組,組間比較差異有統計學意義(P<0.05)。結論:以腹股溝疝內環閉鎖術聯合腹腔鏡治療兒童腹股溝疝,可降低患兒術后并發癥發生率,有效防止腹股溝疝復發,治療安全可靠,值得臨床推廣使用。
【關鍵詞】 腹腔鏡; 兒童腹股溝疝; 內環閉合術; 治療體會
doi:10.14033/j.cnki.cfmr.2016.32.017 文獻標識碼 B 文章編號 1674-6805(2016)32-0032-03
兒童腹股溝疝屬臨床常見腹外疝疾病,可依據患兒年齡不同分為小兒疝和少年疝兩種。該疾病多為出生缺陷所致,具有先天性特點,其主要發病原因為胚胎發育早期腹膜形成的鞘狀突未隨胎兒出生萎縮、閉塞,導致鞘狀突管持續開放狀態,腹腔臟器進入形成疝氣[1]。腹股溝區可復性包塊是兒童罹患該疾病時的典型臨床表現,隨著年齡的增長,疝囊持續增大可能導致患兒出現嵌頓或絞窄,腹股溝疝有時也可進入陰囊,導致患兒陰囊異常增大,影響生殖器官發育,故需適時治療[2]。手術是臨床治療腹股溝疝的常用方法,但新生兒通常建議保守治療,因為1歲以內患兒腹股溝疝有自愈可能。筆者所在醫院近年來以腹股溝疝內環閉鎖術(RCT)治療兒童腹股溝疝取得良好臨床效果,文章現以50例患兒為研究對象進行分析和探討,具體報道如下。
1 資料與方法
1.1 一般資料
以2015年1-12月筆者所在醫院收治的50例行內環閉鎖術的腹股溝疝患兒為試驗組。另擇取同期于筆者所在醫院行常規手術治療的50例腹股溝疝患兒為對照組。全部患兒均為腹股溝斜疝,病例排除標準:(1)既往腹股溝手術史;(2)嵌頓疝急性期;(3)復發疝;(4)無法主觀描述疼痛感受、配合本次臨床試驗的幼兒[3]。入選病例腹股溝區均有可復性腫塊,站立時回納,部分患兒伴局部墜脹感或消化道癥狀,如便秘、消化不良等,病癥均符合文獻[4]中關于腹股溝疝的相關診斷標準。隨機將入選病例均分為兩組。試驗組:男43例,女7例;患兒年齡3~8歲,平均(4.6±1.3)歲;左側疝氣20例,右側疝氣24例,雙側疝氣6例。對照組:男44例,女6例;患兒年齡3~9歲,平均(4.5±1.2)歲;左側疝氣22例,右側疝氣20例,雙側疝氣8例。兩組患兒基本臨床資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
全部患兒腹股溝疝治療前均行常規檢查,如患兒存在便秘等腹內壓增高風險因素,則需積極處理,待患兒具備手術指征后,擇期手術。術前準備小兒腹腔鏡,預備特制疝針、鉤針等,患兒禁飲禁食6 h以上,避免膀胱充盈。鑒于兒童缺氧耐受性差,患兒術中麻醉用量需精確掌握,氣腹會縮小胸腔容積,影響患兒呼吸,故兩組患兒均采用氣管插管方式進行麻醉,以便于二氧化碳從肺部排除,確保患兒麻醉安全。患兒術中健側臥位,消毒鋪巾以后,于臍下緣作1 cm弧形切口,常規建立CO2氣腹,置入腹腔鏡,充分暴露患兒疝環口,建立臍兩側鎖骨中線5 mm操作孔對兩組患兒進行腹腔鏡治療。對照組患兒行疝囊高位結扎術,術中內環不閉鎖。試驗組患兒以腹股溝疝內環閉鎖術進行治療。由于小兒腹壁薄,術中要仔細避開血管,使用針線縫合要盡量少攜帶腹膜外組織。處理精索附近腹膜時,動作要輕緩,防止損害精索。排除疝囊積氣后,本組縫合內環口,使閉合口完全閉合。手術期間,給予全部患兒生命體征檢測,治療后,予以全部患兒針對性護理。觀察兩組患兒術后并發癥發生情況,統計兩組患兒術后住院時間,術后5個月隨訪并記錄疝氣復發率,組間統計學分析。
1.3 統計學處理
以SPSS 19.0系統軟件行統計學分析,計量資料以(x±s)表示,采用t檢驗,計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
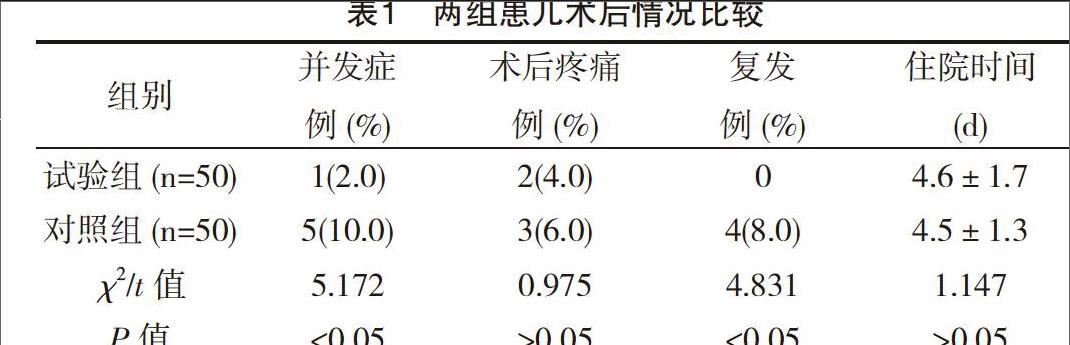
兩組患兒手術均十分順利,無術中用藥鎮痛病例和中轉開腹病例,手術次日即可正常飲食,適當活動,手術成功率100%。康復期間,試驗組1例患兒皮下氣腫,未經治療即吸收自愈,并發癥發生率2.0%。對照組2例患兒鞘膜積液,1例患兒陰囊水腫,后經抽液等對癥治療后治愈,2例患兒皮下氣腫,吸收自愈,并發癥發生率10.0%,組間比較差異有統計學意義(P<0.05)。試驗組2例患兒術后傷口微痛,對照組3例患兒術后傷口微痛,組間比較差異無統計學意義(P>0.05)。試驗組患兒平均住院時間(4.6±1.7)d,對照組患兒平均住院(4.5±1.3)d,組間比較差異無統計學意義(P>0.05)。術后5個月隨訪期間,試驗組未見腹股溝疝發作病例,復發率為0,對照組4例復發,復發率8.0%,差異有統計學意義(P<0.05)。
3 討論
先天性腹膜鞘狀突未閉是現階段臨床普遍認為的小兒腹股溝斜疝發病原因,臨床研究數據顯示,發病率依兒童年齡不同略有差異,多為0.8%~4.4%,且早產兒發病率顯著高于足月兒,最高可達30%[5]。1歲以下幼兒腹股溝疝存在自愈可能,故早期可采取保守治療。但1歲以上患兒的病癥隨著年齡增長會愈加嚴重,不僅易導致嵌頓或絞窄,更可能影響生殖器官正常發育,故臨床需準確選擇手術時機和手術方法,適時予以患兒針對性治療。
腹腔鏡技術用于醫療領域之前,臨床手術治療疝氣需開腹,兒童由于手術耐受力差,傳統疝氣手術為患兒帶來了不小的治療風險。腹腔鏡手術作為近年來新興起的一種微創技術,其在兒童腹股溝疝的臨床治療中大大提高了患兒手術安全性,具體應用優勢如下:(1)腹腔鏡視野下的生理解剖結構清晰,有利于降低術中意外損傷。(2)雙側腹股溝疝可一次腹腔鏡手術完成治療,術中切口個數較傳統治療減少,而且瘢痕小。(3)腹腔鏡手術可以較為徹底的排查出小的隱形疝,患兒疝氣復發率降低,可避免再次麻醉治療影響身體發育。(4)腹腔鏡手術創傷小,疼痛輕,并發癥少,患兒飲食、活動恢復快,利于康復[6]。
本次臨床研究以腹腔鏡聯合腹股溝疝內環閉鎖術治療試驗組患兒。在腹腔鏡下,腹股溝疝內環呈洞穴狀結構,曾有學者依照大小和形態將其分為大開口型、小開口型和隱匿型三類,并闡述了各分型臨床意義[7]。其中,大開口型疝囊巨大,內環口直徑≥2 cm,腹膜松弛,橫筋薄弱或缺損;小開口型疝囊中等,內環口直徑<2 cm,腹膜平緊,橫筋薄厚正常無缺損;隱匿型則要借助腹腔鏡觀察,其開口隱匿,有時需牽拉腹膜,移開皺襞覆蓋方能看到內環口[8]。本次臨床研究進行內環閉鎖時也對此進行了觀察,精索在內環經過時,會把腹橫筋膜頂出,疝內容物反復脫出擠壓有可能是造成內環口橫幅筋膜缺損的主要原因。對此,在以高位結扎方式處理疝囊時,臨床也會對內環進行修補。現階段,內環修補存在拉幕狀修補、縫合修補等多種方法,本次臨床研究以腹股溝疝內環閉鎖術治療兒童腹股溝疝的同時,也對疝囊內環進行了相關處理。
研究結果顯示,兩組患兒手術成功率均為100%。試驗組術后1例皮下氣腫,并發癥發生率2.0%;術后傷口疼痛2例,疼痛率4.0%;患兒平均住院時間(4.5±1.3)d;隨訪期間無腹股溝疝發作病例,復發率為0。組間手術成功率、患兒住院時間及術后疼痛情況與對照組比較差異無統計學意義(P>0.05),提示腹股溝疝內環閉鎖術施術安全可靠,借助腹腔鏡手術風險低,不會額外增加患兒生理負擔;組間并發癥發生率和腹股溝疝復發率兩項指標均優于對照組(P<0.05),提示腹股溝疝內環閉鎖術遠期療效更為明確,能有效避免再次手術給患兒身體帶來的創傷。 總之,以腹股溝疝內環閉鎖術聯合腹腔鏡治療兒童腹股溝疝,可降低患兒術后并發癥發生率,有效防止腹股溝疝復發,治療安全可靠,值得臨床推廣使用。
參考文獻
[1]朱利民,黃河,王艷杰,等.腹腔鏡下不同術式治療小兒腹股溝疝的臨床對照研究[J].實用臨床醫藥雜志,2015,19(11):101-102.
[2]劉素君,王帆,朱熠林,等.鉗式針輔助單孔腹腔鏡治療兒童腹股溝疝微創分析[EB/OL].中華疝和腹壁外科雜志(電子版),2014,8(1):17-20.
[3]王進寶,王振輝.微型腹腔鏡治療兒童腹股溝疝的臨床分析[EB/OL].中華疝和腹壁外科雜志(電子版),2013,7(5):492-493.
[4]梁偉潮,朱應昌,陳啟生,等.縮短兒童腹腔鏡疝囊高位結扎術圍手術期禁食時間的臨床研究[J].海南醫學,2016,27(3):464-466.
[5]楊桂月,朱熠林,申英末,等.開放手術與腹腔鏡治療兒童腹股溝斜疝臨床效果的比較[EB/OL].中華疝和腹壁外科雜志(電子版),2013,7(5):459-460.
[6]侯崇智,卞軍,施偉棟,等.腹腔鏡下單通道自制疝氣針完全腹膜外疝囊高位結扎術治療小兒腹股溝斜疝163例[J].中國微創外科雜志,2014,14(6):519-521,528.
[7]梁偉潮,朱應昌,陳啟生,等.快速康復外科在小兒腹腔鏡疝囊高位結扎術中的應用[J].廣東醫學,2013,34(19):2978-2980.
[8]谷奇,李龍,葉輝,等.經臍單孔腹腔鏡內環口結扎術治療小兒腹股溝疝及鞘膜積液的探討[J].臨床小兒外科雜志,2013,12(3):194-195.
(收稿日期:2016-07-11)

