LEEP治療宮頸上皮內瘤樣病變后對婦女妊娠結局及分娩方式的影響*
賈利剛,張 媛,田 菲,張麗娟
(1.河北省人民醫院婦科,河北石家莊 050051;2.河北醫科大學第二醫院婦產科,河北石家莊 050000)
·經驗交流· doi:10.3969/j.issn.1671-8348.2017.04.024
LEEP治療宮頸上皮內瘤樣病變后對婦女妊娠結局及分娩方式的影響*
賈利剛1,張 媛1,田 菲1,張麗娟2
(1.河北省人民醫院婦科,河北石家莊 050051;2.河北醫科大學第二醫院婦產科,河北石家莊 050000)
[摘要] 目的 探討高頻電波刀電圈切除術(LEEP)治療宮頸上皮內瘤樣病變后對婦女妊娠結局及分娩方式的影響。方法 將2012年1月至2014年1月河北省人民醫院收治的100例行LEEP手術的宮頸上皮內瘤樣病變(CIN)患者作為CIN組,另選擇同期在醫院檢查的近期有生育要求的健康婦女80例作為對照組,比較兩組產婦妊娠情況、分娩方式及妊娠結局。結果 兩組產婦妊娠率及早產、新生兒窒息、產后出血、宮頸損傷、低體質量出生兒發生率比較差異無統計學意義(P>0.05),CIN組胎膜早破、生殖道感染發生率顯著高于對照組(P<0.05)。兩組產婦流產率、陰道分娩率、剖宮產率比較差異均無統計學意義(P>0.05);CIN組剖宮產指征中社會因素占12.0%,顯著高于對照組的2.5%(P<0.05),兩組產婦其余剖宮產指征比較差異無統計學意義(P>0.05)。環切深度、手術至妊娠時間均對妊娠無明顯影響。結論 LEEP刀治療CIN后對婦女生育功能、分娩方式均無影響,但LEEP則可能引起胎膜早破、生殖道感染等不良妊娠結局。
高頻電波刀;宮頸上皮內瘤樣病變;生育力;妊娠結局;分娩
宮頸上皮內瘤樣病變(cervical intraepithelial neoplasia,CIN)是宮頸癌的高危因素,若不及時治療極易發展成宮頸癌[1-2]。近年來隨著宮頸癌發病率不斷上升,CIN對女性的危害性也逐漸被人重視,CIN的診斷、治療也成為臨床研究的熱點之一。高頻電波刀電圈切除術(loop electro-surgical excision procedure,LEEP)以其出血少、恢復快、安全性高等優點,被廣泛應用于CIN的診斷、治療[3-4]。然而隨著CIN呈現年輕化趨勢,如何在治療CIN的同時保留年輕患者的生育功能成為臨床醫生重點關注的問題。鑒于此,本研究對河北省人民醫院收治的CIN患者LEEP治療后妊娠結局進行回顧性分析,旨在評價LEEP治療后對CIN患者生育功能、妊娠結局及分娩方式的影響,現將研究成果總結如下。
1 資料與方法
1.1 一般資料 選擇2012年1月至2014年1月河北省人民醫院收治的100例行LEEP手術后妊娠的CIN患者作為CIN組,納入標準:(1)年齡小于或等于40歲;(2)術前經陰道鏡宮頸活檢確診為CINⅡ~Ⅲ級;(3)術后妊娠的初產婦,且對生育有要求;(4)術后病理學證實無浸潤癌,且瘤變病灶完整切除;(5)患者或家屬簽署知情同意書,并自愿配合后期隨訪。排除標準:(1)不孕史、宮頸功能不全或多胎妊娠者;(2)正在服用避孕藥或停止避孕小于或等于1年者;(3)合并妊娠糖尿病、高血壓等影響分娩結局的并發癥;(4)妊娠中途要求終止妊娠者。另選擇同期在醫院檢查的近期有生育要求的健康婦女80例作為對照組,排除宮頸疾病、多胎妊娠及妊娠中途行人工流產者。CIN組年齡21~40歲,平均(26.4±4.8)歲;孕次1~3次,平均(1.2±0.3)次;對照組年齡22~38歲,平均(26.9±5.2)歲;孕次1~3次,平均(1.1±0.3)次;兩組年齡、孕次等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 手術方法 CIN組患者于月經結束后3~7 d內行LEEP刀宮頸錐切術,患者取仰臥膀胱截石位,常規消毒肛門及外陰,2%利多卡因局部麻醉后,窺器擴張陰道,充分觀察宮頸部位,并用聚維酮碘標記病變區域。按照病變的性質及大小選擇合適電極,設置LEEP刀功率35~40 W,先于未著色區域外約0.5 cm處用1.2~1.5 cm環狀電極環形切除病變組織,切除深度1.0~2.5 cm;再用0.8~1.0 cm環狀電極切除部分宮頸管組織。切除完畢后常規球形電極止血,并將切除組織送檢;術后在陰道放置碘紗布止血,并于24 h后取出。患者術后定期隨訪,并觀察宮頸形態;術后6個月行細胞涂片檢查,確認正常者可以告知受孕。
1.2.2 調查方法 回顧性分析兩組患者臨床及隨訪資料,(1)比較兩組生育能力及早產、新生兒窒息、產后出血、胎膜早破、宮頸損傷、低體質量出生兒等妊娠結局。(2)記錄兩組產婦分娩方式,并評估兩組剖宮產指征情況,其中剖宮產指征包括產道異常、胎位異常、胎兒因素(巨大兒、胎兒宮內窘迫、早產等)、產婦因素(妊娠合并癥、恐懼等)、社會因素(擔心發生宮頸性難產或宮頸裂傷導致出血過多而選擇剖宮產)。

2 結 果
2.1 兩組產婦妊娠率及妊娠結局比較 兩組產婦妊娠率及早產、新生兒窒息、產后出血、宮頸損傷、低體質量出生兒發生率比較差異無統計學意義(P>0.05),CIN組胎膜早破、生殖道感染發生率顯著高于對照組(P<0.05),見表1。
2.2 兩組產婦分娩方式比較 兩組產婦流產率、陰道分娩率、剖宮產率比較,差異均無統計學意義(P>0.05),見表2。
2.3 兩組產婦剖宮產指征比較 CIN組剖宮產指征中社會因素占12.0%,顯著高于對照組的2.5%(P<0.05),兩組產婦其余剖宮產指征比較差異無統計學意義(P>0.05),見表3。
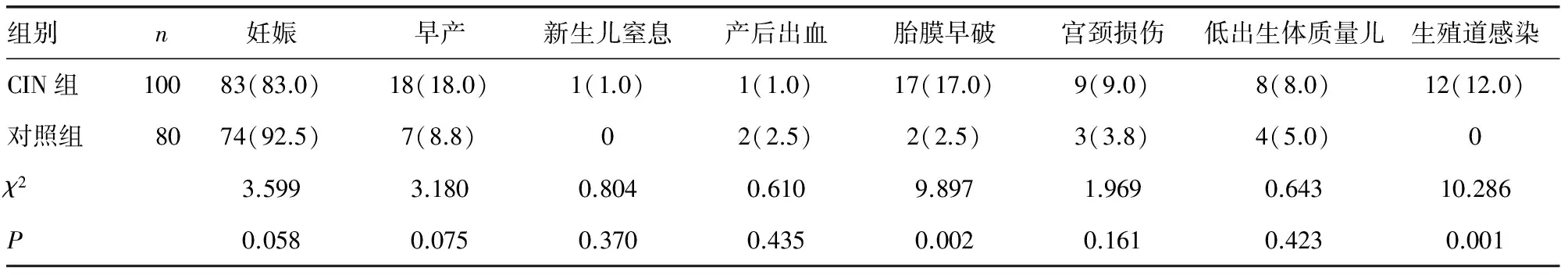
表1 兩組產婦妊娠率及妊娠結局比較[n(%)]
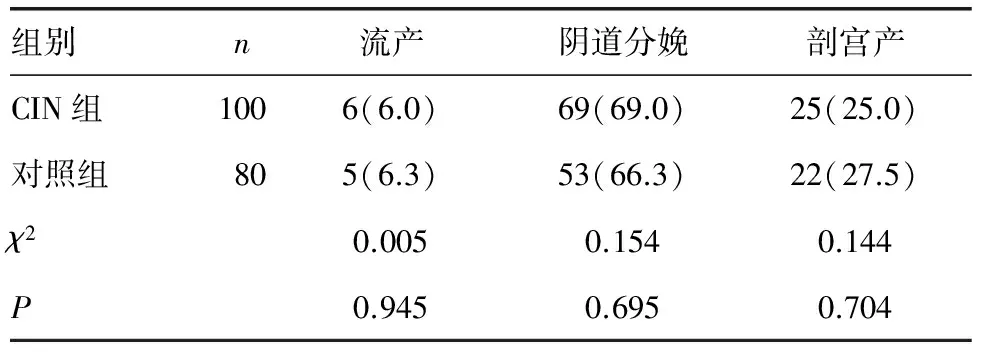
表2 兩組產婦分娩方式比較[n(%)]
2.4 環切深度對妊娠結局的影響 CIN組宮頸電環切深度1.0~2.5 cm,平均(19.2±0.31)cm;按照環切深度分為1.0~1.5 cm組37例,1.6~2.0 cm組34例,2.1~2.5 cm組29例;3組間妊娠結局比較差異無統計學意義(P>0.05),見表4。
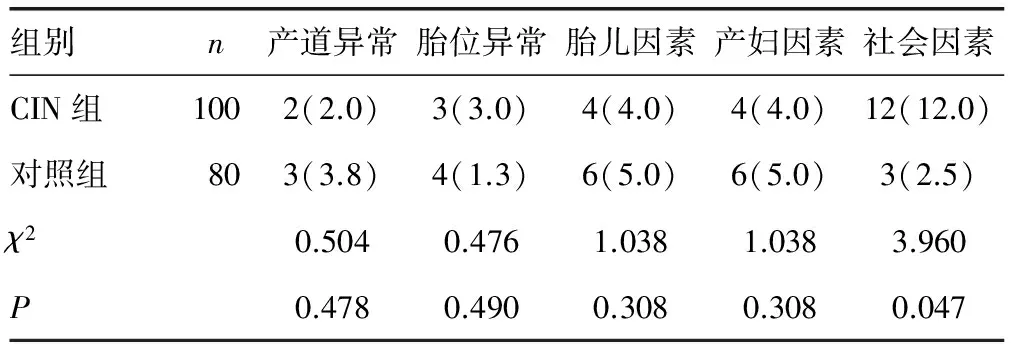
表3 兩組產婦剖宮產指征比較[n(%)]
2.5 手術至妊娠時間對妊娠結局的影響 100例CIN組按照術后至妊娠的間隔時間分組,≤6個月組28例,7~12個月組25例,>12個月組47例,3組間妊娠結局比較差異亦無統計學意義(P>0.05),見表5。
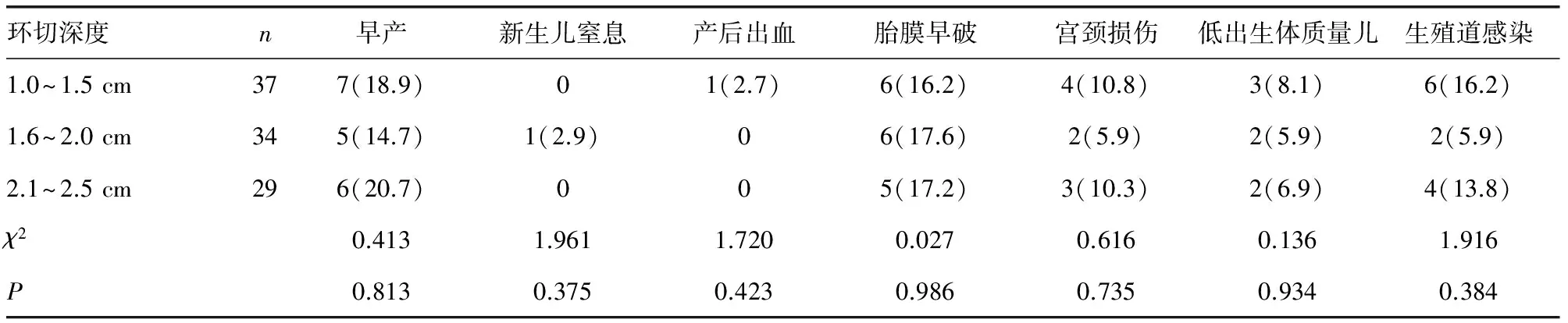
表4 環切深度對妊娠結局的影響[n(%)]
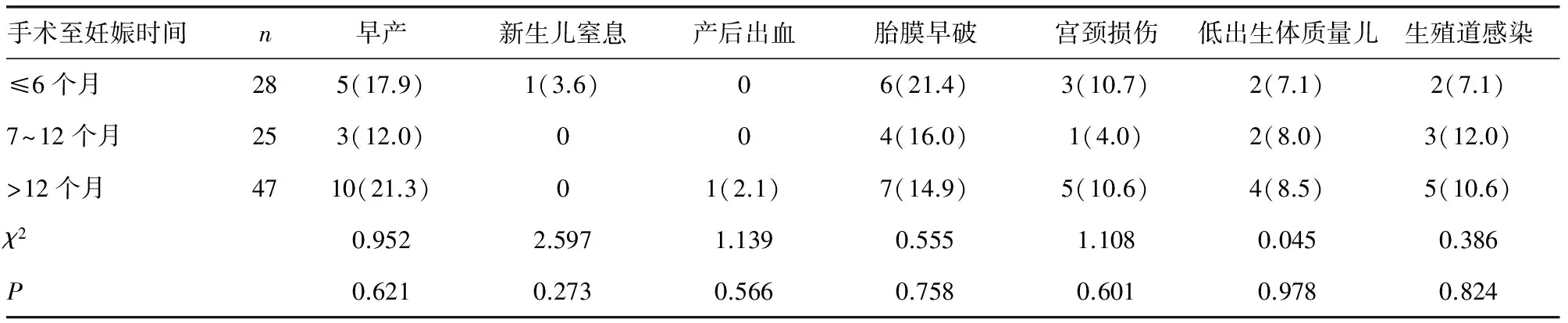
表5 手術至妊娠時間對妊娠結局的影響[n(%)]
3 討 論
宮頸組織是由平滑肌、結締組織、纖維組織所構成,其在女性妊娠及分娩過程中起到重要作用,因此有學者認為宮頸組織行LEEP刀切除術會破壞宮頸的完整性,從而影響女性受孕[5]。Fischer等[6]亦報道稱LEEP刀切除術會影響宮頸黏膜黏液的分泌,導致宮頸發生粘連,阻止精子進入宮腔;此外手術操作還會破壞宮頸局部免疫屏障,降低了子宮容受性而使輸卵管功能發生障礙。然而國外一項大樣本研究證實,影響CIN患者妊娠主要是HPV感染因素,而LEEP刀術后反而有利于受孕,其推斷的依據是LEEP刀能夠切除宮頸過度增生組織,對因HPV感染所致的炎性反應有修復作用,從而重塑宮頸的解剖結構和功能形態[7]。本研究證實CIN組與對照組妊娠率比較差異無統計學意義(P>0.05),提示LEEP刀并未影響CIN患者的生育功能。何玥等[8]也證實HPV感染所致的炎性反應并非是不孕的誘導因素,但是炎性反應所引起的局部微環境變化則是不孕的危險因素之一;當炎性介質大量釋放能夠增加宮頸黏液的粘稠度、降低宮頸局部pH值,進而影響精子穿透進入宮腔[9]。LEEP則能夠將部分宮頸黏膜切除,降低宮頸黏液的粘稠度,更有利于精子通過宮頸。
既往有報道稱LEEP刀術與術后早產、胎膜早破、低體質量新生兒等妊娠結局有關[10],這種觀點基于以下考量:(1)LEEP刀切除部分宮頸組織后會影響宮頸功能,受孕后的機械支撐作用也隨之降低;而宮頸的彈性降低后會抑制其伸縮功能,導致妊娠晚期出現流產、早產、低體質量生兒的風險更高。(2)切除宮頸組織后宮頸免疫功能難以避免遭到破壞,原有的菌群平衡被打破,病原菌和微生物更容易入侵宮頸而誘導炎性反應,這亦是胎膜早破的獨立危險因素[11-12]。然而本研究則證實,LEEP刀環切的深度、手術后至妊娠時間均對妊娠結局無明顯影響。當然這與操作者手術技巧熟練程度有關,本院行LEEP刀的醫生均為受過專業培訓的專科醫生,在行LEEP刀時能夠最大程度保存宮頸組織的完整性。然而在研究中發現CIN組胎膜早破、生殖道感染發生率顯著高于對照組。Parikh等[13]證實宮頸黏液中免疫球蛋白A、黏蛋白等能夠抵抗微生物和細菌定植于宮頸,LEEP術后宮頸黏液分泌減少,生殖道感染的風險也明顯增加。而隨著生殖道感染率增加,原本在宮頸的鏈球菌屬、脆弱擬桿菌等均會釋放蛋白水解酶,而釋放出的蛋白水解酶會分解胎膜組織,導致胎膜早破發生率上升[14-15]。本研究中,胎膜早破患者均合并生殖道感染,進一步證實了上述推測。
既往研究認為宮頸切除術后疤痕的愈合會直接影響宮頸的完整性和彈性,宮頸口擴張也受到抑制,導致宮頸性難產的風險較高[16]。然而大量研究均證實LEEP術并非是剖宮產的手術指征。馬良坤等[17]對一千多例行LEEP治療的婦女進行隨訪,并與正常妊娠婦女對比結果顯示兩組產婦分娩方式差異無統計學意義(P>0.05)。國外研究也證實LEEP切除后對宮頸的彈性影響較小,分娩時宮頸仍能完全擴張,因而不會出現宮頸性難產[18]。兩組產婦流產率、陰道分娩率、剖宮產率比較差異均無統計學意義(P>0.05),與上述結論一致。進一步分析剖宮產手術指征,結果顯示CIN組剖宮產指征中社會因素顯著高于對照組,而其他因素比較差異無統計學意義,說明產婦擔心宮頸性難產或顧慮出血過多等社會因素是LEEP術后選擇剖宮產的主要原因。
綜上所述,LEEP刀治療CIN后對婦女生育功能、分娩方式均無影響,但LEEP則可能會引起胎膜早破、生殖道感染等不良妊娠結局。由于LEEP刀治療后婦女選擇剖宮產主要是社會因素,因此加強產婦心理健康教育對提高陰道分娩率具有重要意義。
[1]Li W,Venkataraman S,Gustafsson U,et al.Using acetowhite opacity index for detecting cervical intraepithelial neoplasia[J].J Biomed Opt,2009,14(1):158-170.
[2]Spinillo A,Gardella B,Roccio M,et al.Untypable human papillomavirus infection and risk of cervical intraepithelial neoplasia among women with abnormal cervical cytology[J].J Med Virol,2014,86(7):1145-1152.
[3]鄭波波,馬彬,楊克虎.LEEP治療宮頸上皮內瘤變的Meta分析[J].實用婦產科雜志,2010,26(7):516-519.
[4]徐正芬.陰道鏡活檢聯合高頻電波刀治療宮頸病變431例分析[J].南方醫科大學學報,2010,30(5):1214-1215.
[5]陽霞,錢德英,陳觀娣,等.不同LEEP術式對年輕CINⅡ~Ⅲ患者術后病變殘留/復發及妊娠結局的影響[J].實用醫學雜志,2012,28(11):1816-1818.
[6]Fischer RL,Sveinbjornsson G,Hansen C.Cervical sonography in pregnant women with a prior cone biopsy or loop electrosurgical excision procedure[J].Ultrasound Obstet Gynecol,2010,36(5):613-617.
[7]Frega A,Sesti F,De Sanctis L,et al.Pregnancy outcome after loop electrosurgical excision procedure for cervical intraepithelial neoplasia[J].Int J Gynaecol Obstet,2013,122(2):145-149.
[8]何玥,吳玉梅,王彤,等.妊娠合并宮頸上皮內瘤變對圍產結局的影響[J].中國婦產科臨床雜志,2012,13(3):176-178.
[9]林蘇瑜.不同第2次LEEP治療時機對年輕CIN患者手術出血及妊娠結局的影響[J].中國婦幼保健,2015,30(5):786-788.
[10]Choi MC,Jung SG,Park H,et al.Photodynamic therapy for management of cervical intraepithelial neoplasia II and III in young patients and obstetric outcomes[J].Lasers Surg Med,2013,45(9):564-572.
[11]宋美蘭,賈艷艷.妊娠晚期未足月胎膜早破208例臨床分析[J].華中科技大學學報(醫學版),2011,40(4):486-489.
[12]劉偉,莫美陸.未足月胎膜早破易發因素及妊娠結局[J].中國婦幼保健,2012,27(34):5467-5469.
[13]Parikh R,Horne H,Feinstein SJ,et al.Cervical length screening in patients who have undergone loop electrosurgical excision procedure[J].J Reprod Med,2008,53(12):909-913.
[14]謝愛蘭,狄小丹,陳小鳴,等.未足月胎膜早破患者發生組織學絨毛膜羊膜炎的影響因素及新生兒結局[J].中華婦產科雜志,2012,47(2):105-109.
[15]李一美,謝愛蘭,全小珍,等.未足月胎膜早破期待時間的影響因素及妊娠結局[J].實用醫學雜志,2012,28(15):2548-2550.
[16]林韶華,王燕嬌,江雪英.宮頸環形電切術并發癥及對分娩期宮頸機能的影響[J].中國婦幼健康研究,2014,25(4):634-635,646.
[17]馬良坤,楊劍秋,劉俊濤,等.根治性宮頸切除術后的妊娠結局及產科處理[J].中華圍產醫學雜志,2013,16(4):244-246.
[18]Crane JM,Delaney T,Hutchens D.Transvaginal ultrasonography in the prediction of preterm birth after treatment for cervical intraepithelial neoplasia[J].Obstet Gynecol,2006,107(1):37-44.
國家自然科學基金資助項目(81100394)。 作者簡介:賈利剛(1975-),主治醫師,碩士,主要從事婦科宮頸癌篩查研究。
R737.33
B
1671-8348(2017)04-0503-03
2016-08-26
2016-10-24)

