Narcotrend監測下全身麻醉復合椎旁神經阻滯用于胸腹腔鏡聯合食管癌根治術效果觀察
章蔚,柴小青,魏昕,李娟,耿擎天,潘建輝
(安徽醫科大學附屬省立醫院,合肥230001)
?
Narcotrend監測下全身麻醉復合椎旁神經阻滯用于胸腹腔鏡聯合食管癌根治術效果觀察
章蔚,柴小青,魏昕,李娟,耿擎天,潘建輝
(安徽醫科大學附屬省立醫院,合肥230001)
目的 觀察Narcotrend監測下全身麻醉復合椎旁神經阻滯(PVB)在胸腹腔鏡聯合食管癌根治術(TLE)中的應用效果及安全性。方法 選擇擇期行TLE的食管癌患者50例,隨機分為全身麻醉組(G組)、PVB復合全身麻醉組(P+G組),每組25例。G組直接予以全身麻醉,P+G組在超聲引導下行PVB,右T5椎旁間隙、雙側T8椎旁間隙分別予以0.5%羅哌卡因10 mL,記錄起效時間、阻滯平面后,予以全身麻醉;術中監測平均動脈壓(MAP)、心率(HR)、Narcotrend指數(NTI)[分別記錄基礎時(t0)、神經阻滯后全麻誘導前(t1)、全麻誘導后(t2)、胸腔鏡手術切皮時(t3)、胸腔鏡手術1 h時(t4)、腹腔鏡手術切皮時(t5)、腹腔鏡手術1 h時(t6)、手術結束時(t7)、氣管拔管時(t8)、出麻醉恢復室(PACU)時(t9)];術畢兩組均予舒芬太尼靜脈鎮痛,記錄術中丙泊酚、瑞芬太尼用量;記錄拔管時間、PACU停留時間;記錄患者術后安靜和咳嗽時視覺模擬評分(VAS)、舒芬太尼用量、并發癥發生情況等。結果 P+G組感覺阻滯平面右側為T3~11,左側為T6~11。與G組比較,P+G組術中丙泊酚、瑞芬太尼用量減少(P均<0.05),清醒至拔管時間、PACU停留時間縮短(P<0.05或<0.01);兩組t8和t9時點MAP均升高,但P+G組升高幅度均小于G組(P均<0.05);P+G組t3、t4、t6時點NTI均高于G組同時點(P均<0.05);P+G組術后8 h內安靜和咳嗽時VAS、舒芬太尼用量均低于G組(P均<0.05)。兩組均未發生術中知曉。結論 Narcotrend監測下PVB復合全身麻醉用于TLE的麻醉深度適宜,鎮痛效果較好,術中血流動力學穩定。
食管癌;胸腹腔鏡聯合食管癌根治術;椎旁神經阻滯;麻醉深度監測
硬膜外鎮痛是胸腹腔鏡聯合食管癌根治術(TLE)傳統的鎮痛方法。但隨著抗凝藥物的廣泛使用,極易誘發硬膜外血腫;而且靜脈麻醉隨著麻醉藥用量的增加,會導致患者嗜睡,影響術后咳嗽、咳痰及下床活動。椎旁神經阻滯(PVB)推薦用于胸科手術鎮痛,其用于TLE術后鎮痛鮮有報道[1]。在全身麻醉時輔助區域阻滯麻醉鎮痛的同時,麻醉深度監測(Narcotrend監測)理論上可避免麻醉過深或過淺,可提高麻醉質量。本研究探討Narcotrend監測下全身麻醉復合PVB在TLE中的應用效果及安全性。現報告如下。
1 資料與方法
1.1 臨床資料 選擇2012年1月~2014年12月我院收治的擬擇期行TLE的食管癌患者50例,男37例、女13例,年齡(62±9)歲,體質量(58±9)kg。所有患者術前明確診斷,美國麻醉醫師協會(ASA)分級Ⅰ~Ⅲ級。排除凝血功能障礙、穿刺部位存在感染病灶、中樞神經系統疾病、局部麻醉藥過敏、胸廓畸形、外傷或長期腰背痛者、病態肥胖者。采用隨機數字表法將患者分為全身麻醉組(G組)、PVB復合全身麻醉組(P+G組),每組25例。兩組性別、年齡、體質量、ASA分級具有可比性。本研究經醫院倫理委員會批準,患者均知情同意。
1.2 麻醉方法 所有患者入手術室后開放上肢靜脈通道和橈動脈,監測心率(HR)、血壓(BP)、血氧飽和度(SpO2)、呼氣末二氧化碳分壓(PetCO2),使用Narcotrend監測儀監測Narcotrend指數(NTI)。G組直接予以全身麻醉,依次靜脈注射咪達唑侖0.05 mg/kg、依托咪酯0.2~0.3 mg/kg、舒芬太尼0.5 μg/kg和羅庫溴銨1.2 mg/kg,插入雙腔氣管導管,纖維支氣管鏡定位。P+G組采用PVB復合全身麻醉:患者側臥位,超聲定位右側T5和雙側T8,將超聲探頭置于T5、T6間隙,定位椎旁間隙。采用20 G穿刺針于右側T5由外向內持續進針,直至針尖穿透肋間膜,注射0.5%羅哌卡因10 mL至椎旁間隙。雙側T8采用相同操作[2]。三處阻滯局麻藥總量為0.5%羅哌卡因30 mL。PVB后30 min內采用乙醇溫度法測試感覺阻滯平面并記錄。麻醉維持:靶控輸注,丙泊酚靶控血漿濃度(Cp)2~4 μg/mL,瑞芬太尼Cp 1~4 ng/mL,肌松監測儀測定4個成串刺激值(TOF)。根據NTI、BP、HR調節丙泊酚、瑞芬太尼靶濃度,維持NTI在D1~E0,BP、HR波動在基礎值的±20%,根據TOF追加維庫溴銨維持肌松。術中出現低血壓時靜脈注射麻黃堿5 mg或苯腎上腺素20 μg,必要時加快補液速度或予以6%羥乙基淀粉130/0.4 300~500 mL;心動過緩者予以阿托品0.5 mg。縫合腔鏡切口時,靜注帕瑞昔布鈉40 mg。術后患者轉入麻醉恢復室(PACU),自主呼吸恢復、呼之睜眼,予以新斯的明1 mg后TOF>0.9即可拔管。拔管后,接自控靜脈鎮痛泵(PCIA)術后鎮痛,舒芬太尼100 μg加生理鹽水至100 mL(單次注射劑量1 μg,鎖定時間10 min,無背景輸注劑量)。術后疼痛VAS≥4分者靜脈注射帕瑞昔布鈉40 mg或曲馬多100 mg。待Staward蘇醒評分6分時,由PACU轉送ICU監護治療48 h。
1.3 相關指標觀察 術前記錄P+G組PVB的起效時間及阻滯平面;術中記錄手術時間,術中丙泊酚和瑞芬太尼用量,監測HR、平均動脈壓(MAP)和NTI[分別記錄基礎時(t0)、神經阻滯后全麻誘導前(t1)、全麻誘導后(t2)、胸腔鏡手術切皮時(t3)、胸腔鏡手術1 h時(t4)、腹腔鏡手術切皮時(t5)、腹腔鏡手術1 h時(t6)、手術結束時(t7)、氣管拔管時(t8)、出PACU時(t9)];術后記錄PACU停留時間,術后0、1、2、4、8、12、24、36、48 h安靜和咳嗽時VAS,舒芬太尼用量,追加使用鎮痛藥及術后肺部感染等并發癥發生情況。
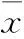
2 結果
P+G組PVB感覺阻滯平面右側為T3~11,左側為T6~11,均覆蓋了胸腹腔鏡操作所必須的Trocar孔洞和切口。G組及P+G組中位手術時間分別為274(252,326)、290(263,343)min,兩組比較P>0.05。兩組均未出現術中知曉。G組及P+G組PACU停留時間分別為55(48,68)、45(40,57)min,兩組比較P<0.05。G組術后追加鎮痛藥1次者4例、2次者7例、3次者9例、4次及以上者5例;P+G組分別為8、11、5、1例, 兩組≥4次者比較P<0.05;G組術后出現肺部感染2例,P+G組未出現并發癥,兩組比較P>0.05。兩組其余指標比較見表1~3。

表1 兩組術中各時點HR、MAP、NTI比較
注:與G組同時間比較,*P<0.05,**P<0.01。
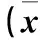
表2 兩組術中丙泊酚、瑞芬太尼、舒芬太尼用量及麻醉蘇醒狀況比較±s)
注:與G組同時間比較,*P<0.05,#P<0.01。

表3 兩組術后各時點安靜和咳嗽時VAS比較[M(Q)]
注:與G組同狀態時比較,*P<0.05,#P<0.01。
3 討論
目前胸外科手術后最佳鎮痛方案為區域鎮痛、阿片類藥物聯合非甾體類藥物的多模式鎮痛。PVB是胸外科常用的區域鎮痛方法,但其鮮用于TLE。PVB能夠阻斷胸腹部感覺神經(包括痛覺神經和交感神經)向脊髓的傳導,減輕手術的傷害性疼痛反應和應激反應。PVB為單側感覺阻滯,而TLE為雙側不對稱手術,且要求感覺阻滯平面右側為T3~11、左側為T6~11,在權衡滿意麻醉效果和最少穿刺并發癥后,本研究選擇在右側T5、雙側T8水平進行雙側PVB[3,4],局麻藥選擇單次注射0.5%羅哌卡因30 mL[5]。為加強或延長PVB的鎮痛效果,聯合靜脈注射阿片類藥物鎮痛,即手術結束前使用環氧化物酶-2抑制劑和術后通過PCA使用阿片類藥物(舒芬太尼),延續其良好的術后鎮痛效果。
本研究結果顯示,P+G組術中瑞芬太尼、術后舒芬太尼用量低于G組,證實本研究設計的PVB方案術中及術后鎮痛效果較好[6]。本研究兩組t8、t9時MAP均升高,但P+G組升高幅度低于G組;圍術期P+G組血流動力學變化更平穩,應激反應更小[7]。術后8 h安靜和咳嗽時VAS均低于G組,術后肺部感染發生率低于G組,表明P+G組術后麻醉鎮痛方案更合理,患者術后能在一定程度上接受咳嗽時的疼痛,從而更有利于咳嗽排痰,降低肺部感染的發生率。故本研究鎮痛方案可減少術中及術后阿片類鎮痛藥物的應用,鎮痛效果較好[8]。
良好的區域鎮痛可降低全身麻醉藥用量[9],但術中僅憑血流動力學指標控制麻醉深度可致術中知曉,而盲目地加深麻醉,循環或中樞受抑制,可造成患者術后不良轉歸,如蘇醒延遲、認知功能障礙等[10]。長時間手術中精確控制麻醉深度使其維持在正常范圍內非常重要[11]。Narcotrend監測是用于測量麻醉深度的腦電圖方法和基于定量腦電圖模式識別的新指數,已通過美國FDA認證。NTI范圍為0(腦電靜止)~100(清醒),數值愈高,患者愈接近清醒狀態;但術中NTI并非愈低愈好,全麻誘導后建議術中NTI維持在D1~E0(27~56),可保證患者維持在適宜的麻醉狀態[12,13]。臨床研究顯示,與既往麻醉經驗性用藥相比,使用Narcotrend監測麻醉深度能明顯減少異丙酚用量,縮短麻醉恢復時間[14]。本研究根據NTI、BP、HR調節丙泊酚、瑞芬太尼靶濃度,維持NTI在D1~E0,兩組均未出現術中知曉,P+G組NTI在t3、t4、t6時明顯高于G組,但仍在設定范圍內,而P+G組清醒至拔管時間和PACU停留時間短于G組,證實Narcotrend監測有助于合理地使用全麻藥物,避免麻醉過深,有利于患者術后快速康復。
總之,Narcotrend監測下PVB復合全身麻醉用于TLE的麻醉深度適宜,鎮痛效果較好,術中血流動力學穩定。
[1] Fibla JJ, Molins L, Mier JM, et al. A randomized prospective study of analgesic quality after thoracotomy: paravertebral block with bolus versus continuous infusion with an elastomeric pump[J]. Eur J Cardiothorac Surg, 2015,47(4):631-635.
[2] Zhang W, Fang C, Li J, et al. Single-dose, bilateral paravertebral block plus intravenous sufentanil analgesia in patients with esophageal cancer undergoing combined thoracoscopic-laparoscopic esophagectomy: a safe and effective alternative[J]. J Cardiothorac Vasc Anesth, 2014,28(4):978-984.
[3] Naja ZM, El-Rajab M, Ziade F, et al. Preoperative vs. postoperative bilateral paravertebral blocks for laparoscopic cholecystectomy: a prospective randomized clinical trial[J]. Pain Pract, 2011,11(6):509-515.
[4] Qi J, Du B, Gurnaney H, et al. A prospective randomized observer-blinded study to assess postoperative analgesia provided by an ultrasound-guided bilateral thoracic paravertebral block for children undergoing the Nuss procedure[J]. Reg Anesth Pain Med, 2014,39(3):208-213.
[5] Hura G, Knapik P, Misioek H, et al. Sensory blockade after thoracic paravertebral injection of ropivacaine or bupivacaine[J]. Eur J Anaesthesiol, 2006,23(8):658-664.
[6] Komatsu T, Kino A, Inoue M, et al. Paravertebral block for video-assisted thoracoscopic surgery: analgesic effectiveness and role in fast-track surgery[J]. Int J Surg, 2014,12(9):936-939.
[7] Kaya FN, Turker G, Mogol EB, et al. Thoracic paravertebral block for video-assisted thoracoscopic surgery: single injection versus multiple injections[J]. J Cardiothorac Vasc Anesth, 2012,26(1):90-94.
[8] 章蔚,李娟,耿擎天,等.單點或多點胸椎旁神經阻滯在胸腔鏡肺葉切除患者術后鎮痛的臨床研究[J].臨床麻醉學雜志,2014,30(2):109-113.
[9] Hara K, Sakura S, Nomura T, et al. Ultrasound guided thoracic paravertebral block in breast surgery[J]. Anaesthesia, 2009,64(2):223-225.
[10] Law CJ, Jacobson GM, Kluger M, et al. Randomized controlled trial of the effect of depth of anaesthesia on postoperative pain[J]. Br J Anaesth, 2014,112(4):675-680.
[11] 杭燕南.麻醉與監護技術[J].外科研究與新技術,2013,2(1):7-13.
[12] Guo Z, Pang L, Jia X, et al. Intraoperative target-controlled infusion anesthesia application using remifentanil hydrochloride with etomidate in patients with severe burn as monitored using[J]. Narcotrend Burns, 2015,41(1):100-105.
[13] 于布為,王焱林,葉鐵虎,等.2014版中國麻醉學指南與專家共識[M].北京:人民衛生出版社,2014:68-72.
[14] Panousis P, Heller AR, Burghardt M, et al. The effects of electromyographic activity on the accuracy of the Narcotrend monitor compared with the Bispectral Index during combined anaesthesia[J]. Anaesthesia, 2007,62(9):868-874.
柴小青(E-mail: zw97079@163.com)
10.3969/j.issn.1002-266X.2016.40.024
R735.1
B
1002-266X(2016)40-0072-03
2015-11-11)

