芍藥甘草湯加減對糖尿病周圍神經病變神經傳導速度及血清Cys-C、Hcy水平影響
都賓賓,朱章志,李寶玲,許 帥
(1. 廣州中醫藥大學第一附屬醫院,廣東 廣州 510405;2. 廣州中醫藥大學,廣東 廣州 510405)
?
芍藥甘草湯加減對糖尿病周圍神經病變神經傳導速度及血清Cys-C、Hcy水平影響
都賓賓1,朱章志1,李寶玲1,許帥2
(1. 廣州中醫藥大學第一附屬醫院,廣東 廣州 510405;2. 廣州中醫藥大學,廣東 廣州 510405)
目的探討芍藥甘草湯加減治療糖尿病周圍神經病變(DPN)的療效及對神經傳導速度及血清胱抑素C(Cys-C)、血清同型半胱氨酸(Hcy)水平的影響。方法將確診為2型糖尿病且中醫證型屬陰虛血瘀的88例患者隨機分為2組,2組均予西醫降血糖基礎治療,對照組46例加用甲鈷胺注射液(彌可保)治療,觀察組42例在對照組基礎上給予芍藥甘草湯加減治療,統計2組臨床療效,觀察治療前后癥狀積分、感覺神經傳導速度(SNCV)、運動神經傳導速度(MNCV)、Cys-C、Hcy、超氧化物歧化酶(SOD)、丙二醛(MDA)水平變化及不良反應發生情況。結果觀察組總有效率明顯高于對照組(P<0.05);治療后,2組各項癥狀均較前明顯降低(P均<0.05),MNCV、SNCV及SOD水平均較前升高(P均<0.05),Cys-C、Hcy及MDA水平則明顯降低(P均<0.05),且觀察組各指標改善情況明顯優于對照組(P均<0.05)。2組均未發現明顯不良反應。結論芍藥甘草湯加減治療DPN療效顯著,不但能改善患者臨床癥狀,還能提高神經傳導速度,降低血清Cys-C、Hcy水平,優于單用西藥治療,值得推廣。
芍藥甘草湯;糖尿病周圍神經病變;神經傳導速度;Cys-C;Hcy
2型糖尿病是一種因胰島素分泌相對過低引起的,以血糖水平升高為特點,多飲、多食、多尿為主要臨床表現的代謝性疾病,高血糖狀態長期存在可損傷心臟、腎、血管、神經等多種組織器官,從而引發各類并發癥[1]。資料顯示,我國2型糖尿病患者達4000至6000萬人,DPN是其常見的并發癥之一,癥狀出現時間較早,發生率高達60%~90%,可累及機體任何部位的運動神經及感覺神經[2]。DPN早期可見肢體麻木、蟻行感、疼痛、觸電樣等感覺異常以及自主神經功能障礙、運動障礙等表現,以間歇性或持續性發作,多呈對稱性,隨著病情的發展晚期常發展為糖尿病足、夏科關節病等疾病,增大截肢風險。目前主張以控制血糖為基礎,并聯合改善末梢循環和營養神經等藥物治療DPN,眾多學者對于治療方案的優化進行了諸多嘗試及研究但仍未取得突破性進展。筆者在常規治療基礎上聯合中藥芍藥甘草湯治療陰虛血瘀型DPN患者取得較好療效,現報道如下。
1 臨床資料
1.1一般資料選擇2007年7月—2015年3月于廣州中醫藥大學第一附屬醫院就診且確診為DPN的患者88例,西醫診斷標準符合《實用糖尿病學》[3]中的診斷標準:雙下肢或四肢均有運動神經或感覺神經病變表現;一側或雙側踝反射減弱;振動覺減弱;肌電圖示主側(以利手側算)神經傳導速度降低,SCV<40 m/s,MCV<45 m/s;除外尿毒癥、酒精中毒、藥物、甲狀腺功能減退等其他導致的神經病變。中醫證型診斷參照中華中醫藥學會編訂的《糖尿病周圍神經病變中醫防治指南》[4]屬于陰虛血瘀。患者均知情同意;自身無嚴重心、肝、腎等疾病;年齡40~65歲;近期未服用本研究以外治療DPN的藥物。排除哺乳期或妊娠期者;嚴重精神病不配合者;受試藥物過敏者;存在其他可引起周圍神經病變的疾病者;肝腎功能及凝血功能嚴重障礙者。依據隨機數據表法進行分組:對照組46例,男26例,女20例;年齡(45.65±9.37)歲;病程(1.65±0.72)年;空腹血糖(12.96±1.45)mmol/L,餐后2 h血糖(17.96±3.45)mmol/L,糖化血紅蛋白(8.62±2.41)%。觀察組42例,男24例,女18例;年齡(44.86±9.74)歲;病程(1.56±0.68)年;空腹血糖(13.13±1.39)mmol/L,餐后2 h血糖(18.24±3.51)mmol/L,糖化血紅蛋白(8.48±2.37)%。2組性別、年齡、病程等比較差異均無統計學意義(P均>0.05),具有可比性。
1.2治療方法2組均參考《中國2型糖尿病防治指南》[5]行基礎治療,從患者生活作息及基礎藥物控制方面進行干預使其血糖、血脂及血壓保持在較理想水平。基礎藥物治療:均予口服降糖藥和/或胰島素注射控制血糖水平,維生素B6、B1各0.1 g口服,3次/d;250 μg維生素B12肌肉注射,1次/d,疼痛明顯者可予非甾體類藥物。 在此基礎上,對照組予甲鈷胺注射液 (江蘇信孚藥業制造,國藥準字J20040024)500 μg靜脈點滴,1次/d,3次/周。觀察組在對照組基礎上聯合中藥芍藥甘草湯加減治療,方藥組成:白芍30 g,當歸10 g,川芎10 g,生地黃15 g,丹參10 g,山萸肉10 g,山藥10 g,木瓜10 g,生甘草9 g,所有藥物均由我院中藥房代煎,每劑取汁300 mL,150 mL/次,2次/d。2組均以28 d為1個療程,治療2個療程,1個療程后統計療效。
1.3觀察指標統計2組臨床療效,觀察治療前后癥狀積分、感覺神經傳導速度(SNCV)、運動神經傳導速度(MNCV)、Cys-C、Hcy、超氧化物歧化酶(SOD)、丙二醛(MDA)水平變化及不良反應發生情況。癥狀積分參照《中藥新藥臨床研究治療原則》[6]選擇肢體疼痛、肢體麻木、五心煩熱及腰膝酸軟四個癥狀,按癥狀有無及程度分為無、輕、中、重,分別用0,1,2和4分。Hcy和Cys-C水平采用酶聯免疫吸附法檢測,試劑盒由上海麥約爾公司提供。正中神經、腓總神經的MNCV、SNCV采用美國尼高力儀器公司(機器型號:VQ)生產的神經電生理檢測儀進行測定。SOD水平采用黃嘌呤氧化酶學檢驗法測定,MDA則以硫代巴比妥酸方法檢測,試劑盒由南京建成生物工程研究所提供。
1.4療效評定標準[7]顯效:癥狀明顯好轉或消失,腱反射(采用多倫多臨床神經病變評分)正常,肌電圖示神經傳導速度提高5 m/s以上或恢復正常;有效:癥狀緩解,腱反射好轉,神經傳導速度提高2 m/s至4.9 m/s;無效:癥狀無改善,腱反射及肌電圖檢查無變化。總有效率 =(顯效+有效)/總例數×100%。
2 結 果
2.12組治療前后癥狀積分比較2組治療前癥狀積分比較差異無統計學意義(P均>0.05);治療后,2組各項癥狀均較治療前明顯降低(P均<0.05),且觀察組改善程度更顯著(P均<0.05)。見表1。
2.22組治療前后MNCV、SNCV水平比較2組治療前MNCV、SNCV水平比較差異無統計學意義(P>0.05);治療后,2組MNCV、SNCV水平均較治療前明顯升高(P均<0.05),且觀察組改善程度均更顯著(P均<0.05)。見表2。
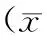
表1 2組治療前后癥狀積分比較±s,分)
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
2.32組治療前后Cys-C、Hcy、SOD及MDA水平比較2組治療前Cys-C、Hcy、SOD及MDA水平比較差異無統計學意義(P>0.05);治療后,2組SOD水平均較前明顯升高,Cys-C、Hcy及MDA水平則明顯降低(P均<0.05),且觀察組改善情況均明顯優于對照組(P均<0.05)。見表3。

表2 2組治療前后MNCV、SNCV水平比較
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
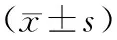
表3 2組治療前后Cys-C、Hcy、SOD及MDA水平比較
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
2.42組臨床療效比較治療過程均未發現不良反應,觀察組總有效率明顯高于對照組(P<0.05)。見表4。

表4 2組臨床療效比較 例(%)
注:①與對照組比較,P<0.05。
3 討 論
DPN的病因尚未完全闡明,研究表明其發病與高血糖代謝紊亂、血管性缺氧、免疫因素、氧化應激、細胞因子異常等因素關系密切[8]。大多學者認為各因素中以代謝功能紊亂與血管病變兩項最為關鍵,受此影響血液流變學及血液成分等情況可發生顯著改變,醛糖還原酶介導的多元醇途徑因此被激活,Na+,K+-ATP酶活性降低,ATP合成不足,進而導致神經元活動得不到足夠能量[9];在血液流變學的變化的作用下,全身小血管的管腔逐漸狹窄甚至閉塞,神經血供障礙,缺氧缺血狀態得不到及時糾正可引發軸索變性和脫髓鞘,最終出現神經病變。因此,改善血流變學以治療本病的方案得到了不少學者的青睞。高血糖狀態長期得不到控制不但可影響人體正常代謝,還能令神經組織的能量代謝發生紊亂,嚴重影響患者神經組織功能,從而能使患者的神經傳導速度減慢,隨著病情發展最終可引起神經結構不可逆轉的改變[10]。因此DPN的治療應以控制機體血糖為基礎,最大限度減輕高血糖對神經系統的損傷。
甲鈷胺是維生素B12代謝后的活性產物,可促進高半胱氨酸轉化為蛋氨酸,維持神經細胞結構蛋白的正常轉輸,對于軸突受損區域進行修復,并可增強蛋氨酸合成酶活性,促進髓鞘脂質卵磷質合成進而修復髓鞘,可顯著改善神經傳導速度。鑒于《中國2型糖尿病防治指南》對于本病的治療有較高的權威性,因此基礎治療參考本指南,并聯合甲鈷胺作為對照組治療方案,觀察組則加用中藥治療。臨床指標選擇方面,MNCV、SNCV是衡量神經功能恢復的重要指標,已被廣泛應用于各項有關DPN臨床療效的評價;Hcy是蛋氨酸的中間代謝產物,即使神經病變尚處于亞臨床時期,Hcy水平也可明顯升高,被視為機體神經病變的重要預測因子[11]。高Hcy血癥與DPN發生及發展均關系密切,高Hcy水平經氧化應激途徑或憑借自身的細胞毒效應可對微血管內皮細胞造成嚴重損傷,促進血栓的生成,進而導致神經病變加重;高Hcy水平下人體可引起維生素吸收障礙,也可導致神經病變[12]。Cys-C屬于半胱氨酸蛋白抑制劑,可抑制Hcy分解酶的活性,間接導致Hcy水平升高,并與 Hcy等物質對于DPN發展過程的調節起協同作用。氧化應激也是本病的重要病因之一,而SOD及MDA指標水平對于氧化應激反應程度有較高的敏感性,基于上述原因本研究將MNCV、SNCV、Cys-C、Hcy、SOD、MDA均納入研究以更好地評價療效。
糖尿病隸屬于中醫學“消渴病”范疇,關于DPN則無具體對應的病名,依據其臨床特點可歸屬于消渴合并痹證的范疇。《靈樞·五變》云:“五臟皆柔弱者,善病消癉”,可見先天稟賦不足是消渴的內在因,飲食不節及勞欲過度也是其重要誘因。患者長期嗜食肥甘厚味,香燥辛辣,致使脾胃運化失職,熱邪內積,耗津傷液;房事不節,縱欲過度,腎精耗損,陰不制陽,虛火乃生,火邪日久不化,進一步耗傷津液,最終導致肺燥,胃熱,腎陰虛并存的局面。因此,陰虛為本,燥熱為標是糖尿病的主要病機特點,但隨著病情發展,陰液虧虛得不到及時糾正,燥熱灼傷營血,則血行不暢,最終表現為陰虛血瘀之證。然瘀血不去則新血不生,血虛則肝失濡養,疏泄不利,故患者還可出現煩躁等肝旺的表現。故筆者臨證治療此類患者治療當以養陰活血,佐以補血柔肝止痛為法,方以芍藥甘草湯加減。陰血虧虛,肌腠失于濡養,故而麻木不適,方中白芍養陰補血,柔肝止痛;生地與當歸合用活血補血雙管齊下,且生地還可滋陰潤燥,切合本病的基本病機;腎陰為人體陰液根本,故以山萸肉、山藥滋陰補腎;木瓜味酸,入肝經,與白芍共奏柔肝榮筋之效;川芎為氣中之血藥,與丹參、當歸等活血藥物配合則活血之力增;甘草調和藥性。現代藥理研究發現,山茱萸、當歸、生地對于高血糖大鼠所致的血小板聚集有顯著的抑制作用,并能改善微循環[13];丹參可改善機體微循環,降低血液黏稠度,抗炎抗氧化,對于DPN患者炎癥因子及氧化應激指標水平有顯著改善效果[14]。同時丹參還可調節血脂水平,對于高脂血癥有一定的療效,而臨床不少糖尿病患者常伴有高脂血癥,因此常用于DPN的輔助治療;甘草中含有的甘草酸可抑制抗醛糖還原酶活性,對于多元醇途徑的激活有一定的預防作用,從而保障神經充足的營養供給[15]。
本研究結果顯示,觀察組臨床總有效率更高,治療后MNCV、SNCV及SOD水平明顯高于對照組,Cys-C、Hcy、MDA水平則更低,且未增加不良反應。薛俊等[16]在研究時,治療組在對照組常規西藥基礎上聯合中藥湯劑當歸四逆湯治療,發現治療后神經傳導速度改善更顯著,與本研究結果相符。但由于兩項研究中患者納入人群及中藥處方的思路不同,故難以判定哪種治療方案更為合適,但均證實了中西結合治療方案對于本病的獨特的優勢。同時,本研究立足臨床,研究指標較為全面,數據更翔實,具有一定的臨床及科研價值。
[1]何豐華,李秋梅,劉毓姿,等. 中藥復元活血湯治療糖尿病周圍神經病變的臨床效果[J]. 中國醫藥導報,2014,11(27):53-57
[2]Obrosova IG,Fathanah L,Stevens MJ. Taurine counteracts oxidative stress and nerve growth factor deficit in early experimentaldiabeticneuropathy[J]. Exp Neurol,2011,172(1):211-219
[3]蔣國彥. 實用糖尿病學[M]. 北京:人民衛生出版社,1992:258
[4]中華中醫藥學會. 糖尿病周圍神經病變中醫防治指南[J]. 中國中醫藥現代遠程教育,2011,9(22):119-121
[5]中華醫學會糖尿病學分會. 中國2型糖尿病防治指南2010年版[J]. 中國糖尿病雜志,2012,20(1):S1-S37
[6]國家中醫藥管理局. 中藥新藥臨床研究指導原則(試行)[S]. 北京:中國醫藥科技出版社,2002:233-239
[7]廖二元,超楚生. 實用內分泌學[M]. 北京:人民衛生出版社,2001:15621
[8]葉任高. 內科學[M]. 5版. 北京:人民衛生出版社,2001:808-810
[9]馮峰,鄒慶玲. 中藥治療糖尿病周圍神經病變臨床療效觀察[J]. 中華中醫藥學刊,2014,32(8):2008-2013
[10] 何軍華,吳慧璐,李慧. 2型糖尿病患者血糖波動對血管并發癥的影響[J]. 中西醫結合心腦血管雜志,2012,10(6):759-761
[11] 張文禮,馬建華. 同型半胱氨酸和胱抑素C預測糖尿病微血管病變的意義[J]. 重慶醫學,2011,40(29):2942-2946
[12] 陳德鵬. 血漿同型半胱氨酸和胱抑素C與糖尿病周圍神經病變的相關性研究[J]. 中國糖尿病雜志,2014,22(12):1071-1074
[13] 楊鐵虹,賈敏,梅其炳,等. 當歸多糖對凝血和血小板聚集的影響[J]. 中藥材,2002,25(5):344-345
[14] 趙琳. 丹參多酚酸鹽對糖尿病周圍神經病變患者炎性細胞因子及周圍神經傳導速度的影響[J]. 中醫學報,2014,29(12):1724-1726
[15] 田武生. 甘草的化學成分和臨床研究概況[J]. 中醫臨床研究,2012,4(16):31-32
[16] 薛俊,胡鋒,華文進. 中西醫結合治療糖尿病周圍神經病變臨床觀察[J]. 現代中西醫結合雜志.2010,19(18):2228-2230
10.3969/j.issn.1008-8849.2016.26.017
R587.1
B
1008-8849(2016)26-2902-03
2016-01-08

