腹腔鏡與傳統開腹手術對低位直腸癌根治術的臨床效果對比分析
章 平 葛步軍
?
腹腔鏡與傳統開腹手術對低位直腸癌根治術的臨床效果對比分析
章平葛步軍
目的探討腹腔鏡與開腹手術在低位直腸癌根治術中的臨床應用效果。方法收集低位直腸癌患者68例,其中腹腔鏡組患者38例,傳統開腹組患者30例,對比分析兩組患者的臨床效果。結果腹腔鏡組患者的手術時間較開腹組長,但術中出血量、手術切口長度、術后排氣時間以及住院時間要明顯優于開腹組,差異具有統計學意義(P<0.05),兩組患者在淋巴結清掃以及手術切緣距癌腫下緣方面差異不具統計學意義(P>0.05)。腹腔鏡組(18.4%)與開腹組(16.7%)圍手術期并發癥發生率比較,差異不具統計學意義(P>0.05)。半年,1年以及2年生存率、復發率以及低位保肛率和總保肛率,兩組比較差異不具統計學意義(P>0.05)。結論腹腔鏡低位直腸癌根治術對患者的創傷小,利于患者術后恢復,值得臨床上推廣使用。
低位直腸癌;腹腔鏡;開腹手術;臨床效果
(The Practical Journal of Cancer,2016,31:1268~1270)
低位直腸癌患者行保肛手術對其術后生活質量至關重要,而腹腔鏡手術的患者術后腸道功能的恢復快,術后腸黏連輕[1],對患者盆腔神經損傷少,能更好的改善患者的術后生活質量,但有研究報道稱腹腔鏡下低位直腸癌根治術因吻合口位置較低易致吻合口瘺的發生[2]。低位直腸癌約占直腸癌的70%[3],對其首選治療措施為手術治療,隨著腹腔鏡廣泛應用于結直腸癌的治療,臨床上對腹腔鏡下腫瘤治療的效果存在一些顧慮。本文就腹腔鏡對地位直腸癌根治術的臨床效果與傳統開腹手術做一對比分析,現報告如下。
1 資料與方法
1.1一般資料
收集我院2010年-2013年診斷為低位直腸癌患者68例,其中腹腔鏡組患者38例,其中男性患者26例,女性患者12例,年齡(39~68)歲,平均年齡(51.1±7.4)歲;傳統開腹組患者30例,其中男性患者17例,女性患者13例,年齡(40~71)歲,平均年齡(50.9±7.3)歲。所有患者均經腸鏡取組織病理檢查,并確診為直腸癌。68例直腸癌的組織學分型為:管狀腺癌34例,黏液腺癌17例,乳頭狀癌13例,印戒細胞癌4例。
1.2方法
所有患者均行術前檢查,排除嚴重肝腎功能障礙及血液系統疾病等并發癥。術前3~5 d半流質飲食,常規服用腸道抑菌藥物,術前清潔灌腸,并留置導尿管及胃管[4]。腹腔鏡組:截石位手術,頭低足高右傾斜20°左右。患者全麻后,取臍上1 cm切口充入CO2氣體,維持壓力為13~15 mmHg,穿刺后導入腹腔鏡。實施手術過程中,男性注意保護前列腺及精囊腺,女性注意保護陰道后壁,所有患者注意盆底神經的保護。傳統開腹手術組:麻醉方式及手術體位同腹腔鏡組,于臍上2 cm至恥骨聯合做切口,按解剖結構逐層進腹[5]。
1.3觀察指標
兩組患者手術時間、術中以及術后并發癥的發生率,隨訪時間點為術后半年、1年以及2年。
1.4統計學分析
所有數據資料應用SPSS 17.0統計學分析軟件處理,計數資料采用卡方檢驗,計量資料采用t檢驗,以P<0.05為差異具有統計學意義。
2 結果
2.1腹腔鏡組與開腹組手術情況對比分析
腹腔鏡組患者的手術時間較開腹組長,但術中出血量、手術切口長度、術后排氣時間以及住院時間要明顯優于開腹組,差異具有統計學意義(P<0.05),兩組患者在淋巴結清掃以及手術切緣距癌腫下緣方面差異不具統計學意義(P>0.05),具體見表1。
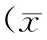
表1 腹腔鏡組與開腹組手術情況對比分析±s)
2.2腹腔鏡組和開腹組圍手術期并發癥對比分析
腹腔鏡組和開腹組圍手術期并發癥發生率(18.4%vs16.7%)比較,差異不具統計學意義(χ2=1.641,P>0.05),見表2。

表2 腹腔鏡組和開腹組圍手術期并發癥對比分析/例
2.3腹腔鏡組與開腹組遠期效果對比分析
腹腔鏡組與開腹組相比,患者術后半年、1年及2年生存率以及復發率比較,不具統計學意義(P>0.05),見表3。

表3 腹腔鏡組與開腹組遠期效果對比分析(例,%)
2.4腹腔鏡組與開腹組保肛率對比分析
兩組低位保肛率以及總保肛率比較,差異不具統計學意義(P>0.05),具體見表4。

表4 腹腔鏡組與開腹組保肛率對比分析(例,%)
注:低位(<5 cm)為低位直腸癌肛緣距離吻合口小于5 cm的病例數。
3 討論
低位直腸癌因其解剖位置較深,傳統開腹手術容易引起血管及組織損傷,導致患者術后發生并發癥幾率增加,患者預后較差。隨著低位直腸癌發病率的增加,保肛要求日益突出,有文獻報道稱腹腔鏡對低位直腸癌的治療中保肛率優于傳統開腹手術,有利于改善患者的術后生活質量[6]。腹腔鏡微創技術逐漸成熟,腹腔鏡術后患者恢復的理念逐漸形成一個新的發展領域,腹腔鏡應用與胃腸手術日益廣泛[7]。
腹腔鏡的學習曲線較長,本研究中雖然術者經驗豐富,但仍有7例中轉開腹的患者,7例中轉開腹的患者中4例因腹腔黏連結構不清導致,2例有鄰近臟器的浸潤,1例患者腸管損傷而中轉開腹,這說明術者的經驗以及技術學習的重要性,這要求我們臨床工作人員要不斷提升自己的業務水平。有研究報道稱[8-9]腹腔鏡下低位直腸癌根治術可以降低諸如腸梗阻、吻合口瘺等術后并發癥的發生率,且腹腔鏡下手術避免經腹取病理標本,減少了腫瘤種植的風險,有效改善患者預后。低位直腸癌切除后的手術難點為消化道的重建,而吻合口瘺是消化道重建過程中常見的并發癥,隨著主刀醫師技術的醇熟,經驗的豐富,腹腔鏡下低位直腸癌根治術吻合口瘺的發生率大大降低。本研究中腹腔鏡組和開腹組兩者在圍手術期并發癥的發生率上不具有明顯差異,這與萬伯順等[10]研究的結果相一致。但本研究中腹腔鏡組患者的術中出血量、術后排氣時間、住院時間以及切口長度都明顯優于傳統開腹組,這顯示腹腔鏡下低位直腸癌根治術相對于傳統開腹手術對患者的創傷小,明顯縮短了患者術后恢復的時間,這與秦有等[11]的研究結果相一致。本研究腹腔鏡組與傳統開腹組在淋巴結清掃數目以及手術切緣距癌腫下緣上差異不具統計學意義,這與文獻報道的腹腔鏡下根治術相較于傳統開腹手術在淋巴結清掃數目上并無明顯差異基本一致[12]。淋巴結清掃徹底與否是衡量低位直腸癌手術效果的重要因素,低位直腸癌側方淋巴結的清掃既不可過度保守亦不可過分擴大[13],腹腔鏡的放大作用能精準的判斷盆底各組織,對系膜的游離比較充分,有利于淋巴結的清掃,同時腹腔鏡的放大作用使得術者能較好的辨識神經組織,從而有效的保護盆腔自主神經,這是腹腔鏡的優勢所在。本研究中腹腔鏡組與開腹組相比,患者半年、1年以及2年的生存率以及復發率差異不具統計學意義,這與Siani[14]的研究結果稱腹腔鏡組的總生存率與開腹組對低位直腸癌根治術的治療無明顯差異一致。本研究中兩組在低位保肛率以及總保肛率上差異不具統計學意義,有文獻報道稱腹腔鏡下手術操作者可以直觀的看到操作術野,能有效的分離直腸末端,且將保肛的距離降至最低,從而提高保肛率,且肛緣距離吻合口大于5 cm術后肛門功能恢復較好[15],本研究可能樣本量較小的緣故,并未得出一致的結論。
綜上所述,腹腔鏡下低位直腸癌根治術對患者創傷小,有利于患者術后恢復,但在并發癥與術后生存率、復發率以及保肛率上與傳統開腹手術差異不明顯。腹腔鏡近期療效的優勢使其值得臨床上推廣使用。
[1]葛磊,王海江,趙澤亮,等.腹腔鏡中下段直腸癌根治手術的近期療效及安全性分析〔J〕.中華醫學雜志,2012,92(2):98-101.
[2]Bennis M,Parc Y,Lefevre JH,et al.Morbidity risk factors after low anterior resection with total mesorectal excision and coloanalanastomosis:a retrospective series of 483 patients〔J〕.Ann Surg,2012,255(3):504-510.
[3]霍翰章,武昱.腹腔鏡下結直腸癌根治術與開腹根治術的療效比較〔J〕.中國當代醫藥,2013,9(16):46-47.
[4]楊家新,劉祥堯,彭延春,等.腹腔鏡與開腹手術治療結直腸癌術中及術后并發癥發生率的比較〔J〕.中國普通外科雜志,2012,16(12):1590-1592.
[5]司海波.結直腸癌腹腔鏡與開腹根治術術后近期效果比較〔D〕.大連,大連醫科大學,2011.
[6]林偉.低位直腸癌腹腔鏡與開腹根治術術后近期效果比較〔J〕.中外醫療,2014,33(26):48-49.
[7]鄭民華.腹腔鏡技術的現狀與展望〔J〕.中國實用外科雜志,2010,30(3):164-166.
[8]陳加明,楊留才,蔡云輝.腹腔鏡與開腹直腸癌根治術近期和遠期療效對比分析〔J〕.結直腸肛門外科,2011,15(5):296-298.
[9]陳文軒,蔣偉忠,劉星,等.腹腔鏡與開腹中低位直腸癌根治術后并發癥比較的Meta分析〔J〕.中華胃腸外科雜志,2013,16(12):1174-1179.
[10]萬伯順,陳躍宇,史佩東,等.腹腔鏡與開腹低位直腸癌根治術的療效對比〔J〕.結直腸肛門外科,2015,21(1):24-28.
[11]秦有,陳經寶,龐鳳舜,等.腹腔鏡輔助直腸癌根治術腫瘤學和手術安全性及近期臨床療效〔J〕.消化腫瘤雜志(電子版),2011,3(2):86-90.
[12]Glancy DG,Chaudhray BN,Greenslade GL,et al.Laparoscopic total mesorectal excision can be performed on a nonselective basis in patients with rectal cancer with excellent medium-term results〔J〕.Colorectal Dis,2012,14(4):453-457.
[13]梁賢文,王勝忠.低位直腸癌側方淋巴結清掃的進展與爭論〔J〕.實用癌癥雜志,2012,27(1):101-102.
[14]Siani LM,Ferranti F,Benedetti M,et al.Laparoscopic versus open total mesorectal excision for stage Ⅰ~Ⅲ mid and low rectal cancer:a retrospective 5 years analysis〔J〕.G Chir,2012,33(11-12):404-408.
[15]鄧海權.吻合口位置對低位直腸癌患者保肛術后肛門功能恢復的影響〔J〕.實用癌癥雜志,2014,29(4):480-482.
(編輯:吳小紅)
Comparative Analysis of the Clinical Effect of Laparoscopic and Traditional Open Surgery for Low Rectal Cancer
ZHANG Ping,GE Bujun.
Tongji Hospital Affiliated to Tongji University,Shanghai,200065
ObjectiveTo investigate the clinical effect of laparoscopic and open surgery in the treatment of low rectal cancer.Methods68 patients with low rectal cancer were collected,including 38 cases of laparoscopic group and 30 cases of traditional open group,and the clinical effects of the 2 groups were compared.ResultsTime of surgery in the laparoscopic group was longer than that of the open surgery group,but intraoperative blood loss,operation incision length,postoperative exhaust time and time of hospitalization were significantly better than those of the open surgery group,the difference had statistical significance (P<0.05),lymph node dissection and surgical margin from tumor margin of the 2 groups had no difference(P>0.05).There was no significant difference in the incidence of perioperative complications between laparoscopic group (18.4%) and open surgery group (16.7%) (P>0.05). 6-,12- and 24-month survival rates and recurrence rates,low position anus preservation rates and the total retention rates of the 2 groups had no significant difference(P>0.05).ConclusionLaparoscopic resection with small trauma for low rectal cancer is beneficial to postoperative recovery,and it is worthy of clinical use.
Low rectal cancer;Laparoscopy;Open operation;Clinical effect
200065 上海同濟大學附屬同濟醫院
葛步軍
10.3969/j.issn.1001-5930.2016.08.015
R735.3+7
A
1001-5930(2016)08-1268-03
2015-09-07
2016-02-07)

