52例新生兒膽紅素腦病的臨床分析
張 峰,周智曌
(陜西省西安市楊凌示范區醫院新生兒科,陜西 西安 712100)
?
52例新生兒膽紅素腦病的臨床分析
張峰,周智曌
(陜西省西安市楊凌示范區醫院新生兒科,陜西 西安 712100)
[摘要]目的探討新生兒膽紅素腦病的病因及臨床特點。方法選取2010年1月至2015年12月間在陜西省西安市楊凌示范區醫院新生兒科住院的118例高膽紅素血癥新生兒,其中急性膽紅素腦病52例作為膽紅素腦病組,單純高膽紅素血癥66例作為對照組,比較兩組患兒病因、非結合膽紅素(UCB)水平、膽紅素/白蛋白比值(B/A ratio)、神經行為評分及臨床特點。結果膽紅素腦病組的病因以溶血及感染為主,其中溶血占51.9%,感染占21.2%;對照組的病因以溶血為主,占66.7%。膽紅素腦病組的非結合膽紅素為399.31±132.32μmol/L,膽紅素/白蛋白比值為0.75±0.13,均顯著高于對照組的非結合膽紅素333.17±61.11 μmol/L及膽紅素/白蛋白比值0.63±0.09,差異有統計學意義(t值分別為3.330、5.114,均P<0.05);UCB、B/A比值與神經行為評分均具有明顯的負相關關系(r值分別為-0.633、-0.413,均P<0.05)。結論溶血與感染是引起新生兒膽紅素腦病的主要病因,未結合膽紅素水平、膽紅素/白蛋白比值升高與膽紅素腦病的發生有關。
[關鍵詞]膽紅素腦病;未結合膽紅素;膽紅素/白蛋白;新生兒
黃疸是一種在新生兒中較為常見的疾病,數據顯示約有25/10萬的新生兒會發生嚴重的高膽紅素血癥。非結合膽紅素(unconjugated bilirubin,UCB)透過血腦屏障,侵犯基底節神經核,引起聽覺損傷及神經功能障礙,甚至危及生命或導致嚴重的神經系統后遺癥,其病死率高達50%~70%,經搶救后存活患兒中約75%~90%遺留嚴重的神經系統后遺癥,對新生兒的健康發育以及生命安全都造成了嚴重威脅[1]。因此,新生兒急性膽紅素腦病的早期診斷治療對降低神經系統損傷,確保新生兒的正常發育具有極其重要的意義。目前,在臨床中主要應用血清總膽紅素(total serum bilirubin,TSB)的水平作為診斷及治療新生兒急性膽紅素腦病的主要依據,但TSB對新生兒急性膽紅素腦病進行診斷和評估的靈敏度以及特異性并不高,在臨床中往往會導致病情延誤,影響預后[2-3]。目前國內外的研究提出血清UCB及未結合膽紅素/白蛋白(B/A)比值對新生兒膽紅素腦病的診斷和評估特異性更高。因此,本研究通過回顧性分析52例高膽紅素腦病新生兒的臨床資料,探討新生兒膽紅素腦病的病因、血清UCB、B/A比值的水平變化。
1對象與方法
1.1研究對象
2010年01月至2015年12月間陜西省西安市楊凌示范區醫院新生兒科重癥監護室(neonatal intensive care unit,NICU)收住的52例膽紅素腦病新生兒作為膽紅素腦病組,其中男、女患兒分別為29例和23例,胎齡為37~42周,平均(39.22±1.41)周,日齡為1~15天,平均(6.11±2.41)天,出生體重為2 200~4 300g,平均(3 125.32±341.34)g,警告期32例,痙攣期20例;選取同時期的66例單純高膽紅素血癥新生兒作為對照組,其中男、女患兒的數量分別為36例和30例,胎齡為37~42周,平均(39.61±1.53)周,日齡為1~15天,平均(6.46±2.91)天,出生體重為2 200~4 500g,平均(3 258.46±3071.3)g,比較兩組的胎齡(t=0.967,P=0.340)、性別(χ2=0.019,P=0.934)、體重(t=0.117,P=0.907)等一般資料無顯著性差異。
新生兒高膽紅素血癥參照《實用新生兒學》診斷標準[3]:TSB足月兒>220.6μmol/L(12.9mg/dL),早產兒>255μmol/L(15mg/dL)。TSB>342μmol/L診斷為重度高膽紅素血癥。
參考《實用新生兒學》中急性膽紅素腦病的診斷標準[3]:血清TSB≥342μmol/L,或生后72小時內≥255μmol/L,且具備下列條件之一:①繼高膽紅素血癥之后出現異常神經系統表現,如尖叫、拒乳、意識狀態改變、凝視、肌張力異常、驚厥等,能排除新生兒缺血缺氧性腦病、遺傳代謝性疾病、顱內出血、內環境紊亂、顱內感染等;②腦干聽覺誘發電位異常,不能用其他原因解釋;③頭顱MRI T1WI表現為對稱性蒼白球高信號或同時有底丘核的高信號。
本研究通過了陜西省西安市楊凌示范區醫院倫理委員會審核及批準,所有病例均經過其法定監護人同意并簽署知情同意書后納入研究。
1.2研究方法
所有新生兒在入院后抽取橈動脈血液樣本,使用BEKMAN CX4生化分析儀(美國BEKMAN公司)檢測血清TSB、UCB,計算B/A比值。
根據中國新生兒20項神經行為評分(NBNA)對各組新生兒的神經行為情況進行測定,測定的環境要求溫暖、半暗以及安靜,并在喂奶后的的1小時進行,10分鐘內完成。總分為40分,NBNA≤35分表示神經行為異常。
1.3統計學方法

2結果
2.1病因分析
膽紅素腦病組52例患兒的病因以溶血及感染為主,其中溶血27例(51.9%),包括:新生兒ABO溶血癥20例,Rh溶血7例;感染性疾病11例(21.2%),包括:新生兒敗血癥4例、肺炎6例和新生兒臍炎1例;喂養不當5例(9.6%);顱內出血2例及消化道出血各3例;其他不明病因共4例。對照組66例患兒的主要病因是溶血,共44例(66.7%),感染因素僅4例(6.1%),喂養不當5例(7.6%),消化道出血各2例(3%),其他不明病因共11例(16.7%)。兩組感染病因除感染因素外,差異均無統計學意義,見表1。
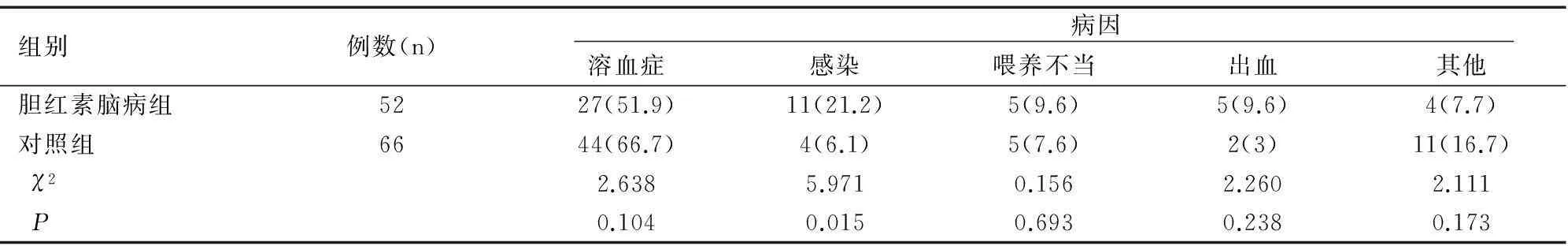
表1 兩組病因構成比較[n(%)]
2.2兩組非結全膽紅素、未結合膽紅素/白蛋白比較
高膽紅素腦病組新生兒血清UCB為(399.31±132.32)μmol/L,明顯高于高膽紅素血癥組的(333.17±61.11)μmol/L,(t=3.330,P<0.05);高膽紅素腦病組新生兒血清B/A比值為0.75±0.13,也明顯高于高膽紅素血癥組的0.63±0.09,(t=5.114,P<0.05),差異均具有顯著性,見表2。
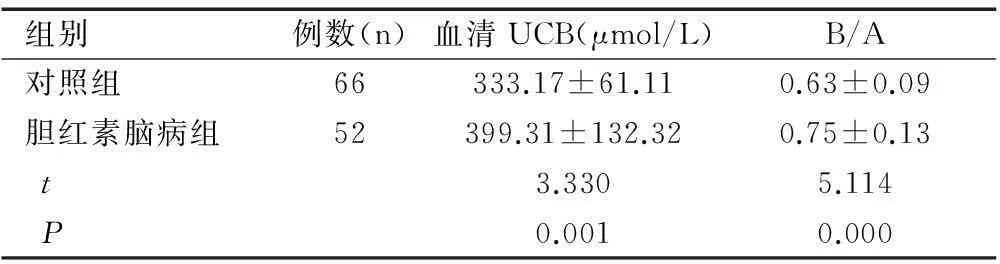
組別例數(n)血清UCB(μmol/L)B/A對照組66333.17±61.110.63±0.09膽紅素腦病組52399.31±132.320.75±0.13t3.3305.114P0.0010.000
2.3不同時期高膽紅素腦病組非結全膽紅素和B/A比較
急性膽紅素腦病警告期(亞組)B/A明顯低于高膽紅素腦病痙攣期(亞組),比較差異具有顯著性,t=2.355,P<0.05;警告期和痙攣期血清中UCB比較無顯著性差異,t=1.103,P>0.05,見表3。
2.4不同組別高膽紅素腦病新生兒的新生兒20項神經行為評分以及相關性分析
急性膽紅素腦病組新生兒的NABA評分較低,急性膽紅素腦病組警告期與高膽紅素血癥組相比,t=3.402,P=0.001,痙攣期t=4.920,P<0.001,同時,痙攣期新生兒的NABA評分也明顯低于警告期,差異具有顯著性意義,t=2.765,P<0.05。高膽紅素血癥組、急性膽紅素腦病組警告期、痙攣期NBNA評分的異常比例呈逐漸升高狀態,見表4。經過Pearson相關分析發現,血中UCB與NBNA具有明顯的負相關關系(r=-0.633,P<0.05);B/A比值與NBNA也具有顯著的負相關(r=-0.413,P<0.01)。
Table 3 Comparison of UCB and B/A in different periods in bilirubin encephalopathy ±S)



組別例數(n)NABA評分異常比例高膽紅素血癥組6638.12±1.1114(21.21)急性膽紅素腦病組 警告期3236.31±0.21*12(41.38)* 痙攣期2034.11±0.17*#13(56.52)*#
注:與高膽紅素血癥組比較,*P<0.05,與警告期比較,#P<0.05。
3討論
3.1新生兒膽紅素腦病的病因分析
本研究顯示,溶血是導致本地區新生兒膽紅素腦病的主要病因,52例膽紅素腦病患兒中溶血27例(51.9%),而66例對照組患兒的主要病因也是溶血,共44例(66.7%),兩組之間差異無統計學意義。該研究還提示,引起膽紅素腦病的次要因素是感染因素,膽紅素腦病組感染因素11例(21.2%),明顯高于對照組的4例(6.1%),差異有統計學意義(P<0.05)。兩組之間喂養不當、出血、不明原因等因素構成比差異無統計學意義。溶血癥發生早,進展快,病情重,發生膽紅素腦病的危險性高,而感染不僅使紅細胞破壞增加、肝酶活性降低,還能使血腦屏障開放,血漿膽紅素大量進入腦組織,故溶血癥和感染是引起膽紅素腦病的主要病因。
3.2 非結全膽紅素及未結合膽紅素/白蛋白在膽紅素腦病診斷的意義
新生兒膽紅素腦病是UCB透過血腦保護屏障,抑制腦組織對氧的利用,而新生兒期基底節神經細胞代謝最為活躍,腦組織的缺氧最為明顯,進而導致不同程度的腦損傷,故膽紅素腦病主要表現為基底核神經細胞的損傷,是一種較為嚴重的新生兒高膽紅素血癥并發癥[4]。膽紅素腦病目前的診斷主要還是依靠血清中的總膽紅素(TSB)濃度,但TSB對新生兒急性膽紅素腦病進行診斷和評估的靈敏度以及特異性并不高[5],對于早產兒、缺氧、感染等血腦屏障通透性增加的疾病情況,TSB不能早期預測膽紅素腦病發生。國內外研究提示,UCB相較于TSB能更好的預測膽紅素神經毒性,B/A水平能更早期、準確的預測膽紅素腦病[6]。血漿白蛋白可結合未結合膽紅素形成結合膽紅素排出體外,減少膽紅素腦病的發生,B/A是評估膽紅素神經毒性的重要指標之一,因此,監測UCB及B/A的水平對早期診斷和新生兒膽紅素腦病的病情判斷具有重要的意義[7]。本研究提示膽紅素腦病組新生兒血清UCB、B/A均明顯高于高膽紅素血癥組,差異均具有顯著性意義(P<0.05)。膽紅素腦病警告期與痙攣期比較,兩組間血清UCB無顯著差異,但痙攣期的B/A明顯高于警告期,差異有統計學意義。B/A相較于UCB更能反映血腦屏障功能狀態。因此UCB及B/A可作為臨床膽紅素腦病早期診斷、指導治療的重要指標。
3.3 非結全膽紅素與新生兒20項神經行為評分的相關性研究
為了進一步研究UCB與神經行為的相關性,本研究對各組新生兒的NBNA進行了評估,結果發現,痙攣期膽紅素腦病新生兒的NBNA評分最低,NBNA的異常率最高(56.52%),其次為警告期膽紅素腦病新生兒,對照組NBNA的異常率最低。通過相關性分析發現,UCB、B/A比值與NBNA均具有明顯的負相關關系,這一結果與目前已有的研究是一致的[8]。NBNA評分是目前常用的一種用于評價新生兒神經行為發育水平的手段,它可以在一定程度上反映出新生兒的神經行為情況以及大腦皮層的功能[9]。因此,本研究的結果提示,UCB、B/A比值與NBNA均具有明顯的負相關關系,對膽紅素腦病的診斷以及評估有重要意義,與膽紅素腦病具有顯著的相關性。
綜上所述,UCB及B/A對新生兒膽紅素腦病的診斷、病情嚴重程度評估及神經行為評價均有重要意義,是一種值得在臨床進行廣泛推廣的診斷手段。
[參考文獻]
[1]Palmela I,Sasaki H,Cardoso F L,etal.Time-dependent dual effects of high levels of unconjugated bilirubin on the human blood-brain barrier lining[J].Front Cell Neurosci,2012,6:22.
[2]李先紅,張健,鄭洪,等.新生兒膽紅素腦病腦脊液總膽紅素及顱腦MRI檢查的臨床意義[J].實用臨床醫學,2014,15(4):76-79.
[3]邵肖梅,葉鴻瑁,丘小汕.實用新生兒學[M].4版.北京:人民衛生出版社,2011:298.
[4]李先紅,張健,查萍,等. 新生兒膽紅素腦病腦脊液膽紅素及腦干聽覺誘發電位檢測的臨床意義[J].安徽醫學,2014,35(4):414-416.
[5]Wu W,Zhang P,Wang X,etal.Usefulness of 1H-MRS in differentiating bilirubin encephalopathy from severe hyperbilirubinemia in neonates[J].J Magn Reson Imaging,2013,38(3):634-640.
[6]Olusanya B O,Ogunlesi T A,Kumar P,etal.Management of late-preterm and term infants with hyperbilirubinaemia in resource-constrained settings[J].BMC Pediatr,2015,15:39.
[7]羅芳,林慧佳,鮑毓,等. 新生兒膽紅素腦病急性期腦功能監測[J].中華兒科雜志,2013,51(3):221-226.
[8]Brites D,Fernandes A,Falc?o A S,etal.Biological risks for neurological abnormalities associated with hyperbilirubinemia[J].J Perinatol. 2009,29(Suppl 1):S8-S13.
[9]田靜,陰懷清,楊金慧.新生兒血-腦脊液屏障發育及膽紅素對其影響的研究進展[J].中國新生兒科雜志,2015,30(3):233-236.
[專業責任編輯:李占魁]
[收稿日期]2016-02-11
[作者簡介]張峰(1974-),女,副主任醫師,碩士,主要從事新生兒及兒科感染性疾病的診療工作。
doi:10.3969/j.issn.1673-5293.2016.07.013
[中圖分類號]R714.2
[文獻標識碼]A
[文章編號]1673-5293(2016)07-0825-03
Clinical study of bilirubin encephalopathy in 52 newborns
ZHANG Feng, ZHOU Zhi-zhao
(Department of Neonatology, Yangling Demonstration Zone Hospital in Xi’an City, Shaanxi Xi’an 712100, China)
[Abstract]Objective To investigate the etiology and clinical features of neonatal bilirubin encephalopathy. Methods Totally 118 neonates with bilirubin encephalopathy were admitted to Yangling Demonstration Zone Hospital in Xi’an City from January 2010 to December 2015, including 52 cases of acute bilirubin encephalopathy in bilirubin encephalopathy group and 66 cases of neonatal hyperbilirubinemia in control group. Two groups were compared in etiology, unconjugated bilirubin (UCB) level, B/A ratio, neonatal behavior neurological assessment (NBNA) and clinical features. Results The main etiology of cases in bilirubin encephalopathy group was hemolysis (51.9%), followed by infection (21.2%). In control group, hemolysis was the main etiology (66.7%). In bilirubin encephalopathy group the UCB level was 399.31±132.32 μmol/L, and B/A ratio was 0.75±0.13, which was significantly higher than that of the control group (333.17±61.11 μmol/L, 0.63±0.09) with statistical significance (t value was 3.330 and 5.114, respectively, both P<0.05). Serum UCB levels and B/A ratio had significant negative correlation with NBNA scores (r value was -0.633 and -0.413, respectively, both P<0.05).Conclusion Hemolysis and infection are the main etiology of neonatal bilirubin encephalopathy. Serum UCB levels and B/A ratio play important role in pathogenesis of bilirubin encephalopathy.
[Key words]bilirubin encephalopathy; unconjugated bilirubin (UCB); B/A ratio; neonate

