糖尿病、高血壓對(duì)腦梗死嚴(yán)重程度的影響研究
左全庭 廖勤貴
糖尿病、高血壓對(duì)腦梗死嚴(yán)重程度的影響研究
左全庭 廖勤貴
目的探討糖尿病、高血壓與腦梗死嚴(yán)重程度的相關(guān)性。方法選取2011-01—2015-12接受治療的227例腦梗死患者,根據(jù)是否伴有其他疾病分為單純腦梗死組(33例),糖尿病組(39例),高血壓病組(81例),糖尿病合并高血壓組(74例)。比較4組患者的神經(jīng)功能缺損及病情嚴(yán)重程度。結(jié)果糖尿病合并高血壓組在梗死灶大小、性質(zhì)及數(shù)目方面與其他3組差異有統(tǒng)計(jì)學(xué)意義(P<0.05);而單純腦梗死組、糖尿病組和高血壓病組影像學(xué)表現(xiàn)無(wú)明顯差異(P>0.05);糖尿病合并高血壓組神經(jīng)功能缺損程度評(píng)分量表(CSS)評(píng)分與病情程度均較其他3組高(P<0.05)。結(jié)論糖尿病、高血壓均可加重腦梗死病情,尤其是兩種疾病并存時(shí),危害極大。
糖尿病;高血壓;腦梗死
腦梗死(cerebral infaretion,CI)是多種原因?qū)е碌哪X組織缺血性或缺氧性病變和壞死,臨床表現(xiàn)為神經(jīng)功能缺損,發(fā)病率、致殘率及死亡率均較高,給患者及家屬帶來(lái)嚴(yán)重的經(jīng)濟(jì)和精神負(fù)擔(dān)[1-2]。病理學(xué)研究結(jié)果顯示,粥樣硬化斑塊形成是CI的病因基礎(chǔ),糖尿病和高血壓則是引起動(dòng)脈粥樣硬化的主要原因[3]。為了研究糖尿病、高血壓對(duì)CI嚴(yán)重程度的影響,以指導(dǎo)臨床治療,進(jìn)行了本次研究,現(xiàn)報(bào)告如下。
1 資料和方法
1.1 一般資料將我院2011-01—2015-12收治的227例CI患者作為研究對(duì)象,患者均符合全國(guó)第四屆腦血管病學(xué)術(shù)會(huì)議修訂的CI診斷標(biāo)準(zhǔn),并經(jīng)顱腦影像學(xué)檢查明確診斷,已排除肝、腎等重要器官?lài)?yán)重功能障礙者。根據(jù)伴發(fā)疾病分為:①單純腦梗死組33例,男18例,女15例;年齡44~79歲,平均年齡(62.48±6.57)歲;血糖、血壓均為正常水平。②糖尿病組39例,男20例,女19例;年齡43~80歲,平均年齡(61.97±7.02)歲;糖尿病史3~12年,平均(7.54±2.66)年;血壓為正常水平。③高血壓病組81例,男42例,女39例;年齡44~80歲,平均年齡(62.16±8.85)歲;血壓(150~190/90~130)mmHg(1 mmHg=0.133 kPa);高血壓史5~18年,平均(9.81±2.93)年;均為1~2級(jí)高血壓;血糖正常。④糖尿病合并高血壓組74例;男38例,女36例;年齡42~77歲,平均年齡(63.08±8.24)歲;糖尿病史2~11年,平均(6.94±2.71)年,高血壓史4~16年,平均(8.47±3.38)年。
1.2 方法所有患者入院后立即進(jìn)行血壓、空腹血糖(FPG)和糖化血紅蛋白(HbA1c)等項(xiàng)目的檢測(cè);24 h內(nèi)進(jìn)行頭顱CT或MRI檢查,根據(jù)梗死灶大小將CI分為腔隙性CI(最大直徑≤2.0 cm)和大面積CI(最大直徑>2.0 cm);根據(jù)梗死灶性質(zhì)將CI分為缺血性CI、出血性CI(病變區(qū)域有出血灶)和混合型CI(病變區(qū)域同時(shí)出現(xiàn)CI和出血灶);根據(jù)梗死灶數(shù)目將CI分為單發(fā)性CI和多發(fā)性CI(同時(shí)出現(xiàn)≥2個(gè)梗死灶)。
1.3 評(píng)價(jià)標(biāo)準(zhǔn)采用中國(guó)腦卒中臨床神經(jīng)功能缺損程度評(píng)分量表(CSS)評(píng)估患者的神經(jīng)功能,其中CSS量表總分45分,得分越高代表神經(jīng)功能缺損越嚴(yán)重;根據(jù)CSS評(píng)分將病情分為3個(gè)等級(jí):≤15分為輕型,16~30分為中型,>30分為重型。
1.4 統(tǒng)計(jì)學(xué)方法采用SPSS 19.0軟件對(duì)數(shù)據(jù)進(jìn)行統(tǒng)計(jì)分析,其中計(jì)量資料以(±s)的形式表示,計(jì)數(shù)資料以n(%)的形式表示,分別進(jìn)行t檢驗(yàn)和χ2檢驗(yàn)。P<0.05表示差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 4組影像學(xué)比較(表1)糖尿病合并高血壓組在梗死灶大小、性質(zhì)及數(shù)目方面與其他3組差異顯著(P<0.05);而單純腦梗死組、糖尿病組和高血壓病組影像學(xué)表現(xiàn)無(wú)明顯差異(P>0.05)。
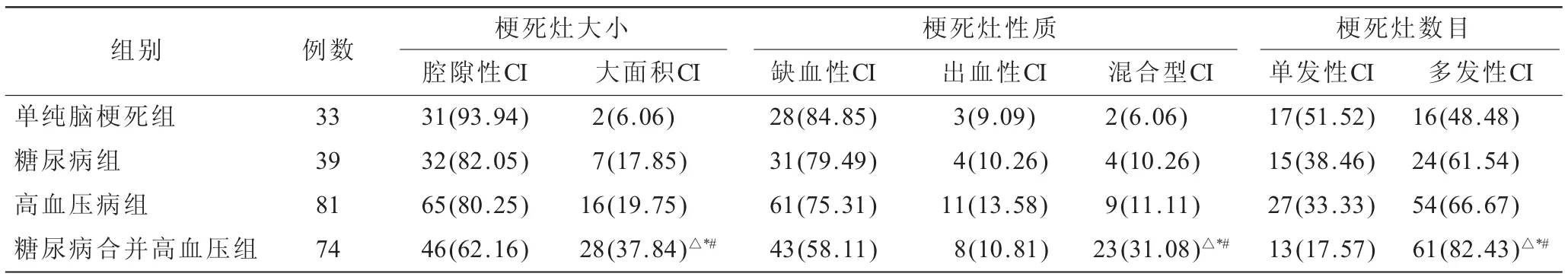
表1 4組影像學(xué)表現(xiàn)比較[n(%)]
2.2 4組CSS評(píng)分及病情程度比較(表2)糖尿病組、高血壓病組和糖尿病合并高血壓組CSS評(píng)分均顯著高于單純腦梗死組(P<0.05),其中,糖尿病合并高血壓組患者CSS評(píng)分顯著高于其他3組(P<0.05);糖尿病合并高血壓組病情程度較其他3組高(P<0.05)。
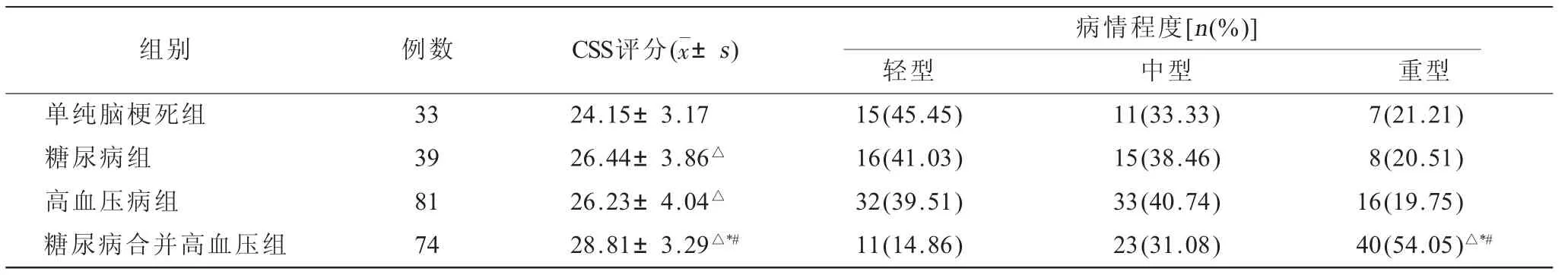
表2 4組CSS評(píng)分及病情程度比較
3 討論
CI一般是由多種病因共同導(dǎo)致的綜合征,諸如糖尿病、高血壓、心臟疾病、高血脂、高齡以及不良的生活習(xí)慣均是CI的病因。已有證據(jù)表明高血壓和糖尿病史CI發(fā)生的獨(dú)立危險(xiǎn)因素[4]。CI病理學(xué)研究表明動(dòng)脈粥樣硬化斑塊和血栓的形成是CI發(fā)生的直接原因。糖尿病患者血液血糖較高,導(dǎo)致血液黏稠度較正常人偏高,進(jìn)一步發(fā)展使得血管內(nèi)皮細(xì)胞損傷,從而加劇動(dòng)脈粥樣硬化和微循環(huán)障礙,導(dǎo)致CI的發(fā)生[5-6]。高血壓是心血管事件發(fā)生的重要原因,可造成顱內(nèi)血管壁增厚、管腔變小甚至閉塞,造成血流動(dòng)力學(xué)和血管壓力改變,內(nèi)皮功能紊亂及多種代謝功能疾病,引發(fā)動(dòng)脈粥樣硬化[7]。糖尿病與高血壓均為動(dòng)脈硬化發(fā)生和進(jìn)展的重要促進(jìn)因素,其中高血壓與動(dòng)脈硬化常同時(shí)存在,二者互為因果;糖尿病主要通過(guò)代謝異常導(dǎo)致動(dòng)脈硬化的發(fā)生,且合并有糖尿病的動(dòng)脈硬化較單純動(dòng)脈硬化程度更重,多侵犯主動(dòng)脈、冠狀動(dòng)脈以及腦動(dòng)脈。故而糖尿病合并高血壓更易誘發(fā)CI,加重CI病情。陳洪漢等[8]研究顯示,高血壓、糖尿病均可加重CI患者的內(nèi)皮功能損傷,導(dǎo)致預(yù)后不良,尤其是高血壓合并糖尿病。本研究結(jié)果表明,與單純性CI、伴糖尿病CI、伴高血壓CI等3組比較,糖尿病合并高血壓組患者在梗死灶大小、性質(zhì)及數(shù)目方面顯著較高(P<0.05);而單純腦梗死組、糖尿病組和高血壓病組影像學(xué)表現(xiàn)無(wú)明顯差異(P>0.05);糖尿病合并高血壓組CSS評(píng)分與病情程度均較其他3組高(P<0.05),糖尿病組和高血壓病組CSS評(píng)分明顯高于單純腦梗死組(P<0.05)。
綜上所述,糖尿病、高血壓均可加重CI病情,尤其是兩種疾病并存時(shí),危害極大,臨床中應(yīng)加以防范。
[1]劉金玲.腦梗死患者恢復(fù)期的康復(fù)護(hù)理[J].中國(guó)療養(yǎng)醫(yī)學(xué),2010,19(8):704.
[2]饒高峰,付慶林,陳恩福,等.2型糖尿病并發(fā)腦梗死患者的危險(xiǎn)因素分析[J].中國(guó)康復(fù),2014,29(2):101-102.
[3]劉粹新,張?zhí)斐?2型糖尿病對(duì)老年高血壓腦梗死患者頸動(dòng)脈粥樣硬化影響的觀察[J].人民軍醫(yī),2011,54(11):988-989.
[4]徐元華,胡春蘭,丁凌霄.糖尿病性腦梗死患者H型高血壓發(fā)生率及其與腦卒中的相關(guān)性[J].實(shí)用臨床醫(yī)藥雜志,2015,19(5):135-136.
[5]張東銘,張?zhí)K河.糖尿病腦梗死及非糖尿病高血壓腦梗死患者的臨床研究[J].中國(guó)實(shí)用神經(jīng)疾病雜志,2011,14(5):31-33.
[6]黃世文.血糖與腦梗死的關(guān)系[J].中國(guó)療養(yǎng)醫(yī)學(xué),2011,20(8):741.
[7]李美琳.高血壓與非高血壓性腦梗死患者的臨床研究[J].河北醫(yī)科大學(xué)學(xué)報(bào),2012,33(12):1369-1371.
[8]陳洪漢,黎紅華,林瑯,等.高血壓、糖尿病和高脂血癥對(duì)腦梗死患者血管內(nèi)皮功能損傷的相關(guān)研究[J].腦與神經(jīng)疾病雜志,2013,21(3):196-198.
2016-03-03)
1005-619X(2016)08-0865-02
10.13517/j.cnki.ccm.2016.08.037
330800高安市人民醫(yī)院神經(jīng)內(nèi)科(左全庭);330800高安市人民醫(yī)院消化內(nèi)科(廖勤貴)

