腦干腫瘤手術(shù)圍麻醉期不良事件相關(guān)因素分析*
聶 穎, 唐 靖*, 張 建, 林 濤
(1.南方醫(yī)科大學附屬南方醫(yī)院 麻醉科, 廣東 廣州 510515; 2.廣東三九腦科醫(yī)院 神經(jīng)外科, 廣東 廣州 510510)
?
腦干腫瘤手術(shù)圍麻醉期不良事件相關(guān)因素分析*
聶穎1, 唐靖1*, 張建2, 林濤2
(1.南方醫(yī)科大學附屬南方醫(yī)院 麻醉科, 廣東 廣州510515; 2.廣東三九腦科醫(yī)院 神經(jīng)外科, 廣東 廣州510510)
[摘要]目的: 探討腦干腫瘤手術(shù)圍麻醉期主要不良事件的相關(guān)影響因素。方法: 收集107例腦干腫瘤手術(shù)治療患者的性別、年齡、術(shù)前麻醉醫(yī)師協(xié)會(ASA)分級、病變部位及性質(zhì)、術(shù)前是否合并腦積水或肺炎、手術(shù)及麻醉時間、麻醉方式等資料,觀察圍麻醉期患者心率失常、血壓波動、延遲拔管、咳嗽多痰以及術(shù)中神經(jīng)電生理監(jiān)測(IONM)失敗等不良事件發(fā)生情況,采用Logistic回歸分析對不良事件發(fā)生的相關(guān)因素進行分析。結(jié)果: 術(shù)前ASA分級、病變性質(zhì)以及術(shù)前合并腦積水是出現(xiàn)循環(huán)系統(tǒng)不良事件的危險因素,95%CI分別為1.801~12.350、1.496~7.300及1.009~3.583;術(shù)前ASA分級、病變部位以及術(shù)前合并肺炎是出現(xiàn)呼吸系統(tǒng)不良事件的危險因素,95% CI分別為1.123~21.825、19.384~370.350及3.036~43.094;全憑靜脈麻醉(TIVA)是出現(xiàn)IONM失敗的保護因素,95%CI為2.939~21.776。結(jié)論: 術(shù)前ASA分級、病變部位和性質(zhì)、以及術(shù)前是否合并腦積水或肺炎是出現(xiàn)圍麻醉期主要不良事件的危險因素,TIVA是出現(xiàn)IONM失敗的保護因素。
[關(guān)鍵詞]腦干腫瘤; 外科手術(shù); 麻醉; 危險因素; Logistic回歸分析
隨著現(xiàn)代影像技術(shù)、顯微神經(jīng)外科及術(shù)中神經(jīng)電生理監(jiān)測技術(shù)的發(fā)展,手術(shù)治療腦干腫瘤取得了良好的治療效果[1-2]。由于腦干腫瘤患者在術(shù)前即存在不同程度的呼吸、循環(huán)等相關(guān)系統(tǒng)的合并癥,術(shù)中操作甚至體位的變動都有可能引起致命的心率及血壓的劇烈波動[3-5],因此腦干腫瘤手術(shù)圍麻醉期不良事件發(fā)生率較高,而且術(shù)中神經(jīng)電生理監(jiān)測(intraoperative neurophysiological monitoring,IONM)結(jié)果極易受到麻醉藥物的影響[6-7]。如何在保證監(jiān)測效果的同時保證麻醉質(zhì)量,提高手術(shù)成功率,是麻醉醫(yī)師需要解決的問題。關(guān)于腦干腫瘤手術(shù)圍麻醉期不良事件相關(guān)因素的分析國內(nèi)外報道較少.本研究就腦干腫瘤手術(shù)圍麻醉期不良事件的影響因素進行統(tǒng)計分析,旨在為此類手術(shù)的麻醉管理提供參考。
1資料與方法
1.1一般資料
收集2011年1月~2015年6月神經(jīng)外科手術(shù)治療的腦干腫瘤患者107例,其中腦干膠質(zhì)瘤46例,腦干海綿狀血管瘤58例,腦干血管母細胞瘤3例,所有患者均經(jīng)病史、顱腦CT或MRI以及組織病理聯(lián)合確診。
1.2麻醉方法
所有患者入手術(shù)室后常規(guī)監(jiān)測心電圖、心率、血氧飽和度、中心靜脈壓、直接動脈壓(MAP)、腦電雙頻指數(shù)(BIS)和體溫,全身麻醉的方式有全憑靜脈麻醉(total intravenous anesthesia,TIVA)和靜吸復合全麻(combined intravenous and inhalation anesthesia,CIIA)兩種。TIVA維持方案為聯(lián)合使用異丙酚和瑞芬太尼,并輔助右旋美托咪定靜脈持續(xù)輸注;CIIA維持方案為聯(lián)合使用七氟烷和瑞芬太尼,并輔助右旋美托咪定靜脈持續(xù)輸注。兩種全麻方式在維持期間均不使用任何肌松劑,并根據(jù)BIS值以及血流動力學指標調(diào)整七氟烷吸入濃度以及異丙酚和瑞芬太尼的有效濃度將BIS值維持在40~60,同時控制MAP和心率的變化在20 ℅基礎(chǔ)值(術(shù)前訪視時在病房所測值),必要時給予麻黃堿、阿托品、間羥胺和烏拉地爾等血管活性藥物進行調(diào)控。手術(shù)開始后根據(jù)術(shù)中出血量和血常規(guī)監(jiān)測結(jié)果適當補充濃縮紅細胞,維持紅細胞壓積(HCT)>30%,Hb>10 g/L;保持手術(shù)室溫度在24~26 ℃,手術(shù)麻醉期間全程監(jiān)測體溫,必要時使用加溫輸血器維持鼻咽溫度在36~37 ℃。
1.3監(jiān)測指標
根據(jù)患者病史和影像學診斷,對所有患者的研究因素進行明確定義和記錄,內(nèi)容包括性別、年齡(≤14歲,>14歲)、術(shù)前麻醉醫(yī)師協(xié)會(ASA)分級(Ⅰ~Ⅱ,Ⅲ~Ⅳ)、病變部位(中腦,腦橋,延髓)、病變性質(zhì)(出血性病變包括海綿狀血管瘤、血管母細胞瘤,非出血性病變包括膠質(zhì)瘤)、是否存在合并癥(腦積水、肺炎)、手術(shù)時間、麻醉方式和時間,記錄圍麻醉期主要不良事件以及IONM失敗。
1.4統(tǒng)計學分析
采用SPSS 18.0軟件對數(shù)據(jù)進行統(tǒng)計分析,不良事件的發(fā)生頻率用95%可信區(qū)間(confidence interval,CI)表示。單因素分析采用χ2檢驗,P<0.05為差異有統(tǒng)計學意義。多因素分析采用Logistic回歸分析,用相對危險性(odds ratio, OR)值和 95%CI評價相關(guān)因素與不良事件的相關(guān)性。
2結(jié)果
2.1不良事件發(fā)生率
107例患者中,84例出現(xiàn)循環(huán)系統(tǒng)不良事件,32例出現(xiàn)呼吸系統(tǒng)不良事件,24例IONM失敗,見表1。
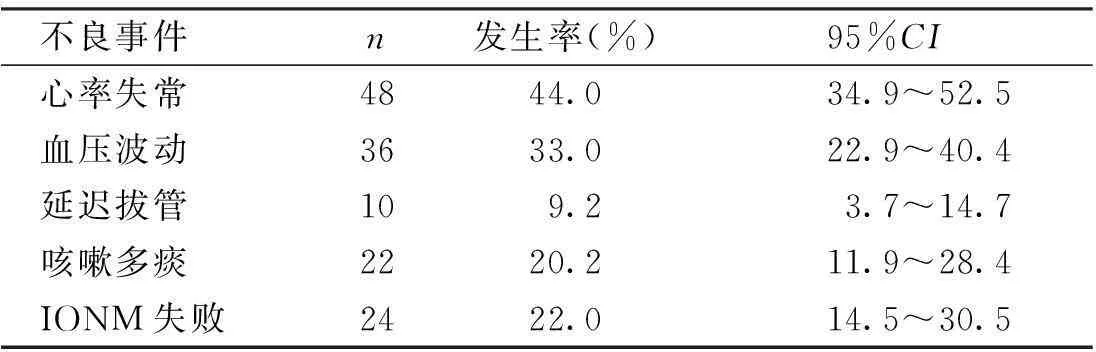
表1 圍麻醉期不良事件類型及其發(fā)生率
2.2不良事件影響的單因素分析
本組病例平均年齡29.43歲,≤14歲40例,>14歲67例;男性62例,女性45例;平均手術(shù)時間162.71 min,平均麻醉時間293.17 min。單因素統(tǒng)計分析結(jié)果顯示,以上4組數(shù)據(jù)比較差異無統(tǒng)計學意義(P>0.05)。術(shù)前ASA分級、病變部位、病變性質(zhì)以及是否合并腦積水,對循環(huán)系統(tǒng)不良事件發(fā)生率比較,差異有統(tǒng)計學意義(P<0.05)。術(shù)前ASA分級、病變部位以及是否合并肺炎,對呼吸系統(tǒng)不良事件發(fā)生率比較,差異有統(tǒng)計學意義(P<0.05)。麻醉方式對IONM失敗率的比較,差異有統(tǒng)計學意義(P<0.05)。見表2。

表2 圍麻醉期主要不良事件相關(guān)影響因素的單因素分析
2.3不良事件的多因素分析
分析發(fā)現(xiàn),術(shù)前ASA為Ⅲ~Ⅳ級、病變性質(zhì)為出血性病變、術(shù)前合并腦積水是出現(xiàn)循環(huán)系統(tǒng)不良反應的危險因素(P<0.05);術(shù)前ASA為Ⅲ~Ⅳ級、病變部位波及延髓、術(shù)前合并肺炎是出現(xiàn)呼吸系統(tǒng)不良反應的危險因素(P<0.05、P<0.001)見表3。TIVA下IONM成功率高于實施CILA的病例(P<0.001),IONM失敗均出現(xiàn)在CILA的病例中。
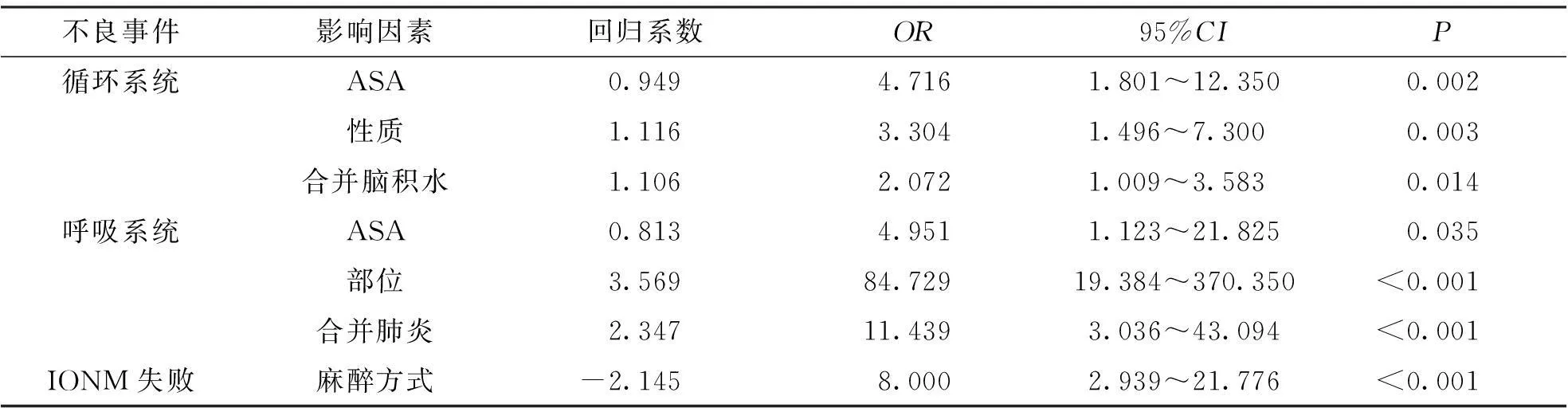
表3 圍麻醉期主要不良事件相關(guān)影響因素的多因素分析
3討論
腦干腫瘤一直被認為是手術(shù)禁區(qū),近年來,隨著手術(shù)和麻醉技術(shù)的進步,特別是IONM技術(shù)的發(fā)展,腦干手術(shù)的安全性得到了極大的提高,而手術(shù)治療也逐漸成為了腦干腫瘤的主要治療手段之一[1-2,8-9]。但是,腦干結(jié)構(gòu)復雜,神經(jīng)纖維、核團密集,是呼吸、循環(huán)及運動系統(tǒng)的中樞, 腦干手術(shù)圍麻醉期不良事件的發(fā)生率較高,主要表現(xiàn)為各種心律失常伴隨血流動力學變化的循環(huán)系統(tǒng)不良事件。本研究結(jié)果顯示,術(shù)前ASA分級、病變性質(zhì)和術(shù)前合并腦積水是術(shù)中出現(xiàn)心律失常及血壓波動的危險因素。術(shù)前ASA分級越高,術(shù)中發(fā)生不良事件的幾率越大;術(shù)前合并腦積水或存在明顯顱高壓的患者更容易發(fā)生心率失常,而且經(jīng)常發(fā)生在翻動病人擺放手術(shù)體位時、打開顱骨或剪開硬膜時、以及切開腦干或牽拉腦干的瞬間。由此本研究認為,除了手術(shù)操作本身容易引起因直接刺激腦干所導致的循環(huán)功能紊亂以外,其它相關(guān)疾病因素如合并腦積水,也可以通過引起顱內(nèi)壓力變化造成腦干的擺動或移位,從而引發(fā)腦干循環(huán)功能紊亂繼而出現(xiàn)不良事件。腦干出血性病變?nèi)绾>d狀血管瘤、血管母細胞瘤等疾病發(fā)生過程中,出血形成的血腫在腦干組織中迅速膨脹增大,擠壓、撕裂、分離和破壞腦干重要結(jié)構(gòu)組織,其分解代謝產(chǎn)物對腦干神經(jīng)組織產(chǎn)生進一步損傷,導致急性腦干組織水腫,因此就腦干疾病性質(zhì)而言,出血性腦干病變手術(shù)圍麻醉期更容易出現(xiàn)循環(huán)系統(tǒng)不良事件。另外,需要特別注意的是,腦干發(fā)出的一些顱神經(jīng)也有調(diào)節(jié)循環(huán)功能的作用,在直接或間接牽拉這些神經(jīng)時也會出現(xiàn)相應的心率及血壓的變化,其中最為常見的是三叉神經(jīng)-心臟反射[3-5],主要表現(xiàn)為竇性心動過緩伴血壓下降,嚴重時甚至可能出現(xiàn)竇性停博。國內(nèi)外均有報道[10-13]。
腦干手術(shù)圍麻醉期不良事件的另一個主要表現(xiàn)是呼吸系統(tǒng)癥狀與體征,本研究結(jié)果顯示,術(shù)前ASA分級、病變部位和術(shù)前合并肺炎是圍麻醉期出現(xiàn)呼吸恢復延遲、咳嗽多痰等呼吸系統(tǒng)不良事件的相關(guān)危險因素。由于腦干延髓手術(shù)的特殊性,以往有學者主張腦干手術(shù)中保留自主呼吸,并根據(jù)頻率與潮氣量的變化判斷是否損傷腦干[14]。但是術(shù)中保留自主呼吸可能造成許多不利的影響甚至意外[15-16]。隨著IONM技術(shù)的不斷完善,手術(shù)操作是否引起腦干損傷的判斷已經(jīng)完全可以借助電生理監(jiān)測進行預判與提醒[17]。因此,結(jié)合以往的研究結(jié)果,本研究認為,腦干病變手術(shù)還是應選擇控制呼吸,特別是對于手術(shù)范圍波及延髓的患者更應采用經(jīng)鼻氣管插管的方式,既方便術(shù)后帶管的相關(guān)管理又提高患者的耐受程度,而本研究結(jié)果也表明了上述方式可以取得較滿意的結(jié)果。IONM能夠?qū)κ中g(shù)可能造成的神經(jīng)損傷進行預測并通過即時監(jiān)測功能及時提醒術(shù)者避免發(fā)生不可逆的神經(jīng)功能損傷,是保證腦干手術(shù)安全并成功實施的不可缺少的關(guān)鍵輔助技術(shù)[18-19]。因此,在腦干手術(shù)的麻醉管理策略中,保證麻醉質(zhì)量與保證電生理監(jiān)測質(zhì)量同樣重要。然而,IONM受多種因素影響,其中麻醉藥物是最主要的影響因素,所以麻醉醫(yī)生在選擇麻醉方式、麻醉藥物及藥物用量上必須充分考慮其可能對術(shù)中電生理監(jiān)測結(jié)果的影響。在本研究結(jié)果中顯示,實施TIVA的監(jiān)測成功率顯著高于CIIA,監(jiān)測結(jié)果不理想甚至監(jiān)測失敗的情況均出現(xiàn)在實施CIIA的病例中。TIVA和CIIA是神經(jīng)外科手術(shù)麻醉常用的兩種全麻方式,但是對于已經(jīng)存在神經(jīng)損傷的腦干腫瘤患者,吸入麻醉藥物對監(jiān)測波形——尤其是體感誘發(fā)電位波形的抑制作用十分明顯,即使極少量的吸入麻醉藥也會導致監(jiān)測的失敗。近年臨床試驗總結(jié)認為,在BIS監(jiān)測下輔以右美托嘧啶的TIVA是配合腦干手術(shù)實施IONM較為理想的麻醉方式,即可以保證理想麻醉深度和質(zhì)量,又可以保證IONM的成功實施[20]。因此對于需要進行IONM的腦干手術(shù),本研究認為采用TIVA的麻醉方式顯然更為理想。
綜上,本研究總結(jié)腦干腫瘤手術(shù)圍麻醉期的管理策略是:全面掌握術(shù)前狀況(ASA分級、病變部位及性質(zhì)、合并癥);充分了解手術(shù)步驟,做到提前預判;密切留意手術(shù)進程,做到及時發(fā)現(xiàn);正確判斷誘發(fā)因素,做到恰當處理;最后既要保證麻醉質(zhì)量,又要保證監(jiān)測效果是腦干手術(shù)麻醉管理的終極目標。
4參考文獻
[1] 毛穎,蔡加君,姚瑜. 腦干膠質(zhì)瘤的現(xiàn)狀及展望[J]. 中華神經(jīng)外科疾病研究雜志, 2015(2):97-100.
[2] 李防曄,陳曉雷,許百男. 腦干海綿狀血管瘤的手術(shù)治療進展[J]. 中國神經(jīng)精神疾病雜志, 2013(4):254-256.
[3] Schaller B,Probst R,Strebel S,et al. Trigeminocardiac reflex during surgery in the cerebellopontine angle[J]. J Neurosurg, 1999(2):215-220.
[4] Koerbel A,Gharabaghi A,Samii A,et al. Trigeminocardiac reflex during skull base surgery: mechanism and management[J]. Acta Neurochir, 2005(7):727-733.
[5] Gharabaghi A,Acioly de Sousa MA,Tatagiba M. Detection and prevention of the trigeminocardiac reflex during cerebellopontine angle surgery[J]. Acta Neurochir, 2006(11):1223.
[6] 曹合利,田恒力,胡錦,等. 神經(jīng)外科麻醉對體感誘發(fā)電位的影響[J]. 中國微侵襲神經(jīng)外科雜志, 2007(10):445-447.
[7] 劉海洋,韓如泉. 麻醉藥物對神經(jīng)外科術(shù)中誘發(fā)電位的影響[J]. 醫(yī)學綜述, 2010(11):1730-1733.
[8] Sinha S,Kale SS,Chandra SP,et al. Brainstem gliomas: Surgical indications and technical considerations in a series of 58 cases[J]. Br J Neurosurg, 2014(2):220-225.
[9] Sun T,Wan WQ,Wu Z,et al. Clinical outcomes and natural history of pediatric brainstem tumors: with 33 cases follow-ups[J]. Neurosurg Rev, 2013(36):311-320.
[10]唐自躍,蔣華,何思偉. 小兒腦干腫瘤切除術(shù)1例的麻醉處理[J]. 四川醫(yī)學, 2007(7):811.
[11]Webb MD,Unkel JH. Anesthetic management of the trigeminocardiac reflex during mesiodens removal-A case report[J]. Anesth Prog, 2007(54):7-8.
[12]Stavrinou P,Foroglou N,Patsalas I,et al. Trigeminocardiac reflex and ipsilateral mydriasis during stereotactic brain tumor biopsy:an insight into the anatomical and physiological pathways involved[J]. Acta Neurochir, 2010(152):727-728.
[13]Toma S,Christo T,Lili L,et al. Central trigeminocardiac reflex in pediatric neurosurgery: a case report and review of the literature[J]. Journal of Medical Case Reports, 2012(6):372.
[14]郭永正,翁院峰. 腦干腫瘤顯微手術(shù)25例麻醉處理體會[J].福建醫(yī)科大學學報, 1997(4):447-448.
[15]張淑珍,周曉麗,王恩真,等. 腦干手術(shù)全靜脈麻醉中保留自主呼吸應激反應的變化[J]. 中華麻醉學雜志, 1999(3):140-142.
[16]陳建華,王冬青. 138例腦干及臨近區(qū)域手術(shù)中的麻醉方法分析[J]. 齊齊哈爾醫(yī)學院院報, 2002(11):1254.
[17]聶穎,李韌韌. 經(jīng)口與經(jīng)鼻氣管插管對圍腦干腫瘤術(shù)后帶管患者的影響[J]. 醫(yī)學信息, 2013(5):255-256.
[18]任天劍. 顱神經(jīng)運動核的定位及持續(xù)肌電圖監(jiān)測在腦干手術(shù)中的應用[J]. 中華神經(jīng)外科雜志, 2005(1):60-62.
[19]邵錦根,喬慧,劉淑玲. 腦干聽覺和體感誘發(fā)電位在腦干腫瘤手術(shù)監(jiān)護中的聯(lián)合應用[J].浙江醫(yī)學, 2006(1):72-73.
[20]聶穎,張建,陽湘安,等. 全憑靜脈麻醉對腦干腫瘤手術(shù)中神經(jīng)電生理監(jiān)測的影響[J]. 廣東醫(yī)學, 2014(14):2256-2259.
(2016-01-03收稿,2016-03-25修回)
中文編輯: 戚璐; 英文編輯: 劉華
Analysis of Relevant Factors for Anesthesia Adverse Events during Surgery of Brainstem Tumor
NIE Ying1, TANG Jing1, ZHANG Jian2, LIN Tao2
(1.DepartmentofAnesthesiology,AffiliatedSouthHospitalofSouthernMedicalUniversity,Guangzhou510515,Guangdong,China; 2.DepartmentofNeurosurgery,Guangdong999BrainHospital,Guangzhou510510,Guangdong,China)
[Abstract]Objective: To explore the risk factors involved in anesthesia adverse events during surgery of brainstem tumor by Logistic regression. Methods: The clinical data involved in 107 surgical cases of brainstem tumors surgery were collected, including gender, age, preoperative American Society of Anesthesiologists(ASA), the site and category of lesion, hydrocephalus, pneumonia, duration of operation and anesthesia, anesthetic method. The main anesthesia adverse events such as arrhythmia, hemodynamic changes, delayed extubation, cough and phlegmy, failure in intraoperative neurophysiological monitoring (IONM) were observed in perioperative period. These anesthesia adverse events related risk factors were analyzed by Logistic regression analysis. Results: Preoperative ASA, the category of lesion and preoperative complicated hydrocephalus were risk factors for adverse events of circulatory system, and 95% confidence interval(CI) were 1.801~12.350, 1.496~7.300, 1.009~3.583, respectively. Preoperative ASA, the site of lesion and preoperative complicated pneumonia were risk factors for adverse events in respiratory system, and 95% CI were 1.123~21.825, 19.384~370.350, 3.036~43.094, respectively. Total intravenous anesthesia(TIVA) was a protective factor for INOM failure, and 95%CI was 2.939~21.776. Conclusion: Risk factors for anesthesia adverse events are preoperative ASA, the site and category of lesion, and preoperative complicated hydrocephalus or pneumonia. TIVA is a protective factor for IONM failure.
[Key words]brainstem neoplasm; surgery; anesthesia; risk factors; Logistic regression analysis
*通信作者E-mail:tanglitangjing@126.com
[中圖分類號]R614; R651.1
[文獻標識碼]A
[文章編號]1000-2707(2016)05-0606-04
DOI:10.19367/j.cnki.1000-2707.2016.05.030
網(wǎng)絡(luò)出版時間:2016-05-13網(wǎng)絡(luò)出版地址:http://www.cnki.net/kcms/detail/52.5012.R.20160513.2028.014.html

