非肺移植宿主侵襲性氣管支氣管曲霉病的臨床特征和預后分析
蘇珊珊,周穎,歐陽金生,何海棟,林鵬程,吳慶,李玉蘋(溫州醫科大學附屬第一醫院,浙江 溫州 3505,.呼吸與危重癥醫學科;.醫學檢驗中心)
?
非肺移植宿主侵襲性氣管支氣管曲霉病的臨床特征和預后分析
蘇珊珊1,周穎1,歐陽金生1,何海棟1,林鵬程1,吳慶2,李玉蘋1
(溫州醫科大學附屬第一醫院,浙江 溫州 325015,1.呼吸與危重癥醫學科;2.醫學檢驗中心)
[摘 要]目的:探討非肺移植宿主侵襲性氣管支氣管曲霉病(ITBA)的臨床特征和預后。方法:回顧性分析自2002年3月至2015年6月間收住溫州醫科大學附屬第一醫院呼吸與危重癥醫學科,確診為ITBA的19例非肺移植宿主的病例資料,排除氣道寄生型的曲霉病和變應性支氣管肺曲霉病(ABPA),記錄患者的臨床資料、基礎疾病、實驗室指標、支氣管鏡表現和影像學資料及預后。結果:慢性呼吸道疾病(CRD)、糖尿病和惡性腫瘤為主要基礎疾病,未發現基礎疾病6例,占33%。CRD、糖尿病和免疫功能正常宿主ITBA初始均表現為孤立性曲霉性氣管支氣管炎,隨病情進展可侵襲肺實質,發生侵襲性肺曲霉病(IPA);支氣管鏡多表現為偽膜型,病情進展后表現為潰瘍型,病死率為52.6%(10/19),一旦氣管插管呼吸機支持,病死率達100%。惡性腫瘤以血液惡性腫瘤、肺癌為主要基礎疾病,血液惡性腫瘤的ITBA常繼發于IPA,支氣管鏡表現為局灶性,以偽膜混合潰瘍壞死為主,2例患者死于曲霉相關的大出血。無基礎疾病宿主發生ITBA預后明顯好于有基礎疾病患者。結論:非肺移植宿主ITBA以CRD、糖尿病和惡性腫瘤為常見的基礎疾病,也見于無基礎疾病宿主。初始以孤立性ITBA為主,支氣管鏡表現以近段氣道、偽膜型為主;血液惡性腫瘤ITBA常繼發于IPA,病變局灶,表現為偽膜混合潰瘍型。有基礎疾病宿主預后差。
[關鍵詞]侵襲性氣管支氣管曲霉病;偽膜型氣管支氣管炎;潰瘍型氣管支氣管炎
曲霉菌可侵襲上下氣道和肺實質。侵襲性氣管支氣管曲霉病(invasive tracheobronchial aspergillosis,ITBA)占侵襲性肺曲霉病(invasive pulmonary aspergillosis,IPA)的14%~34%[1]。ITBA指曲霉菌絲侵襲氣道黏膜,可表現為孤立性氣管支氣管病變;或繼發于IPA,而氣管支氣管為主要病變部位[2]。ITBA多見于肺移植和血液惡性腫瘤宿主,近來也有越來越多報道ITBA發生于其他宿主,如肺癌、慢性呼吸道疾病(chronic respiratory diseases,CRD)、糖尿病和結締組織疾病服用激素等宿主,也有報道見于免疫功能完全正常宿主[3]。對非肺移植宿主發生ITBA的臨床特征和預后目前尚不清楚,現對我院確診的19例ITBA的病例報告如下。
1 對象和方法
1.1研究對象 選取2002年3月至2015年6月期間收住我院呼吸與危重癥醫學科,排除氣道寄生型曲霉病和變應性支氣管肺曲霉病(allergic bronchopulmonary aspergillosis,ABPA),經微生物學培養和組織病理學確診為ITBA的非肺移植宿主19例,其中男9例,女10例,年齡29~80歲,平均(55.5± 12.2)歲。
1.2ITBA的診斷標準[1]典型的氣道損害的支氣管鏡表現,包括黏膜紅腫、紅斑、潰瘍、偽膜形成伴或不伴黑痂,伴或不伴肺實質浸潤的表現。支氣管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)或支氣管黏膜活檢組織培養有曲霉菌生長。
1.3ITBA的分類 分成3種[4]:①曲霉性氣管支氣管炎:支氣管鏡可見氣管支氣管黏膜充血、水腫,黏液增多,但黏膜活檢未見曲霉菌絲侵犯;②偽膜型氣管支氣管炎:氣管支氣管病變廣泛,可見黏液、氣道黏膜上大量偽膜,嚴重者導致氣道阻塞;③潰瘍型氣管支氣管炎:表現為黏膜潰瘍,斑片狀或彌漫性潰瘍,易出血。
1.4研究方法 回顧性分析19例ITBA患者的臨床資料、實驗室數據和初始、進展后的影像學表現、支氣管鏡檢查結果以及預后情況。
2 結果
2.1臨床資料 19例患者中,存活9例,死亡10例,病死率為52.6%。慢性阻塞性肺疾病(chronic obst-ructive pulmonary disease,COPD)、重癥哮喘和糖尿病、惡性腫瘤為主要基礎疾病,但6例患者入院后經仔細檢查未發現明確的基礎疾病。其中血液腫瘤(白血病、惡性淋巴瘤)2例,腎癌支氣管腔內轉移放療后1例,乳腺癌術后1例。最常見的臨床癥狀為發熱、咳嗽、咳痰、呼吸困難和喘息。見表1。
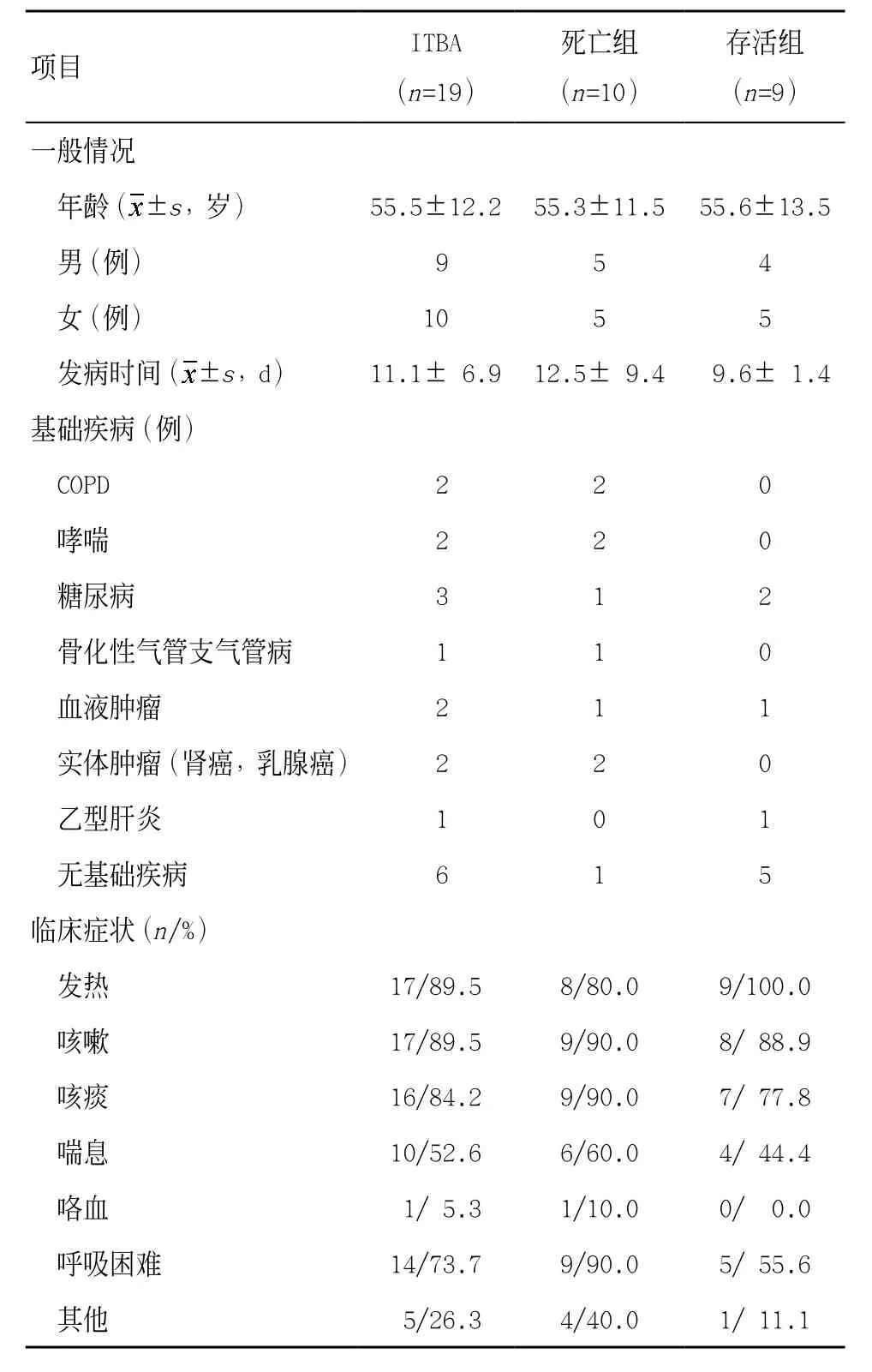
表1 臨床資料
2.2實驗室資料 血常規提示白細胞升高,以中性粒細胞為主,嗜酸性粒細胞降低。乳酸脫氫酶、免疫球蛋白E升高,氧合指數降低,C反應蛋白(C reactive protein,CRP)明顯升高。19例患者中行降鈣素原檢查16例,其中5例陽性;血G試驗3例,全部陽性,血GM試驗12例,9例陽性;BALF GM試驗6例,全部陽性。見表2。
2.3病原學資料 通過痰培養、BALF培養及氣管鏡毛刷獲取病原學資料,5.26%同時培養到細菌。見表3。

表2 實驗室資料
2.4影像學特征 19例患者中,3例初始影像僅表現為肺氣腫,其余為非特異性的支氣管周圍滲出影、小葉中心型結節影及磨玻璃影等氣道受侵征象。隨著病情進展,13例出現沿著氣道分布的實變、小結節和空洞。2例血液惡性腫瘤患者入院時胸部影像正常,化療后出現粒細胞缺乏,復查胸部影像學出現肺葉的實變。腎癌肺轉移患者初始表現為右肺中葉腫塊。
2.5支氣管鏡表現 16例非肺移植和非腫瘤患者的ITBA支氣管鏡檢查,初始均表現為孤立性偽膜型氣管支氣管炎(見圖1a-b),以近段氣道累及為主,隨病情的發展,可進展為潰瘍型氣管支氣管炎(見圖1c-d),影像學表現為沿著氣道的小結節和小空洞。血液腫瘤合并的ITBA,2例均繼發于IPA,表現為病變部位局灶的偽膜型氣道病變(見圖2a-b),可進展為潰瘍型(見圖2c-d)。另1例腎癌中葉肺轉移病變的患者ITBA局限于右側中葉支氣管腔內。
2.6病理特征 本組13例患者支氣管黏膜活檢組織,HE染色可見菌絲,符合氣道曲霉菌感染表現。其余6例為黏膜壞死、炎癥改變,壞死組織培養見曲霉生長。
2.7治療及預后 19例患者均接受抗真菌治療,聯合治療5例,伏立康唑聯合卡泊芬凈針治療4例。單藥治療14例,其中兩性霉素B脂質體1例,脫氧兩性霉素B針4例,伏立康唑針9例。死亡10例。

表3 病原學資料(n/%)
3 討論
文獻報道ITBA常發生于肺移植術后第1年,平均為移植后2.7個月,發生率高達37%,以手術氣道吻合口病變為主,病灶局限,支氣管鏡下表現為偽膜形成、潰瘍、吻合口狹窄和黑色的焦痂[2]。ITBA也見于血液腫瘤化療后粒細胞缺乏和接受異體造血干細胞移植等重度免疫損害宿主。但對血液腫瘤粒細胞缺乏宿主,IPA是其主要的感染表現,ITBA僅占10%左右,可單獨或合并IPA[5]。患者常伴氣道癥狀,支氣管鏡表現以嚴重的偽膜型和潰瘍型為主。近來文獻報道,ITBA也可發生于非粒細胞缺乏的輕度免疫抑制患者及部分免疫功能正常宿主[6-7],如實體器官移植和COPD宿主,但對非移植和非血液腫瘤宿主發生ITBA的臨床特征和預后文獻報道不一。
國內Wu等[8]報道19例孤立性ITBA,基礎疾病以惡性腫瘤為主,占73.7%(14例),其中57.9%(11例)為原發性和轉移性肺癌,血液腫瘤占15.8%(3例),78.9%(15例)病變部位為氣管,部分合并雙側主支氣管和右側中間段支氣管,支氣管鏡表現為混合型和閉塞型為主,發生ITBA的主要危險因素為放療(占63.2%)、化療(占42.1%)、氣道狹窄(占36.8%)及激素使用(占26.3%),病死率為26.3%。
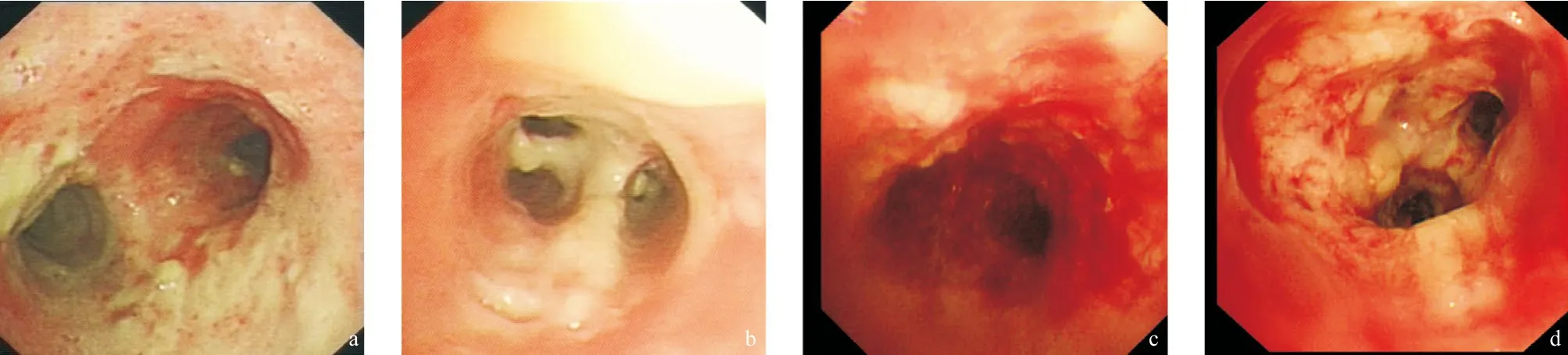
圖1 女性,62歲,乳腺癌根治術后10年,“咳嗽,喘息,發熱伴呼吸困難9 d”入院
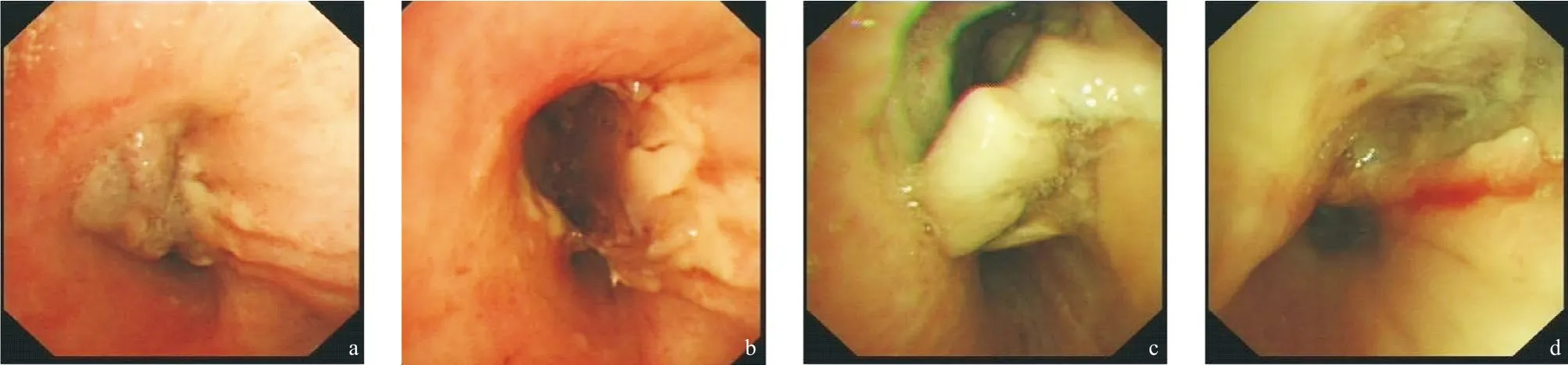
圖2 女性,56歲,確診惡性淋巴瘤2個月,再次化療后14 d,發熱,粒細胞減少
本組19例患者研究結果顯示:非移植宿主發生ITBA,6例未能發現明確的基礎疾病,其他以COPD、重癥哮喘和糖尿病、血液腫瘤為主;在非移植和非腫瘤宿主初始均表現為孤立性ITBA,支氣管鏡初始表現偽膜型氣管支氣管炎,部位以近段氣道累及多見,部分患者病情可迅速進展為潰瘍型氣管支氣管炎,黏膜廣泛壞死、脫落、出血(見圖1)。臨床上表現為氣管支氣管炎特征,以發熱、咳嗽、呼吸困難和喘息為主。所有患者的外周血白細胞計數和CRP明顯升高,不同于常見的病毒感染的氣管支氣管炎實驗室特征。而2例血液惡性腫瘤化療后,粒細胞缺乏發生ITBA均合并IPA,病程發展以肺實質病變為先,繼而出現相應的引流支氣管的曲霉感染,表現為引流氣道偽膜形成,黏膜潰瘍、壞死,最后1例發生大咯血窒息死亡(見圖2)。同樣,腎癌患者因中葉支氣管腔內轉移,中葉放療后,ITBA局限在中葉支氣管,在支氣管鏡檢查清理偽膜過程中大出血,搶救成功后患者要求自動出院,出院后1周去世。而另一例乳腺癌宿主,乳腺癌根治術后10年,隨訪過程中未見腫瘤復發。本次發生在整理2袋霉變的柑橘(50斤)后次日出現咳嗽、喘息,繼而出現發熱,呼吸困難入院,經支氣管鏡檢查后確診為孤立性ITBA。
對ITBA的支氣管鏡表現,早在1991年,Kramer 等[4]根據支氣管鏡或病理特征把ITBA分成以下3種類型:即曲霉性氣管支氣管炎、潰瘍型氣管支氣管炎和偽膜型氣管支氣管炎。3種表現可相互轉化或混合存在。其中偽膜型和潰瘍型為病變嚴重表現。而Wu等[8]根據支氣管鏡表現把ITBA分成:I型(淺表浸潤)、II型(全層浸潤)、III型(閉塞型)和IV型(混合型)。有作者認為Wu等的分類有一定的缺陷,即支氣管鏡下無法明確病變氣道是否全層受到曲霉菌絲的侵犯,因此,Kramer的分類似乎更加合理。但ITBA支氣管鏡表現為何種形式,主要取決于吸入曲霉菌孢子的數量,以及宿主免疫狀態和氣道結構間的相互關系。非肺移植和非血液腫瘤宿主發生ITBA多為吸入環境中的曲霉菌孢子,加上氣道結構異常和氣道上皮防御功能降低,因此CRD為常見的基礎疾病,而糖尿病宿主存在肺泡巨噬細胞吞噬功能下降,對曲霉菌孢子的清除功能下降,成為高危宿主之一。此外,由于肺癌的高發生率,局部的放療和呼吸介入治療的廣泛開展,對氣道上皮的損傷,肺癌發生ITBA的報道也逐漸增多。而血液惡性腫瘤宿主,由于本身的基礎疾病,及化療后粒細胞缺乏等,使得其成為IPA和ITBA的常見高危因素。但部分免疫功能完全正常宿主也可因一次性吸入大量曲霉孢子發生急性ITBA,其機制不明,是否存在局部氣道上皮清除功能異常,或局部氣道的免疫效應細胞功能異常等,需要進一步的研究[9]。
對IPA的預后研究,文獻報道較少。Park等[10]將IPA的CT表現分為血管受侵型和氣道受侵型。前者包括暈征、楔形實變影、實變中的低密度壞死灶、空氣新月征、空洞,多見于粒細胞缺乏患者;后者包括小葉間隔線樣增厚、沿小氣道分布的結節及滲出影、支氣管壁線樣影、“樹芽征”等,多見于非粒細胞缺乏宿主。本組非肺移植非血液腫瘤宿主發生ITBA,在病情進展后均出現Park報道的典型表現。但2例血液腫瘤宿主氣道侵襲均發生于病變肺葉相應的支氣管。有研究報道,影像學為氣道侵襲的,其預后比單純的血管侵襲的IPA差,病死率為無氣道侵襲的2倍[11]。其關鍵原因是沒有早期診斷和早期治療,同時ITBA因氣道侵襲,伴有氣道痙攣,引流不暢,易合并細菌感染,需要機械通氣患者明顯增多,病死率明顯升高。同樣也有文獻報道IPA的主要死亡危險因素為:播散性曲霉病、合并細菌感染和肺功能為IV級的COPD[12-13]。本組研究發現無基礎疾病者預后明顯好于有基礎疾病者,但因病例數較少,實驗室指標等,未能行統計學分析。
綜上所述,非肺移植宿主ITBA臨床上可見于無明顯免疫抑制宿主,而常見的基礎疾病以CRD、糖尿病和腫瘤為主。非肺移植和非腫瘤宿主ITBA臨床特征以發熱的氣管支氣管炎樣表現為主,實驗室炎癥指標明顯升高;支氣管鏡以孤立性偽膜型為主,可進展為潰瘍型,而血液腫瘤并發的ITBA易發生于IPA相應的引流氣道,表現為偽膜型和潰瘍型。
參考文獻:
[1]KARNAK D,AVERY R K,GILDEA T R,et al.Endobronchial fungal disease:an under-recognized entity[J].Respiration,2007,74(1):88-104.
[2]KRENKE R,GRABCZAK E M.Tracheobronchial manifestations of aspergillus infections[J].Scientific World Journal,2011,11:2310-2329.
[3]徐紅蕾,李玉蘋,葉君如,等.真菌性氣管-支氣管炎一例報告并文獻復習[J].溫州醫學院學報,2004,34(2):143-145.
[4]KRAMERMR,DENNINGDW,MARSHALLSE,et al.Ulcerative tracheobronchitis after lung transplantation.A new form of invasive aspergillosis[J].Am Rev Respir Dis,1991,144(3 Pt 1):552-556.
[5]SHARMAOP,CHWOGULE R.Many faces of pulmonary aspergillosis[J].Eur Respir J,1998,12(3):705-715.
[6]HUANGHD,LIQ,HUANG Y,et al.Pseudomembranous necrotizing tracheobronchial aspergillosis:an analysis of 16 cases[J].Chin MedJ (Engl),2012,125(7):1236-1241.
[7]LIY,YUF,PARSONSC,et al.Pseudomembranous Asper-
gillus tracheobronchitis:a potential for high mortality in low-risk patients[J].Am J Med Sci,2013,346(5):366-370.
[8]WU N,HUANG Y,LI Q,et al.Isolated invasive Aspergillus tracheobronchitis:a clinical study of 19 cases[J].Clin Microbiol Infect,2010,16(6):689-695.
[9]章雪娜,李玉蘋.侵襲性曲霉菌病的免疫學研究進展[J].國際呼吸雜志,2015,35(8):616-619.
[10]PARK S Y,LIM C,LEE S O,et al.Computed tomography findings in invasive pulmonary aspergillosis in non-neutropenic transplant recipients and neutropenic patients,and their prognostic value[J].J Infect,2011,63(6):447-456.
[11]MUNOZ P,VENA A,CERON I,et al.Invasive pulmonary aspergillosis in heart transplant recipients:two radiologic patterns with a different prognosis[J].J Heart Lung Transplant,2014,33(10):1034-1040.
[12]HE H,JIANG S,ZHANG L,et al.Aspergillus tracheobronchitis in critically ill patients with chronic obstructive pulmonary diseases[J].Mycoses,2014,57(8):473-482.
[13]KOHNO S.High mortality in invasive aspergillosis:what we need to know for determination of poor prognosis and next countermeasures[J].Clin Infect Dis,2008,47(9):1185-1187.
(本文編輯:丁敏嬌)
·讀者·作者·編者·
Clinical features and prognosis of invasive tracheobronchial aspergillosis in non-lung transplantation hosts SU Shanshan1,ZHOU Ying1,OUYANG Jinsheng1,HE Haidong1,LIN Pengcheng1,WU Qing2,LI Yuping1.1.Department of Pulmonary and Critical Care Medicine,the First Affiliated Hospital of Wenzhou Medical University,Wenzhou,325015; 2.Clinical Laboratory Center,the First Affiliated Hospital of Wenzhou Medical University,Wenzhou,325015
Abstract:Objective:To explore the clinical features and prognosis of invasive tracheobronchial aspergillosis (ITBA) in non-lung transplantation hosts.Methods:Nineteen cases of non-lung transplantation who admitted to the department of pulmonary and critical care medicine of the First Affiliated Hospital of Wenzhou Medical University from March 2002 to June 2015,for whom ITBA were confirmed by microbiologic culture and histopathology,were enrolled and all data were retrospectively analyzed.Results:Chronic respiratory diseases (CRD),diabetes mellitus and malignant tumor were the most common underlying diseases.ITBA could be diagnosed in immunocompetent host.In non-lung transplantation and non-malignant tumor hosts,at first,isolated tracheobronchitis was the most common manifestation,pseudomembranous form of ITBA was the major appearance under bronchoscopy.With the diseases progression,different features and extent of pulmonary involvement could be seen,ulcerative tracheobronchitis increased significantly,the total mortality was 52.6%,mortality increased to 100% when received mechanical ventilation.In patients with hematological malignancies,ITBA was often with IPA,under bronchoscopy,ulcerative and pseudomembranous forms of lobar bronchi were present in 2 cases,another patient of metastatic lung cancer who received radiotherapy,ITBA was also located in middle lobe and ulcerative form.Two of three patients died of massive hemoptysis.Conclusion:CRD,diabetes mellitus and malignant tumor are the most common underlying diseases of ITBA in non-lung transplantation hosts,it can also occur in immunocompetent host.Isolated tracheobronchitis and pseudomembranous form are the initial manifestations; In patients with hematological malignancies,ITBA is often with IPA,ulcerative and pseudomembranousbook=80,ebook=6forms of drainage bronchi were present.ITBA with underlying diseases have poor prognosis.
Key words:invasive tracheobronchial aspergillosis; pseudomembranous tracheobronchitis; ulcerative tracheobronchitis
通信作者:李玉蘋,主任醫師,教授,碩士生導師,Email:wzliyp@163.com。
作者簡介:蘇珊珊(1991-),女,浙江溫州人,碩士生。
基金項目:浙江省科技廳課題(2013C33172);溫州市科技計劃項目(Y20120232)。
收稿日期:2015-09-14
[中圖分類號]R519.8
[文獻標志碼]A
DOI:10.3969/j.issn.2095-9400.2016.02.001

