第二產程中選擇側位對產婦分娩效果與舒適度的影響
王淑琴
(澄邁縣人民醫院婦產科,海南 澄邁 571900)
第二產程中選擇側位對產婦分娩效果與舒適度的影響
王淑琴
(澄邁縣人民醫院婦產科,海南 澄邁 571900)
目的 觀察產婦在第二產程中選擇側位對分娩效果與舒適度的影響。方法選取我院婦產科2015年5月20日至11月20日期間在我院分娩的100例產婦為研究對象,按隨機數表法將其分為觀察組和對照組,每組50例,其中觀察組患者采用側位分娩,對照組采用正常體位分娩,觀察兩組產婦會陰裂傷、產后出血以及新生兒評分情況。結果兩組產婦分娩過程中均出現不同程度的會陰裂傷,其中觀察組產婦的會陰裂狀況相對較輕,無Ⅲ度會陰裂傷出現,對照組產婦中Ⅲ度會陰裂傷3例,兩組比較差異有統計學意義(P<0.05);觀察組產婦產后2 h平均出血量為(259.23±70.41)mL,24 h平均出血量為(101.23±71.53)mL,均明顯低于對照組的(373.62±60.49)mL和(168.35±60.41)mL,差異均有統計學意義(P<0.05);兩組新生兒的Apgar評分比較差異均無統計學意義(P>0.05)。結論第二產程中應用側位分娩能夠提高產婦分娩效果,降低產后出血風險,且會陰裂傷程度較輕,有助于產婦快速康復,值得臨床推廣應用。
產婦;第二產程;側位分娩;分娩效果
第二產程為胎兒娩出期,是產婦正常分娩關鍵時期,第二產程宮縮強度大大增加,存在嚴重疼痛感,疼痛很有可能延長第二產程時間,引起新生兒窒息,縮短第二產程對保障母嬰安全有重要現實意義[1]。有研究指出第二產程采用側位分娩能夠縮短第二產程時間,提高自然分娩率[2-4]。為進一步觀察產婦在第二產程中采用側位分娩的分娩效果,筆者以我院產科的分娩產婦為研究對象,現將結果報道如下:
1 資料與方法
1.1 一般資料 選取我院婦產科2015年5月20日~11月20日期間接收的100例足月產婦為研究對象。納入標準[5]:①所有產婦均對本研究知情并自愿參與研究;②產婦年齡20~40歲;③無產前抑郁、妊娠并發癥及遺傳性疾病的產婦,ASAⅠ~Ⅱ級;④排除具有神經肌肉病變的產婦。⑤均為單胎產婦,無明顯陰道試產禁忌證。按隨機數表法將其分為觀察組和對照組,每組50例,其中觀察組產婦年齡21~36歲,平均(27.0±4.5)歲;妊娠33~42周,平均(37.8±6.0)周;體質量65~82 kg,平均(65.9±10.9)kg;孕次1~3次。對照組產婦年齡20~35歲,平均(26.2±5.8)歲;妊娠34~44周,平均(37.5±5.9)周;體質量61~85 kg,平均(65.4±9.8)kg;孕次1~4次。兩組產婦的一般資料比較差異均無統計學意義(P>0.05),具有可比性。
1.2 方法 兩組產婦均給予營養支持和心理護理,進入第二產程后,對照組產婦采用常規仰臥位截石位分娩,行正常體位分娩過程。觀察組產婦采取左側臥位分娩,當宮口開全,胎頭拔露時,囑產婦取左側臥位,雙手抱著右腿,向腹部方向用力,盡可能露出外陰部。一助產士站在產婦左側,指導產婦在宮縮時盡量哈氣,利用腹壓將胎兒緩緩娩出,另一助產士在接生時只需用手托住胎兒的頭讓其緩緩娩出,無需保護會陰,當胎兒娩出后待臍帶搏動停止后方可斷臍。兩組產婦均進行相同的護理,補充營養和水分,正確應用腹壓,嚴密監控產婦胎心變化,并積極開展心理干預。
1.3 觀察指標 比較兩組產婦產后出血量及會陰裂傷程度,并評價新生兒娩出1 min及5 min的Apgar評分。
1.4 會陰裂傷評判標準[6]會陰外形完好為無損傷,產婦撕裂傷發生在陰唇系帶為Ⅰ度,撕裂傷涉及產婦皮膚為Ⅱ度,撕裂傷牽扯會陰體、肛門括約肌為Ⅲ度。
1.5 統計學方法 應用SSPS20.0統計學軟件進行數據分析,計量資料以均數±標準差(±s)表示,組間比較采用兩獨立樣本t檢驗,計數資料比較采用χ2檢驗,以P<0.05表示差異有統計學意義。
2 結 果
2.1 兩組新生兒的Apgar評分比較 觀察組產婦的新生兒娩出1 min及5 min的Apgar評分分別與對照組比較,差異均無統計學意義(P>0.05),見表1。
表1 兩組新生兒1 min和5 min Apgar評分比較(±s,分)
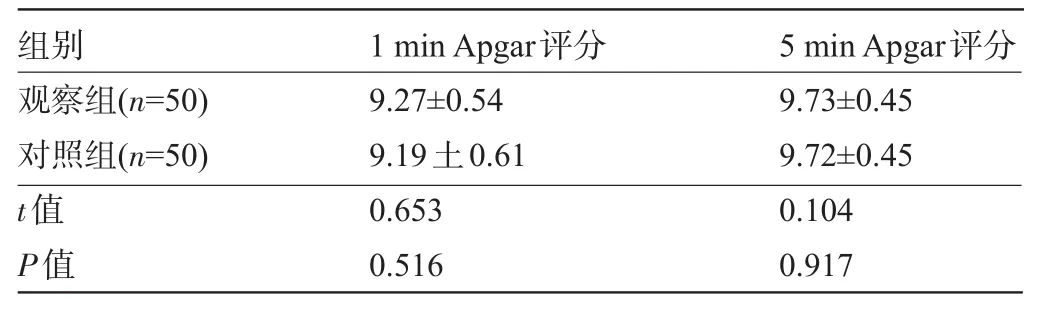
表1 兩組新生兒1 min和5 min Apgar評分比較(±s,分)
組別1 minApgar評分5 minApgar評分觀察組(n=50)對照組(n=50) t值P值9.27±0.54 9.19土0.61 0.653 0.516 9.73±0.45 9.72±0.45 0.104 0.917
2.2 兩組產婦會陰裂傷情況比較 兩組產婦分娩過程中均出現不同程度的會陰裂傷,其中觀察組產婦的會陰裂狀況相對較輕,無Ⅲ度會陰裂傷出現,對照組產婦中Ⅲ度會陰裂傷3例,兩組比較差異有統計學意義(P<0.05),見表2。

表2 兩組產婦會陰裂傷情況比較[例(%)]
2.3 兩組產婦產后出血量比較 相對于對照組,觀察組產婦產后2 h及24 h平均出血量均較少,兩組比較差異均具有統計學意義(P<0.05),見表3。
表3 兩組產婦產后出血量比較(±s,mL)

表3 兩組產婦產后出血量比較(±s,mL)
組別 產后2 h平均出血量(mL)產后24 h平均出血量(mL)觀察組(n=50)對照組(n=50) t值P值259.23±70.41 373.62±60.49 5.317 0.022 101.23±71.53 168.35±60.41 4.108 0.010
2.4 兩組產婦第二產程時間比較 觀察組產婦第二產程時間為(40.22±12.37)min,明顯短于對照組的(57.84±16.37)min,差異具有統計學意義(t=9.209,P<0.05)。
2.5 兩組產婦的舒適度比較 觀察組產婦產后12 h內的疼痛感覺明顯低于對照組,差異均有統計學意義(P<0.05);觀察組產婦麻木發生率小于對照組,但差異無統計學意義(P>0.05),見表4。
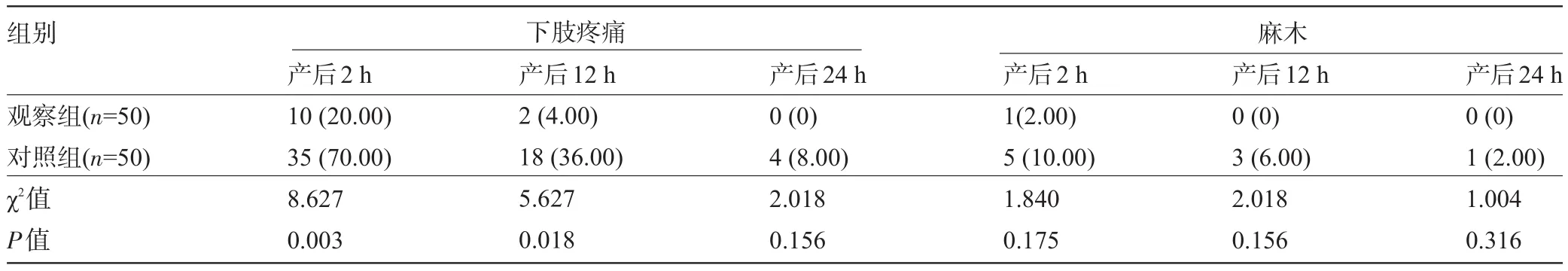
表4 兩組產婦的舒適度比較[例(%)]
3 討論
在產婦分娩中,第二產程是比較危險的環節,第二產程過長,很有可能引起酸中毒,增加新生兒窒息率,還增加剖腹產率[7]。此外,產后出血也是導致孕產婦死亡率的主要原因之一,該病癥發生率為10.83%,宮縮乏力是導致產后出血最常見的原因,發病率占70%~80%[8]。目前國外不少醫院鼓勵孕婦采取舒適體位分娩,助產士根據產婦需求接生,能夠縮短第二產程時間,降低產后大出血的發生率。國內產科廣泛應用仰臥位分娩方式,便于臨床醫生進行檢查,但是臨床實踐中發現子宮壓迫發生率較高,容易引起低血壓綜合征,研究采用何種體位對產婦分娩有重要價值。
產道作為產婦進行分娩中不可改變的因素,產力、精神、胎兒等也為可變因素,上述因素處于相互影響狀態。如果產婦精神過于緊張導致大腦皮質功能紊亂,睡眠不充足,臨產后進食不佳,電解質嚴重紊亂,從而引發宮縮乏力、胎兒缺血缺氧等情況[9]。頭位難產是婦產科常見的病癥,原因呈現多樣化狀態,無法進行有效識別、診斷,對產婦及胎兒產生不良影響。為讓母嬰能夠順利娩出,盡可能降低傷害,產婦應積極、認真地進行產前檢查,根據檢查結果準確識別頭位難產,合理調整分娩方案,因此,妊娠晚期護理人員應對產婦進行臨產教育,確保產婦及家屬有充分的準備迎接胎兒,避免存在過度緊張、恐慌等心理。患者接受分娩之前,若存在枕橫位、枕后位的情況,可通過改變母體姿態有效調整胎方位,從而帶動胎頭進行合理旋轉。在本組研究中主要分析第二產程采用側位分娩的效果。國內不少研究指出第二產程采用自由體位能夠減少剖腹產率[10]。在本組研究中觀察組產婦第二產程采用側位分娩,產婦分娩中能夠及時糾正胎頭方位,促進子宮收縮,符合人體力學原理,而且側位分娩能夠降低產婦疼痛以及煩躁情緒,對加速產程有重要價值。自由體位能夠最大限度減少腹部大血管的壓力,降低產后出血發生的風險,減少新生兒窒息發生率[11]。此外,側位分娩過程中能夠增加腹肌、盆底肌收縮壓,刺激宮縮,有助于胎兒胎頭下降。在相同條件下,人體側位更加有利于肌肉收縮,而且胎兒縱軸和產軸相一致,借助胎兒中心能夠加大宮頸壓力,加快產程進展,縮短第二產程時間[12]。本組研究結果中可以看出觀察組產婦第二產程時間顯著短于對照組。說明第二產程采用側位分娩有助于生產。在本組研究中可以看出觀察組產婦會陰裂傷程度顯著低于對照組(P<0.05),提示第二產程采用側位分娩能夠使孕婦更加舒適,傳統截石位容易引起腓總神經損傷,影響產后功能恢復,而且長時間的截石位產婦更加容易出現煩躁情緒,采用側位分娩能夠減輕產婦腰骶部不適,產婦能夠根據自己意愿轉身、用力等,減少下肢疼痛麻木感,且觀察組產婦產后出血量較少,新生兒評分與對照組比較無顯著差異,提示側位分娩并不會對胎兒娩出產生負面影響,也便于產婦產后身體的恢復。
綜上所述,第二產程采用側位分娩能夠減輕產婦疼痛感,提高產婦舒適度,降低會陰裂傷風險,具有積極的臨床意義。
[1]涂偉妹,劉佩蓉,郭愛英,等.初產婦在第二產程中采取自由體位聯合無保護會陰接生對分娩效果的影響[J].實用臨床醫學,2014,15 (8):68-69,92.
[2]張燕.產婦在第二產程中采取自由體位對分娩效果的影響[J].中國保健營養(中旬刊),2014,24(3):1578-1579.
[3]韓翠存,姜梅.側臥位接產在第二產程中的應用效果[J].中華現代護理雜志,2015,12(30):3608-3610.
[4]倪小鳳,蔣小華.兩種不同分娩體位對第二產程中的影響分析[J].醫學信息,2015,4(36):95-96.
[5]魏素花,葉曉東,蔣芳等.在第一產程中自由體位待產對分娩結局的影響[J].中國生育健康雜志,2015,26(1):49-50.
[6]Gilboa Y,Kivilevitch Z,Spira M,et al.Head progression distance in prolonged second stage of labor:relationship with mode of delivery and fetal head station[J].Ultrasound Obstet Gynecol,2013,41(4): 436-441.
[7]劉志梅.不同分娩體位在第2產程中的應用效果分析[J].中國醫藥指南,2013,9(27):312-313.
[8]Gilboa Y,Kivilevitch Z,Spira M,et al.Pubic arch angle in prolonged second stage of labor:clinical significance[J].Ultrasound Obstet Gynecol,2013,41(4):442-446.
[9]馮國芳,周紅,周臨,等.產程中應用手—膝俯臥位對產婦分娩的影響[J].護理與康復,2013,12(2):142-144.
[10]Kopas ML.A review of evidence-based practices for management of the second stage of labor[J].J Midwifery Womens Health,2014,59 (3):264-276.
[11]陳蘭.平臥位與俯臥位分娩方式在第二產程中的應用對母兒結局的影響[J].醫學信息,2015,28(21):21.
[11]Gilboa Y,Kivilevitch Z,Kedem A,et al.Caput succedaneum thickness in prolonged second stage of labour:A clinical evaluation[J]. Aust N Z J Obstet Gynaecol,2013,53(5):459-463.
[12]胡新瑞.側臥位屏氣用力對第二產程時間及會陰側切率的影響[J].中國醫藥指南,2013,11(17):603-604.
R714.3
B
1003—6350(2016)18—3088—03
10.3969/j.issn.1003-6350.2016.18.060
2016-03-10)
王淑琴。E-mail:wangshuqin666@yeah.net

