經臍單孔與雙孔腹腔鏡消化性潰瘍穿孔修補術的對比研究
康春博,孟慶成,李小偉,李旭斌,張 騫,曲 軍(航天中心醫院普通外科,北京 100049)
?
經臍單孔與雙孔腹腔鏡消化性潰瘍穿孔修補術的對比研究
康春博,孟慶成,李小偉,李旭斌,張騫,曲軍*(航天中心醫院普通外科,北京 100049)
[摘要]目的尋找更佳的腹腔鏡消化性潰瘍穿孔修補術的手術方式。方法回顧性分析腹腔鏡消化性潰瘍穿孔修補術患者37例的臨床資料,其中經臍單孔腹腔鏡消化性潰瘍穿孔修補術(單孔組)15例,雙孔腹腔鏡消化性潰瘍穿孔修補術(雙孔組)22例。比較2組手術時間、術中出血量、術后排氣時間、臥床時間、住院時間、切口感染率、使用鎮痛劑情況。結果雙孔組手術時間、術后排氣時間及住院時間較單孔組明顯縮短(P<0.05),術后切口感染發生率較單孔組明顯減少(P<0.05);2組術中出血量、臥床時間、使用鎮痛劑差異無統計學意義(P>0.05)。結論雙孔腹腔鏡消化性潰瘍穿孔修補術操作方便、安全、手術時間短、術后切口感染率低、術后進食早、住院時間短,值得臨床推廣應用。
[關鍵詞]消化性潰瘍穿孔;腹腔鏡檢查;治療結果
doi:10.3969/j.issn.1007-3205.2016.02.007
近年來,隨著治療消化性潰瘍藥物的發展,質子泵抑制劑等高效抑酸藥物基本上消除了通過手術減少胃酸的必要,以致一些減少胃酸分泌的手術方式逐漸減少應用,如選擇性迷走神經切斷術、胃大部切除手術等。尤其是抑酸藥物與幽門螺旋桿菌殺滅藥物的聯合應用,使得多數的消化性潰瘍病能夠通過內科藥物治療而痊愈,但是消化性潰瘍的并發癥(尤其是消化性潰瘍穿孔)并沒有得到相應減少[1-2],其中潰瘍病患者一生中發生穿孔的概率為2%~10%,成為繼闌尾炎穿孔之后的第2個需要外科手術干預的腹部穿孔性疾病[3]。消化性潰瘍穿孔多為老年患者,常伴有其他器質性疾病,具有較高的病死率及并發癥發生率,據文獻報道,其病死率可高達25%,并發癥發生率可達50%[4]。因此,對于消化性潰瘍穿孔外科治療方案的選擇非常重要,尤其是老年患者,需要選擇一個手術時間短、創傷小、并發癥少的手術方法。本研究回顧性分析37例腹腔鏡消化性潰瘍穿孔修補術患者的臨床資料,旨在為消化性潰瘍穿孔患者尋找最佳的手術修補方法。現報告如下。
1資料與方法
1.1一般資料選擇2009年12月—2014年12月在我院普外科進行腹腔鏡消化性潰瘍穿孔修補術的患者37例。其中經臍單孔腹腔鏡消化性潰瘍穿孔修補術(單孔組)15例,男性11例,女性4例,年齡28~75歲,平均(45.7±11.0)歲,潰瘍病史8例(53.3%),C反應蛋白(C-Reactiveprotein,CRP) (118.1±22.8) mg/L,穿孔時間(25.4±14.3) h;雙孔腹腔鏡消化性潰瘍穿孔修補術(雙孔組)22例,男性16例,女性6例,年齡30~78歲,平均(46.3±11.6)歲,潰瘍病史12例(54.5%),CRP (123.8±24.1) mg/L,穿孔時間(26.6±14.7) h。所有患者均有上腹部突發性疼痛及不同程度的腹肌緊張、壓痛、反跳痛,35例患者的立位腹部X張片可見膈下游離氣體,另2例患者經胃管內注氣后再次拍攝X線片后才發現膈下游離氣體,所有患者術前消化性潰瘍穿孔診斷均明確(其中十二指腸潰瘍穿孔患者24例,胃潰瘍穿孔13例)。對于胃潰瘍穿孔患者,術中均將腹腔內積液清除后,在腹腔鏡直視下切取部分潰瘍穿孔邊緣組織送做冰凍病理檢查,如為癌性潰瘍需中轉開腹胃癌根治術或進行新輔助化療后行再次手術治療; 排除癌性潰瘍后行腹腔鏡胃潰瘍穿孔修補術。2組性別、年齡、潰瘍病史、CRP、穿孔時間差異均無統計學意義(P>0.05),具有可比性。
1. 2方法所有患者術前均常規留置胃管、尿管。患者取平臥位,二腿分開,術者位于右側,扶鏡者位于二腿中間。采用氣管插管靜脈復合全身麻醉,使用德國進口的Storz腹腔鏡攝像監視系統,5.0 mm 30 °鏡頭。如果病情復雜應及時中轉開腹手術治療。術后常規禁食水、半臥位、持續胃腸減壓、抑制胃酸、抗感染及營養支持等方面治療。
1.2.1經臍單孔腹腔鏡組先于臍孔取一約15 mm 縱行切口,逐層切開入腹,放入一次性皮膚牽開固定器(欣皮護),并安放一次性自制單孔轉換固定裝置(由無菌手套及3個5.0 mm Trocar制成),建立密閉腹腔[5](圖1);以12~14 mmHg壓力建立氣腹,取頭高足低位,插入5 mm 30 °腹腔鏡、吸引器及腹腔鏡下分離鉗。進行初步探查及腹腔沖洗,找到穿孔部位并排除癌性穿孔后,取下單孔轉換固定裝置,經臍孔的皮膚牽開固定器放入“00”帶針可吸收縫線,順胃或十二指腸長軸方向縫合潰瘍穿孔2~3針,進行腹腔內打結(圖2)。將大網膜覆蓋穿孔修補表面,周圍并予以縫合固定(圖3);沖洗腹腔,于溫氏孔處放置1根12 Fr引流管經臍孔引出(圖4)。
1.2.2雙孔腹腔鏡組先于臍孔取一約10 mm縱行切口,按上述步驟放入皮膚牽開固定器及一次性自制單孔轉換固定裝置(由無菌手套及2個5.0 mm Trocar制成),于右側腋前線肋緣下2橫指取一切口,放入5.0 mm Trocar,余步驟基本同“1.2.1”項,但溫氏孔處14 Fr引流管經右側肋緣下的戳卡孔引出。
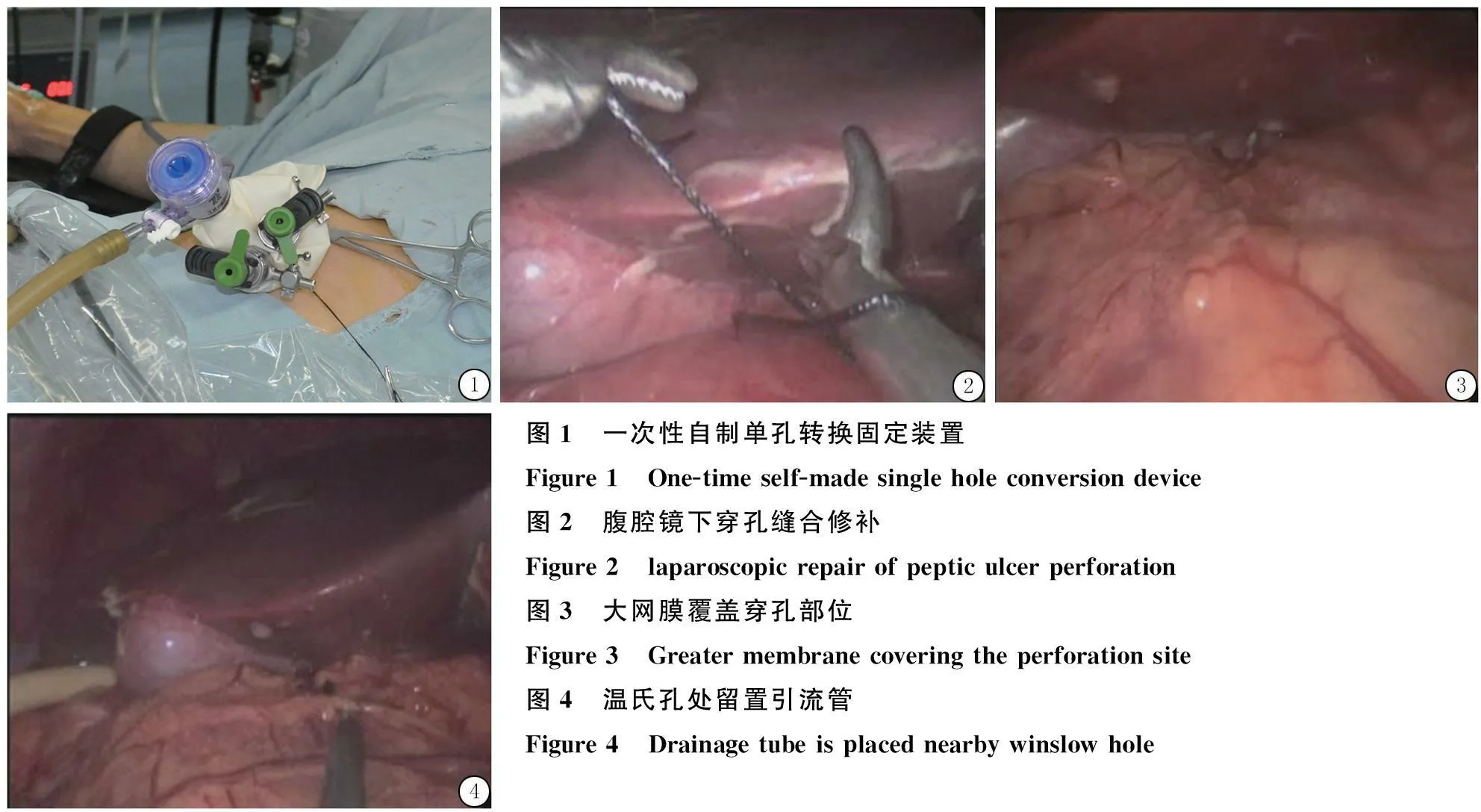
圖1 一次性自制單孔轉換固定裝置Figure1 One-timeself-madesingleholeconversiondevice圖2 腹腔鏡下穿孔縫合修補Figure2 laparoscopicrepairofpepticulcerperforation圖3 大網膜覆蓋穿孔部位Figure3 Greatermembranecoveringtheperforationsite圖4 溫氏孔處留置引流管Figure4 Drainagetubeisplacednearbywinslowhole
1.3療效評價指標比較2組手術時間、術中出血量、術后排氣時間、住院時間、切口感染率、術后使用鎮痛劑情況。每使用鎮痛針1次或鎮痛泵計為1次鎮痛。切口感染以切口有膿性分泌物為準。
1.4統計學方法應用SPSS 17.0統計軟件進行統計分析。計量資料以±s表示,組間比較采用t檢驗;計數資料以百分率表示,組間比較采用χ2檢驗。P<0.05為差異有統計學意義。
2結果
雙孔組手術時間、術后排氣時間及住院時間較單孔組明顯縮短(P<0.05),術后切口感染發生率較單孔組明顯減少(P<0.05);2組術中出血量、臥床時間、使用鎮痛劑比較差異無統計學意義(P>0.05)。見表1。
2組均無圍手術期死亡患者。
表12組術后情況比較
Table 1 Postoperative conditions of two groups(±s)
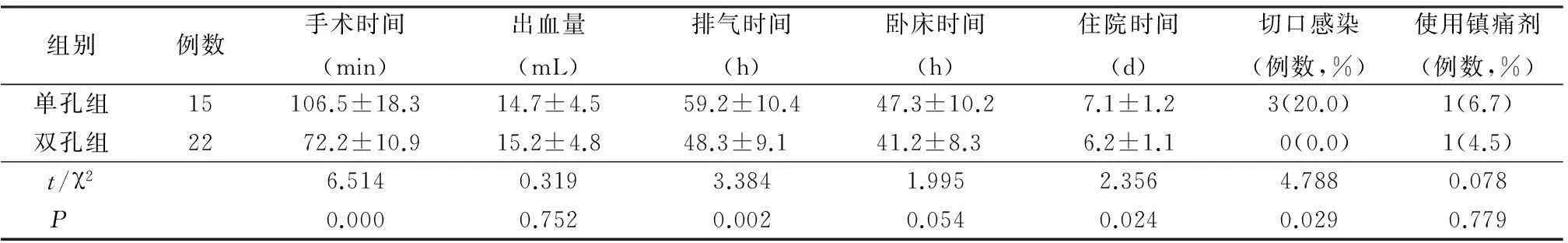
Table 1 Postoperative conditions of two groups(±s)
組別例數手術時間(min)出血量(mL)排氣時間(h)臥床時間(h)住院時間(d)切口感染(例數,%)使用鎮痛劑(例數,%)單孔組15106.5±18.314.7±4.559.2±10.447.3±10.27.1±1.23(20.0)1(6.7)雙孔組2272.2±10.915.2±4.848.3±9.141.2±8.36.2±1.10(0.0)1(4.5)t/χ26.5140.3193.3841.9952.3564.7880.078P 0.0000.7520.0020.0540.0240.0290.779
3討論
腹腔鏡消化性潰瘍穿孔修補術可以通過微創達到明確診斷、尋找穿孔部位、判斷腹腔感染程度,不用開腹即可修補穿孔,并進行充分的腹腔灌洗,患者術后疼痛輕、恢復快、住院時間短,充分體現了微創手術的優勢[6-10]。自2006年歐洲內鏡外科醫師協會發布指南[11]提倡用腹腔鏡行消化性潰瘍穿孔修補術以來,腹腔鏡潰瘍病穿孔修補術逐漸取代了傳統的胃大部切除術、迷走神經切斷術、開腹胃修補術,成為目前治療消化性潰瘍的主要治療方式[12]。有些報道已明確提出潰瘍病穿孔修補術首選腹腔鏡下治療[3,7,9]。
隨著近年來單孔腹腔鏡技術在外科領域的逐漸應用,經臍單孔腹腔鏡潰瘍穿孔修補術應運而生,與開腹潰瘍病穿孔修補術及傳統腹腔鏡潰瘍病穿孔修補術相比,在減小切口長度與減少切口數量2個方面均能更好地達到微創目的[13]。但由于經臍單孔腹腔鏡手術的筷子效應,即使應用專業的單孔腹腔鏡器械,其手術操作較雙孔腹腔鏡及傳統腹腔手術方面難度明顯增大,尤其在縫合修補、大網膜覆蓋、腹腔灌洗及腹腔引流管留置等方面表現明顯,而大網膜的局部覆蓋在預防修補后滲露中起著很重要的作用[14]。由于單孔腹腔鏡修補手術難度大,手術時間明顯延長[6-7,9]。故如能提供一個成功的、簡化的、微創的手術方式,同時對患者的血液動力學及腹腔內的生理環境干擾小就顯得尤為重要。本研究雙孔腹腔鏡消化性潰瘍穿孔修補術較傳統腹腔鏡(3或4個操作孔)操作減少了手術切口,操作難度雖然稍有增加,但學習曲線短,用傳統的腹腔器械即可完成,不需要購買單孔腹腔鏡器械,在開展腹腔鏡手術的醫院都可以開展,易于普及、推廣。本研究結果顯示雙孔組較單孔組手術時間明顯縮短(P<0.05)。因目前未能找到國內外有關雙孔腹腔鏡消化性潰瘍穿孔修補術的相關文獻而無法進行對比,但與文獻報道的傳統腹腔鏡手術時間相比沒有明顯差異[6,9]。
本研究結果顯示單孔組手術切口感染率明顯高于雙孔組(P<0.05)。主要因為經臍單孔腹腔鏡組腹腔引流管需要經過臍部切口引出,該手術切口為二類手術切口,且臍孔的血供較差,從而導致臍部切
口感染率較對照組明顯增加。而雙孔腹腔鏡消化性潰瘍穿孔修補術經右上腹的操作孔進行穿孔修補及腹腔沖洗非常方便,手術結束后經此操作孔放置腹腔引流管,可以很好地解決手術切口感染問題。本研究結果顯示,雙孔組術后排氣時間、臥床時間明顯短于單孔組(P<0.05)。說明雙孔腹腔鏡組手術操作簡單,可以進行充分的腹腔沖洗,尤其是左右側膈下、肝下、結腸旁溝及盆腔的沖洗,并可以將腹腔引流管放置于最佳的位置(潰瘍穿孔旁),更利于患者術后的腹腔引流及病情觀察。
總之,雙孔腹腔鏡消化性潰瘍穿孔修補術較經臍單孔腹腔鏡消化性潰瘍穿孔修補術操作方便、安全,手術時間短;可以更好地對腹腔、盆腔進行廣泛的沖洗,放置合理的腹腔引流管,術后切口感染率低;有利于患者術后胃腸功能恢復,進食早,住院時間短。雙孔腹腔鏡消化性潰瘍穿孔修補術應用時間較短,長期效果有待于進一步觀察。
[參考文獻]
[1]Wang YR,Richter JE,Dempsey DT. Trends and outcomes of hospitalizations for peptic ulcer disease in the United States,1993 to 2006[J]. Ann Surg,2010,251(1):51-58.
[2]Wysocki A,Budzynski P,Kulawik J,et al. Changes in the localization of perforated peptic ulcer and its relation to gender and age of the patients throughout the last 45 years[J]. World J Surg,2011,35(4):811-816.
[3]Bertleff MJ,Lange JF. Perforated peptic ulcer disease:a review of history and treatment[J]. Dig Surg,2010,27(3):161-169.
[4]M?ller MH,Adamsen S,Thomsen RW,et al.Multicentre trial of a perioperative protocol to reduce mortality in patients with peptic ulcer perforation[J]. Br J Surg,2011,98(6):802-810.
[5]康春博,曲軍,劉金洪,等.經臍單孔腹腔鏡與開腹闌尾切除術的單中心回顧性研究[J].中國煤炭工業醫學雜志,2014,17(11):1732-1734.
[6]Guadagni S,Cengeli I,Galatioto C,et al. Laparoscopic repair of perforated peptic ulcer:single-center results[J]. Surg Endosc,2014,28(8):2302-2308.
[7]Byrge N,Barton RG,Enniss TM,et al. Laparoscopic versus open repair of perforated gastroduodenal ulcer:a National Surgical Quality Improvement Program analysis[J]. Am J Surg,2013,206(6):957-962.
[8]Lee CW,Sarosi GA Jr.Emergency ulcer surgery[J]. Surg Clin North Am,2011,91(5):1001-1013.
[9]Aljohari H,Althani H,Elmabrok G,et al.Outcome of laparoscopic repair of perforated duodenal ulcers[J]. Singapore Med J,2013,54(4):216-219.
[10]靳喜斌.兩種不同方法治療胃十二指腸潰瘍穿孔86例療效分析[J].中國實用鄉村醫生雜志,2015,22(1):43-44.
[11]Sauerland S,Agresta F,Bergamaschi R,et al. Laparoscopy for abdominal emergencies:evidence-based guidelines of the European Association for Endoscopic Surgery[J]. Surg Endosc,2006,20(1):14-29.
[12]S?reide K,Thorsen K,S?reide JA. Strategies to improve the outcome of emergency surgery for perforated peptic ulcer[J]. Br J Surg,2014,101(1):e51-64.
[13]王巖,馬文澤,李玉霞,等.經臍單孔腹腔鏡技術在上消化道穿孔修補術中的應用效果評價[J].河北醫科大學學報,2014,35(6):654-657.
[14]Jayanthi NV. Laparoscopic repair of perforated peptic ulcer technical tip[J]. Surg Laparosc Endosc Percutan Tech,2013,23(4):145-146.
(本文編輯:趙麗潔)
·論著·
Comparative study of transumbilical single hole and double hole laparoscopic repair of peptic ulcer perforation
KANG Chun-bo, MENG Qing-cheng, LI Xiao-wei, LI Xu-bin, ZHANG Qian, QU Jun*
(Department of General Surgery,Aerospace Center Hospital, Beijing 100049, China)
[Abstract]ObjectiveTo search for a better method for laparoscopic repair of peptic ulcer perforation. MethodsRetrospective analyzed 37 cases underwent laparoscopic repair of peptic ulcer perforation, the transumbilical single hole group(15 cases), the double holes laparoscopic group(22 cases). Comparative analysis of the transumbilical single hole group and the double holes laparoscopic group of patients with operation time, intraoperative bleeding volume, postoperative fasting time, lied in bed time, hospitalization time, analgesic use. ResultsThe operation time,postoperative exhaust time and hospitalization time of double holes laparoscopic group were significantly shorter than thoes of single port laparoscopic group(P<0.05); The incision infection of double holes laparoscopic group was significantly reduced than that of single hole laparoscopic group(P<0.05); The amount of intraoperative bleeding, analgesic use and the mortality rate between the two groups had no significant difference(P>0.05).ConclusionDouble holes laparoscopic repair was more convenient and more safety than transumbilical single port laparoscopic repair of peptic ulcer perforation, the operation time was shorter, the incision infection rate was lower, the recovery time of intestinal peristalsis and the hospitalization time were shorter.
[Key words]peptic ulcer perforation; laparoscopy; treatment outcome
[中圖分類號]R656.62
[文獻標志碼]A
[文章編號]1007-3205(2016)02-0151-04
通訊作者*。E-mail:qujun@hotmail.com
[作者簡介]康春博(1971-),男,遼寧葫蘆島人,航天中心醫院主任醫師,醫學碩士,從事普通外科疾病診治研究。
[收稿日期]2015-04-24;[修回日期]2015-11-16

