通腑瀉濁法治療支氣管哮喘急性發作臨床療效觀察
樓黎明 胡丹丹 陳素珍 王世強 黃立搜
通腑瀉濁法治療支氣管哮喘急性發作臨床療效觀察
樓黎明 胡丹丹 陳素珍 王世強 黃立搜
目的 觀察通腑瀉濁法治療支氣管哮喘急性發作患者的臨床療效。方法 將68例符合支氣管哮喘急性發作診斷標準的患者隨機分為對照組和觀察組,每組各34例,兩組患者均在常規藥物治療基礎上,對照組加用定喘湯,觀察組則加用定喘湯合大承氣湯口服,2次/d,連續2周。觀察治療前后患者的癥狀、中醫證候積分及肺功能。結果 療程結束時,觀察組綜合臨床療效、中醫證候療效、肺功能改善均優于對照組,差異有統計學意義(P<0.05)。結論 通腑瀉濁法可顯著改善哮喘急性發作患者的臨床癥狀和肺功能。
通腑瀉濁法 支氣管哮喘 臨床療效
支氣管哮喘急性發作是指氣促、咳嗽、胸悶等支氣管哮喘癥狀突然發生或癥狀加重,常伴有呼吸困難,因接觸變應原等刺激物或治療不當所致,嚴重者可導致死亡,是臨床常見多發病,其病死率呈逐年增高的趨勢,近年來一直是國內外醫學界研究的熱點,中西醫結合治療哮喘取得了一定療效。本院采用定喘湯合大承氣湯“通腑瀉濁法”治療哮喘急性發作患者,觀察該法的治療效果,現報道如下。
1 臨床資料
1.1 一般資料 觀察病例均來源于本院2013年1月至2014年12月呼吸科門診或住院患者。符合診斷標準的急性支氣管哮喘輕、中度患者共68例,其中男39例,女29例;年齡49~79歲,平均年齡(31±6.5)歲。按隨機數字表法隨機分為清熱化痰組(定喘湯組,對照組)和清熱化痰通腑瀉濁組(定喘湯合大承氣湯組,觀察組),每組各34例。兩組患者在性別、年齡、病程等方面差異無統計學意義(P>0.05),具有可比性。納入標準:符合西醫支氣管哮喘疾病急性發作期診斷標準,且符合中醫熱哮證候診斷標準的輕、中度患者,以自愿為原則,并簽署知情同意書。
1.2 診斷標準 (1)西醫診斷標準:參照中華醫學會呼吸病學分會哮喘學組制定的“支氣管哮喘防治指南”[1],其病史、體檢及X線胸片均符合支氣管哮喘急性發作期的診斷標準,且病情屬輕、中度哮喘。(2)中醫辨證標準:參照《中藥新藥臨床研究指導原則》[2]哮病發作期熱哮標準。①主癥:喘息,喉中哮鳴有聲;胸脯煩悶,嗆咳陣作;痰黃粘稠。②次癥:面紅、發熱、心煩口渴。③舌脈:舌紅、苔黃膩、脈滑數。具備以上主癥及次癥≥2項者,結合舌脈可診斷。
1.3 排除標準 (l)重度支氣管哮喘(或哮喘持續狀態)。(2)支氣管哮喘緩解期。(3)慢性肺源性心臟病(心功能失代償期)。(4)中醫辨證非屬熱哮證者。(5)經檢查證實由結核真菌、腫瘤等因素所致的慢性喘息患者。(6)合并有心血管、肝、腎和造血系統等嚴重原發性疾病,精神病患者。(7)年齡<18周歲,孕婦或哺乳期婦女。(8)凡不符合納入標準,未按規定用藥,無法判斷療效或資料不全影響療效判斷者。
1.4 治療方法 兩組患者均采用常規藥物治療,定喘湯組予定喘湯口服;清熱化痰通腑瀉濁組予定喘湯+大承氣湯口服,每組療程2周。
1.5 觀察指標 (l)癥狀體征:喘息、咳嗽、咯痰等相關癥狀及哮鳴音等。(2)肺功能檢查(FEV1,FEV1%,PEF):肺功能儀分別測定肺活量曲線、流速-容量環曲線取得相關數據。
1.6 療效標準 (1)綜合療效標準:參照2006年修訂的《支氣管哮喘防治指南》中有關標準:①臨床控制:喘息、咳嗽、咯痰癥狀輕度以下或消失,肺部哮鳴音或干濕啰音輕度(積分均值=90%),肺功能測定FEV1或PEF治療后增值=35%。②顯效:喘息,咳嗽,咯痰癥狀由(+++)轉為(++)或由(++)轉為(-),肺部哮鳴音或干濕啰音減輕(積分均值:60%~89%),肺功能測定FEV1或PEF治療后增值25%~34%;③有效:喘息、咳嗽、咯痰癥狀由(+++)轉為(++)或由(++)轉為(+),肺部哮鳴音或干濕啰音減輕(積分均值:30%~59%),肺功能測定FEV1或PEF治療后增值15%~24%;④無效:喘息、咳嗽、咯痰癥狀及哮鳴音或干濕啰音無好轉,或加重(積分均值<30%,肺功能測定FEV1或PEF治療后增值14%。(2)中醫證候療效標準:①臨床痊愈:中醫臨床癥狀、體征消失或基本消失,證候積分減少>95%。②顯效:中醫臨床癥狀、體征明顯改善,證候積分減少>70%。③有效:中醫臨床癥狀、體征均有好轉,證候積分減少>30%。④無效:中醫臨床癥狀、體征均無明顯改善,甚或加重,證候積分減少<30%。注:計算公式為(治療前積分-治療后積分)/治療前積分×100%(尼莫地平法)。
1.7 統計學方法 采用SPSS17.0統計軟件。計量資料以(x±s)表示,組間比較采用t檢驗,計數資料的比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者綜合療效比較 見表1。
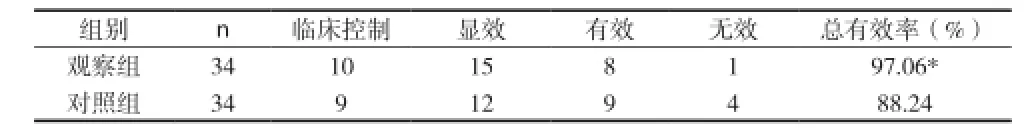
表1 兩組患者綜合臨床療效比較(n)
2.2 兩組患者中醫證候療效比較 見表2。
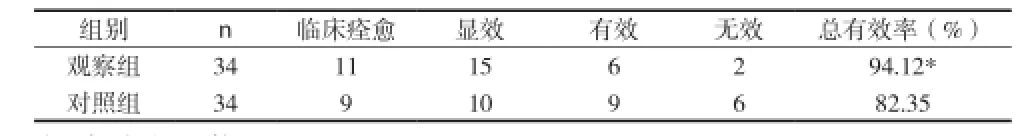
表2 兩組患者中醫證候療效比較(n)
2.3 兩組患者肺功能改善情況比較 見表3。

表3 兩組患者肺功能改善情況比較(x±s)
3 討論
支氣管哮喘為臨床常見急性發作性疾病,現代醫學認為本病為慢性炎癥導致,在急性發作期強調緩解氣道痙攣,改善氣道高反應性控制慢性炎癥,中醫學對于哮喘的研究認為其病位在肺,為宿痰伏肺,遇邪引觸伏痰導致,治療強調清除宿痰,但治療不能僅限于治肺,更強調通過全身調節來達到治肺的目的。
現代研究表明肺與大腸在生理上是相互關聯的,這種關聯是通過神經、體液、激素等對肺和大腸的調節作用實現的[3]。另有研究[4]表明,肺病狀態下可導致腸道菌群變化,腸病亦可影響肺部菌群的變化,為“肺與大腸相表里”提供了部分微生態學依據。哈木拉提·吾甫爾等[5]研究表明,肺與大腸之間可通過黏膜免疫反應相互影響,在哮喘發作時這種黏膜免疫調節成為兩者之間相互影響的橋梁。
大承氣湯出自《傷寒論》,由大黃、厚樸、枳實、芒硝四味藥物組成,是通腑瀉下的代表方,也是“肺與大腸相表里”應用于臨床的基礎方。方中大黃苦寒泄熱通便,蕩滌腸胃,為主藥;輔以芒硝咸寒瀉熱,軟堅潤燥;佐以厚樸、枳實行氣散結,消痞除滿,助大黃、芒硝加速積滯排泄,合為“破氣散結,瀉下清熱”之方。大承氣湯具有促進胃腸運動,抑制血清內毒素,降低炎性細胞因子,抗感染,抗炎,提高機體免疫力等作用[6]。本資料采用清熱化痰通腑瀉濁法治療哮喘急性發作期患者,在傳統的清熱化痰法的基礎上加用大承氣湯通腑瀉濁,是對中醫經典理論“肺與大腸相表里”在治療哮喘急性發作方面的具體應用,表明哮喘急性發作的治療不僅要治“肺”,還應兼顧“腸”。本資料結果表明,清熱化痰通腑瀉濁法優于傳統的清熱化痰法,觀察組的綜合臨床療效顯著高于對照組,中醫證候療效、肺功能改善亦顯著高于對照組,再次證明了肺與大腸相表里理論在肺病治療中的作用。
1 中華醫學會呼吸病學分會哮喘學組.支氣管哮喘防治指南(支氣管哮喘的定義、診斷、治療和管理方案).中華哮喘雜志:電子版,2008, 2(1):3213.
2 中華人民共和國衛生部. 中藥新藥臨床研究指導原則. 北京:1993.6.
3 楊勝蘭,李道本,吳嫣然.“肺與大腸相表里”的理論基礎與臨床應用. 中國中西醫結合消化雜志,2012,20(10):475~477.
4 鄭旭銳,楊宇,鄭秀麗,等.從肺腸微生態變化研究肺與大腸的相關性.中醫雜志,2011,52(10):865~867.
5 哈木拉提·吾甫爾,李風森,秦慧娟. 基于哮喘黏膜免疫研究“肺與大腸相表里”理論. 中華中醫藥雜志,2011,1(26):43~47.
6 趙佳芬,胡東勝,王春妍.大承氣湯實驗研究進展.河南中醫, 2014,34(1):29~31.
浙江省中醫藥科技計劃(2012ZB069)
310005浙江中醫藥大學附屬第三醫院

