中性粒細(xì)胞/淋巴細(xì)胞比值與非瓣膜病心房顫動(dòng)患者發(fā)生缺血性腦卒中關(guān)系的研究
黃銳,黃從新,童隨陽(yáng),嚴(yán)莉,徐斯馳,沈玉嬌
論著·臨床
中性粒細(xì)胞/淋巴細(xì)胞比值與非瓣膜病心房顫動(dòng)患者發(fā)生缺血性腦卒中關(guān)系的研究
黃銳,黃從新,童隨陽(yáng),嚴(yán)莉,徐斯馳,沈玉嬌
目的 探討非瓣膜病心房顫動(dòng)(AF)患者中性粒細(xì)胞與淋巴細(xì)胞比值(NLR)和缺血性腦卒中的關(guān)系。方法 選擇2013年4月—2015年4月心內(nèi)科住院診斷為非瓣膜病心房顫動(dòng)患者306例,根據(jù)近期是否發(fā)生缺血性腦卒中病史分為房顫合并缺血性腦卒中組(聯(lián)合組)及單純性AF組(單純組),同時(shí)選擇同期住院的正常竇性心律患者(112例)作為對(duì)照組。 計(jì)算NLR四分位數(shù)間距,將AF患者分為NLR≥3.56組與NLR<3.56組。統(tǒng)計(jì)患者基本臨床資料及入院24 h內(nèi)實(shí)驗(yàn)室檢查結(jié)果,24 h動(dòng)態(tài)心電圖及超聲心動(dòng)圖檢查,并進(jìn)行相關(guān)性分析。結(jié)果 聯(lián)合組在高血壓病史發(fā)生率、NLR、RDW、WBC水平與對(duì)照組和單純組比較差異有統(tǒng)計(jì)學(xué)意義(P<0.01或0.05)。與單純組比較,聯(lián)合組除AST、Glu、Fib、HDL外,余指標(biāo)比較差異均有統(tǒng)計(jì)學(xué)意義(P<0.01或0.05);聯(lián)合組的WBC、N、L、NLR、RDW、ALT、D-D、NT-proBNP與對(duì)照組比較,差異均有統(tǒng)計(jì)學(xué)意義(P<0.01或0.05)。NLR>3.65組的性別、年齡、腦梗死史、HASBLED評(píng)分、CHADS2評(píng)分、CHA2DS2VASc評(píng)分與NLR<3.56組比較差異均有統(tǒng)計(jì)學(xué)意義(P<0.01或0.05)。多因素Logistic回歸分析結(jié)果顯示,高NLR、CHADS2評(píng)分、CHA2DS2VASc評(píng)分為房顫患者發(fā)生缺血性腦卒中的危險(xiǎn)因素。NLR的ROC曲線下面積為0.718(P<0.001),最佳的診斷Cut-off值為2.79。結(jié)論 非瓣膜病心房顫動(dòng)患者NLR的增高和缺血性腦卒的發(fā)生可能密切相關(guān)。
中性粒細(xì)胞/淋巴細(xì)胞比值;非瓣膜病心房顫動(dòng);缺血性腦卒中
心房顫動(dòng)(atrial fibrillation,AF)是目前臨床上常見(jiàn)的心律失常之一,房顫增加了缺血性腦卒中的發(fā)生率和心血管疾病的病死率[1]。由于現(xiàn)在社會(huì)正在步入老齡化,房顫的發(fā)生率呈逐年增加的趨勢(shì)[2]。目前,臨床上用來(lái)評(píng)估房顫患者發(fā)生缺血性腦卒中風(fēng)險(xiǎn)的方法為CHADS2(充血性心力衰竭、高血壓、年齡>75歲、糖尿病及腦卒中)、CHA2DS2-VASc(充血性心力衰竭、高血壓、年齡>75歲、糖尿病、腦卒中、女性、血管疾病及年齡65~74歲)以及HASBLED(心房顫動(dòng)抗凝出血風(fēng)險(xiǎn)評(píng)分,出血因子包括高血壓、肝/ 腎功能異常、卒中、出血病史或出血傾向、INR不穩(wěn)定、高齡和聯(lián)合使用藥物/ 飲酒)評(píng)分系統(tǒng)[3,4]。臨床上除了使用上述評(píng)分系統(tǒng)評(píng)價(jià)患者腦梗死風(fēng)險(xiǎn)外,一些生物標(biāo)記物也有一定的預(yù)測(cè)價(jià)值,如平均血小板容積(MPV)已經(jīng)被報(bào)道稱其在預(yù)測(cè)房顫患者發(fā)生腦梗死具有一定的價(jià)值[5]。除此之外,Hijazi等[6]報(bào)道認(rèn)為肌鈣蛋白I和N末端腦鈉鈦前體(NT-proBNP)與房顫患者發(fā)生缺血性腦卒中的風(fēng)險(xiǎn)密切相關(guān)。然而,關(guān)于中性粒細(xì)胞淋巴細(xì)胞比值(NLR)與房顫患者發(fā)生腦梗死的關(guān)系很少有報(bào)道。本研究旨在探討非瓣膜病房顫患者NLR和缺血性腦卒中發(fā)生的關(guān)系。
1 資料與方法
1.1 臨床資料 選取2014年4月—2015年4月在我院心內(nèi)科住院診斷為非瓣膜病心房顫動(dòng)患者306例,均符合歐洲心臟病協(xié)會(huì)(ESC)2010年關(guān)于房顫診斷及治療的指南[7]。排除嚴(yán)重肝腎功能不全、心功能不全者,排除嚴(yán)重感染、外傷、惡性腫瘤、血液系統(tǒng)疾病、結(jié)締組織疾病、未經(jīng)治療的甲狀腺功能亢進(jìn)癥、近6個(gè)月內(nèi)有過(guò)輸血史及3個(gè)月內(nèi)有過(guò)外科手術(shù)史,排除風(fēng)濕性心臟病、人工瓣膜置換術(shù)或修補(bǔ)術(shù)等的患者。根據(jù)近期是否發(fā)生過(guò)缺血性腦卒中事件分為房顫合并腦卒中組(聯(lián)合組)102例:男64例,女38例,年齡59~86(70±10)歲,其中既往有高血壓76例、糖尿病24例,冠心病病史44例;單純房顫組(單純組)204例:男96例,女108例,年齡56~80(68±12)歲,其中既往有高血壓110例、糖尿病23例、冠心病病史88例。同時(shí)選取同期在我院住院的正常竇性心律患者作為對(duì)照組112例:男88例,女24例,年齡56~74(62±9)歲,其中既往有高血壓96例,糖尿病24例,冠心病44例。本研究經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn),患者及家屬同意并簽署知情同意書(shū)。
1.2 觀測(cè)指標(biāo)與方法 記錄患者的一般資料,如性別、年齡、高血壓病史、冠心病病史、糖尿病病史、高脂血癥病史及吸煙飲酒史。于入院第2天清晨空腹采集肘前靜脈血,采用BC-5380/BC-6800全自動(dòng)血細(xì)胞分析儀(深圳邁瑞生物醫(yī)療電子股份有限公司)進(jìn)行血常規(guī)檢查,包括白細(xì)胞(WBC)、中性粒細(xì)胞(N)、淋巴細(xì)胞(L)、NLR、紅細(xì)胞分布寬度(RDW)、紅細(xì)胞(RBC)、血紅蛋白(Hb)、血小板 (PLT)、平均血小板容積(MPV)等,應(yīng)用競(jìng)爭(zhēng)性酶聯(lián)免疫分析(ELISA)定量測(cè)定NT-proBNP,同時(shí)應(yīng)用東芝產(chǎn)TBA 120 FR全自動(dòng)生化分析儀進(jìn)行血生化檢查包括天冬氨酸氨基轉(zhuǎn)氨酶(AST)、谷丙酸氨基轉(zhuǎn)氨酶(ALT)、血肌酐(SCr)、血糖(Glu)、總膽固醇(TC)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C),低密度脂蛋白膽固醇(LDL-C)以及凝血功能D二聚體(D-D)、纖維蛋白原(Fib)等。并記錄住院期間超聲心動(dòng)圖、心電圖及24h動(dòng)態(tài)心電圖檢查結(jié)果。
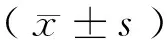
2 結(jié) 果
2.1 基線資料比較 聯(lián)合組在高血壓病史、HASBLED、CHADS2以及CHA2DS2-VASc評(píng)分與對(duì)照組、單純組間比較差異具有顯著統(tǒng)計(jì)學(xué)意義(P<0.01)。見(jiàn)表1。
2.2 各組間實(shí)驗(yàn)室檢查結(jié)果比較 與單純組相比,聯(lián)合組的除AST、Glu、Fib、HDL-C外,余指標(biāo)比較差異均具有統(tǒng)計(jì)學(xué)意義(P<0.01或P<0.05)。與對(duì)照組相比,聯(lián)合組的WBC、N、L、NLR、RDW、ALT、D-D、NT-proBNP,差異具有統(tǒng)計(jì)學(xué)意義(P<0.01)。見(jiàn)表2。
2.3 發(fā)生缺血性腦卒中的單因素分析 為進(jìn)一步明確NLR與房顫患者發(fā)生缺血性腦卒中的關(guān)系,計(jì)算NLR四分位數(shù)間距,將AF患者分為NLR≥3.56組與NLR<3.56組,比較2組基本臨床資料。見(jiàn)表3。
注:aP為聯(lián)合組與單純組比較比較;bP聯(lián)合組與對(duì)照組比較

表2 患者實(shí)驗(yàn)室檢查結(jié)果
注:aP為聯(lián)合組與單純組比較比較,bP聯(lián)合組與對(duì)照組比較。
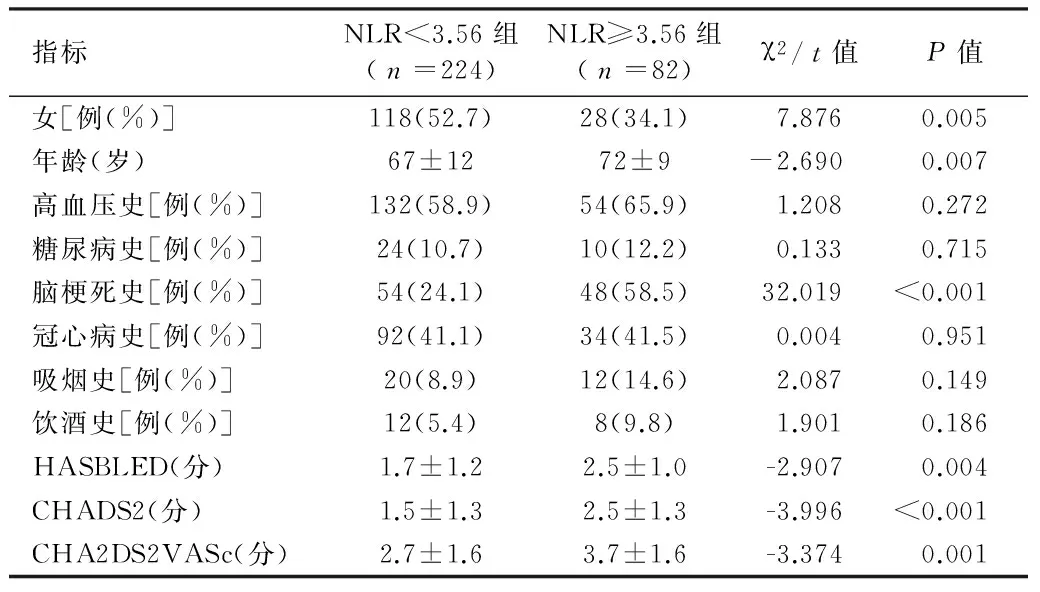
表3 NLR≥3.65組與NLR<3.65組的一般臨床資料比較
2.4 多因素Logistic回歸分析 將單因素分析中比較有統(tǒng)計(jì)學(xué)差異的指標(biāo)作為自變量,將是否發(fā)生缺血性腦卒中作為應(yīng)變量,進(jìn)行多元Logistic回歸分析,結(jié)果只有NLR、CHADS2及CHA2DS2-VASc評(píng)分為房顫患者發(fā)生缺血性腦卒中的獨(dú)立危險(xiǎn)因素。見(jiàn)表4。

表4 非瓣膜病心房顫動(dòng)患者發(fā)生缺血性腦卒中的危險(xiǎn)因素
2.5 ROC工作曲線 NLR的ROC曲線下面積為0.718(95%CI 0.627~0.809),最佳的診斷截?cái)嘀禐?.79,敏感度和特異度分別為66.7%和70.6%。見(jiàn)圖1。
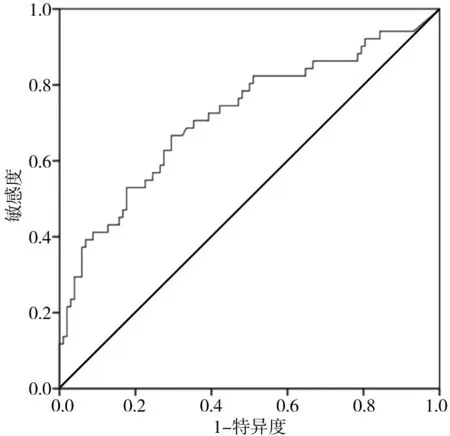
圖1 NLR預(yù)測(cè)非瓣膜病心房顫動(dòng)患者發(fā)生缺血性腦卒中的ROC曲線
3 討 論
心房顫動(dòng)是目前臨床上最常見(jiàn)的心律失常之一,房顫患者發(fā)生缺血性腦卒中事件的風(fēng)險(xiǎn)是非房顫患者的5倍,且由房顫導(dǎo)致的卒中占所有腦卒中患者的20%以上[8]。因此對(duì)于房顫患者,如能早期預(yù)測(cè)腦梗死的發(fā)生并早期預(yù)防,對(duì)于患者預(yù)后及降低病死率具有重要的臨床意義[9]。目前臨床上評(píng)價(jià)房顫患者栓塞風(fēng)險(xiǎn)的方法有很多,最常用的有CHADS2及CHA2DS2VASc評(píng)分系統(tǒng)[10]。房顫的發(fā)病機(jī)制尚未完全明了,目前的研究認(rèn)為房顫的發(fā)生與心房結(jié)構(gòu)重構(gòu)及電重構(gòu)等密切相關(guān),除此之外,研究認(rèn)為炎性反應(yīng)在房顫的病理生理過(guò)程中也起到了重要的作用[11]。目前研究證實(shí),CRP與房顫的發(fā)生、持續(xù)時(shí)間及復(fù)發(fā)均相關(guān),此外一些新型炎性標(biāo)志物如NLR,RDW等也被發(fā)現(xiàn)與房顫有關(guān)[12]。例如,有研究結(jié)果顯示紅細(xì)胞分布寬度(RDW)和房顫的發(fā)生之間有關(guān)聯(lián),并且與房顫患者發(fā)生缺血性腦卒中事件相關(guān)[13]。而Gibson等[14]在另外一個(gè)研究中發(fā)現(xiàn)NLR與冠狀動(dòng)脈旁路移植術(shù)后的新發(fā)房顫相關(guān),Im等[15]通過(guò)研究也證實(shí)了NLR是房顫患者射頻消融術(shù)后復(fù)發(fā)的獨(dú)立預(yù)測(cè)因子。然而,關(guān)于NLR與房顫患者發(fā)生栓塞風(fēng)險(xiǎn)的研究目前尚少。
本研究結(jié)果顯示,聯(lián)合組NLR水平均顯著高于單純組及對(duì)照組。多因素Logistic回歸分析結(jié)果顯示, NLR增高以及高CHADS2、CHA2DS2VASc評(píng)分為房顫患者發(fā)生缺血性腦卒中的危險(xiǎn)因素。因此我們推斷,NLR可能與房顫患者發(fā)生缺血性腦卒中相關(guān)。推測(cè)其可能的機(jī)制為心房顫動(dòng)患者體內(nèi)炎性反應(yīng)及氧化應(yīng)激等導(dǎo)致血液高凝,即所謂的血栓前狀態(tài),從而致使缺血性腦卒中的發(fā)生[16,17]。
據(jù)研究報(bào)告稱,NLR比值是體內(nèi)炎性反應(yīng)及氧化應(yīng)激激活的標(biāo)志物,而且NLR增高可作為心血管疾病進(jìn)展的預(yù)測(cè)因子,除此之外,NLR也可為心血管疾病遠(yuǎn)期預(yù)后提供參考[18]。中性粒細(xì)胞是體內(nèi)的非特異性炎性反應(yīng)的標(biāo)志物,淋巴細(xì)胞則與體內(nèi)氧化應(yīng)激反應(yīng)相關(guān),NLR包含了2種白細(xì)胞亞型的信息,反映了體內(nèi)中性粒細(xì)胞與淋巴細(xì)胞水平的平衡狀態(tài),較單一指標(biāo)更能反應(yīng)全身性炎性反應(yīng)。此外,NLR是一個(gè)容易獲得且便宜方便的指標(biāo),因此對(duì)于房顫患者監(jiān)測(cè)NLR水平可能具有重要意義[19]。
此外,本研究還發(fā)現(xiàn),NLR增高的患者腦梗死發(fā)生率顯著高于NLR較低組(P<0.01),并且CHADS2及 CHA2DS2-VASc評(píng)分在NLR增高的患者中也顯著增高。本研究ROC診斷曲線顯示,房顫患者NLR>2.79預(yù)測(cè)腦梗死的敏感度和特異度分別為66.7%和70.6%。因此,在臨床上除了使用CHADS2及 CHA2DS2-VASc評(píng)分系統(tǒng)外,炎性因子如NLR對(duì)房顫患者并發(fā)腦梗死可能也具有重要的預(yù)測(cè)價(jià)值。因此我們認(rèn)為非瓣膜病心房顫動(dòng)患者NLR比值變大對(duì)預(yù)測(cè)腦栓塞發(fā)生具有重要意義。對(duì)于房顫患者的臨床管理中,對(duì)于高NLR的房顫患者,即使CHADS2及 CHA2DS2-VASc評(píng)分不高,也許抗栓治療是合理的,但需要進(jìn)一步研究證實(shí)。
1 Ahlehoff O,Gislason G,Lamberts M,et al.Risk of thromboembolism and fatal stroke in patients with psoriasis and nonvalvular atrial fibrillation: a Danish nationwide cohort study[J].J Intern Med,2015,277(4):447-455.2 Boriani G,Laroche C,Diemberger I,et al.Asymptomatic atrial fibrillation: clinical correlates, management, and outcomes in the EORP-AF Pilot General Registry[J].Am J Med,2015,128(5):509-518.
3 Kurt M,Tanboga IH,Buyukkaya E,et al.Relation of red cell distribution width with CHA2DS2-VASc score in patients with nonvalvular atrial fibrillation[J].Clin Appl Thromb Hemost,2014,20(7):687-692.
4 Ciszewski J,Maciag A,Kowalik I,et al.Comparison of the rhythm control treatment strategy versus the rate control strategy in patients with permanent or long-standing persistent atrial fibrillation and heart failure treated with cardiac resynchronization therapy - a pilot study of Cardiac Resynchronization in Atrial Fibrillation Trial (Pilot-CRAfT): study protocol for a randomized controlled trial[J].Trials,2014,15(15):386.
5 Varol E,Ozaydin M.Confounding factors should be considered in the evaluation of mean platelet volume in nonvalvular atrial fibrillation[J].Blood Coagul Fibrinolysis,2015,26(2):230.
6 Hijazi Z,Oldgren J,Andersson U,et al.Cardiac biomarkers are associated with an increased risk of stroke and death in patients with atrial fibrillation: a Randomized Evaluation of Long-term Anticoagulation Therapy (RE-LY) substudy[J].Circulation,2012,125(13):1605-1616.
7 Camm AJ,Kirchhof P,Lip GY,et al.Guidelines for the management of atrial fibrillation the task force for the management of atrial fibrillation of the european society of cardiology (ESC)[J].Europace,2010,12(10):1360-1420.
8 王立旗,霍本良,呂長(zhǎng)泳,等.華法令預(yù)防非瓣膜病性心房顫動(dòng)血栓栓塞的臨床研究[J].疑難病雜志,2011,10(4):296-297.
9 Lip GY.Can we predict stroke in atrial fibrillation?[J].Clin Cardiol,2012,35(1):S21-S27.
10 Apostolakis S,Lane DA,Buller H,et al.Comparison of the CHADS2, CHA2DS2-VASc and HAS-BLED scores for the prediction of clinically relevant bleeding in anticoagulated patients with atrial fibrillation: the AMADEUS trial[J].Thromb Haemost,2013,110(5):1074-1079.
11 Wu N,Chen X,Cai T,et al.Association of inflammatory and hemostatic markers with stroke and thromboembolic events in atrial fibrillation: a systematic review and meta-analysis[J].Can J Cardiol,2015,31(3):278-286.
12 H?glund N,Andersson J,Almroth H,et al.The predictive value of C-reactive protein on recurrence of atrial fibrillation after cardioversion with or without treatment with atorvastatin[J].Int J Cardiol,2013,167(5):2088-2091.
13 Dabbah S,Hammerman H,Markiewicz W,et al.Relation between red cell distribution width and clinical outcomes after acute myocardial infarction[J].Am J Cardiol,2010,105(3):312-317.
14 Gibson PH,Cuthbertson BH,Croal BL,et al.Usefulness of neutrophil/lymphocyte ratio as predictor of new-onset atrial fibrillation after coronary artery bypass grafting[J].Am J Cardiol,2010,105(2):186-191.15 Im SI,Shin SY,Na JO,et al.Usefulness of neutrophil/lymphocyte ratio in predicting early recurrence after radiofrequency catheter ablation in patients with atrial fibrillation[J].Int J Cardiol,2013,168(4):4398-4400.16 Saliba W,Barnett-Griness O,Elias M,et al.Neutrophil to lymphocyte ratio (NLR) and risk of first episode stroke in patients with atrial fibrillation: a cohort study[J].J Thromb Haemost,2015,doi:p.111/jth.13006.
17 Akil E,Akil MA,Varol S,et al.Echocardiographic epicardial fat thickness and neutrophil to lymphocyte ratio are novel inflammatory predictors of cerebral ischemic stroke[J].J Stroke Cerebrovasc Dis,2014,23(9):2328-2334.
18 Shao Q,Chen K,Rha SW,et al.Usefulness of neutrophil/lymphocyte ratio as a predictor of atrial fibrillation: a meta-analysis[J].Arch Med Res,2015,46(3):199-206.
19 胡曉燕,白海.自噬基因Beclin-1在急性淋巴細(xì)胞白血病中的表達(dá)及其意義[J].解放軍醫(yī)藥雜志,2012,24(12):21-23.
The study of neutrophil/lymphocyte ratio and its relationship with ischemic stroke in patients with non valvular atrial fibrillation
HUANGRui,HUANGCongxin,TONGSuiyang,YANLi,XUSichi,SHENYujiao.DepartmentofCardiology,RenminHospitalofWuhanUniversity,HubeiProvince,Wuhan430060,China
Correspondingauthor:HUANGCongxin,E-mail:huangcongxin@vip.163.com
Objective To investigate the relationship between the ratio of neutrophil to lymphocyte (NLR) and ischemic stroke in patients with atrial fibrillation (AF) of non valvular disease.Methods From 2013 April to 2015 April, 306 cases of non valvular atrial fibrillation patients were enrolled, according to whether the recent occurrence of ischemic stroke or not, they were divided into atrial fibrillation associated with ischemic stroke (combined group) and AF with non-cerebral ischemic stroke (simple group), and same period of hospitalized normal sinus rhythm patients (112 cases) as the control group. Calculated the NLR four percentile interval, AF patients were divided into NLR greater than or equal to 3.56 group and NLR<3.56 group. The basic clinical data and 24 h laboratory test, 24 h dynamic electrocardiogram and echocardiography were performed and the correlation analysis was carried out.Results The combined group’s history of hypertension occurrence rate, NLR, RDW, WBC levels, compared with the control group and simple group, the difference was statistically significant (P=0.01 or 0.05).Compared with simple group except AST, Glu, Fib, HDL-C,rest indices’ differences were statistically significant in combined group(P= 0.01 or 0.05); combined group’s WBC,N,L,NLR,RDW,ALT,D-D,and NT proBNP had statistically significant differences from control group (P=0.01 or 0.05).NLR>3.65 group’s sex,age,cerebral infarction history,HASBLED score,the CHADS2 score,CHA2DS2VASc score had statistics significance difference from NLR<3.56 group and cerebral thrombus(P=0.01 or 0.05).Multivariate Logistic regression analysis showed that the risk factors of ischemic stroke in patients with atrial fibrillation were high NLR,CHADS2 and CHA2DS2VASc.The area under the NLR curve of ROC was 0.718(P<0.001),the best diagnostic cutoff value was 2.79. Conclusion The increase of NLR in patients with non valvular atrial fibrillation may be closely related to the occurrence of ischemic stroke.
Neutrophil/lymphocyte ratio; Non valvular atrial fibrillation; Ischemic stroke
國(guó)家科技支撐計(jì)劃項(xiàng)目(No.2011BAI11B12)
430060 武漢大學(xué)人民醫(yī)院心內(nèi)科
黃從新,E-mail:huangcongxin@vip.163.com
10.3969 / j.issn.1671-6450.2015.10.002
2015-06-04)

