亞臨床甲狀腺功能減退與2型糖尿病血管并發癥關系的研究
褚璇,李偉,孫娟,趙猛
徐州醫學院附屬醫院內分泌科,江蘇徐州 221002
2 型糖尿病(type 2 diabetesmellitus,T2DM)患者中亞臨床甲狀腺功能減退 (subclinical hypothyroidism,SCH)的發病率高于非糖尿病患者,國外報道為4%~22.4%不等[1]。并且SCH可能與糖尿病血管并發癥之間存在一定的相關性。然而目前國內外相關研究結果不一,并且選擇的病例大多為TSH<10m IU/L的SCH患者。因此,該研究通過分析T2DM合并不同程度SCH患者的臨床資料和糖尿病血管并發癥發病率之間的差異,探討SCH與T2DM血管并發癥的關系,現報道如下。
1 資料與方法
1.1 一般資料
選取2014年6—12月該院內分泌科住院的2型糖尿病患者130例。其中男性59例,女性71例,平均年齡(58.83±12.38)歲,糖尿病病程(8.62±5.69)年。 根據是否合并SCH分為單純糖尿病組(DM組)81例和亞臨床甲狀腺功能減退組 (SCH組)49例。SCH組以TSH=10m IU/L為切點組內分為SCH1組38例(4.2 m IU/L≤TSH<10m IU/L)和 SCH2組 11例(TSH≥10m IU/L)。 所有患者均排除糖尿病急性并發癥、既往具有甲狀腺疾病史和服用可能影響甲狀腺功能的藥物者。
1.2 檢測指標和方法
記錄所有患者的性別、年齡、糖尿病病程、合并冠心病及腦梗死情況。測量身高、體重,計算體質量指數(Body Mass Index,BMI)。受試者人院第2日空腹采血測糖化血紅蛋白(glycosylated hemoglobin A1c,HbAlc)、甘油三酯(triglyceride,TG)、總膽固醇(total cholesterol,TC)、低密度脂蛋白膽固醇(1ow density lipoprotein cholesterin,LDL-C)、高密度脂蛋白(high density lipoprotein cholesterin,HDL-C),游離三碘甲狀腺原氨酸(free triiodothyronine,FT3)、游離四碘甲狀腺原氨酸(free thyroxine,FT4)、促甲狀腺激素(thyroid stimu1ating hormone,TSH)。 留取晨尿測定尿微量白蛋白/尿肌酐比值。行頸部動脈超聲檢查明確有無頸動脈粥樣硬化斑塊形成。所有患者經眼科醫師散瞳后用眼底鏡檢查眼底。甲狀腺激素采用電化學發光法,HbA1c采用高壓液相法,尿微量白蛋白采用干化學法,血脂由日立7600型全自動生化分析儀檢測。
1.3 診斷標準
T2DM:1999年世界衛生組織糖尿病診斷標準。SCH:2012年ATA/AACE《成人甲減的診治指南》診斷標準。冠心病:既往有心絞痛、心肌梗死病史,心電圖提示ST-T明顯異常或既往行冠脈造影明確診斷者。腦梗死:既往頭顱CT或核磁確診者。糖尿病視網膜病變:2002年國際糖尿病視網膜病變分級標準。糖尿病腎病:2013年《中國2型糖尿病防治指南》尿微量白蛋白/尿肌酐≥30mg/mmol。
表1 2型糖尿病合并SCH組和單純糖尿病組臨床指標比較(±s)
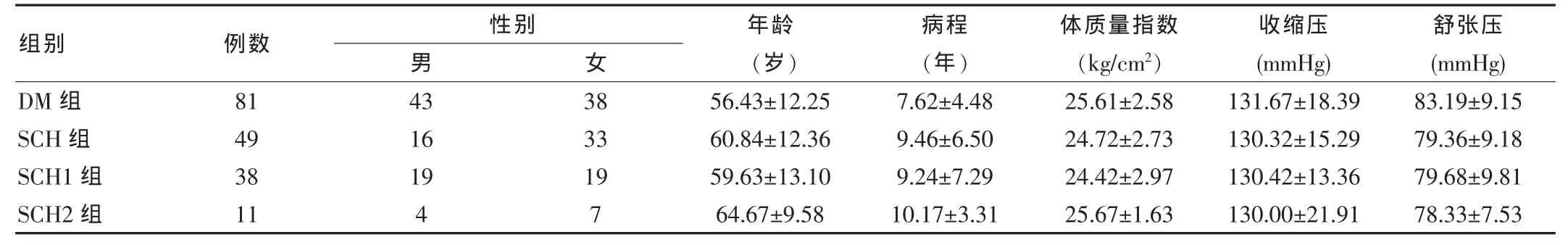
表1 2型糖尿病合并SCH組和單純糖尿病組臨床指標比較(±s)
組別DM組SCH組SCH1組SCH2組例數81 49 38 11性別男43 16 19 4女38 33 19 7年齡(歲)56.43±12.25 60.84±12.36 59.63±13.10 64.67±9.58病程(年)7.62±4.48 9.46±6.50 9.24±7.29 10.17±3.31體質量指數(kg/cm2)25.61±2.58 24.72±2.73 24.42±2.97 25.67±1.63收縮壓(mmHg)131.67±18.39 130.32±15.29 130.42±13.36 130.00±21.91舒張壓(mmHg)83.19±9.15 79.36±9.18 79.68±9.81 78.33±7.53
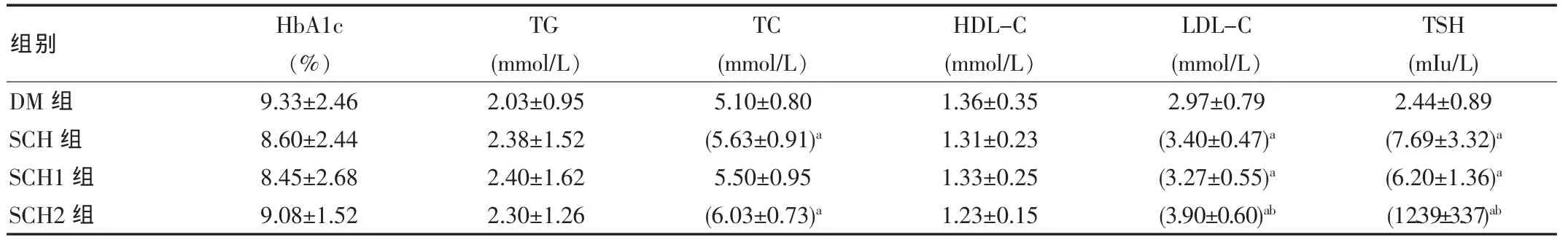
續
1.4 統計方法
應用SPSS19.0統計軟件進行統計學分析,計量資料以均數士標準差(±s)表示,兩組間比較采用t檢驗。計數資料以百分率表示,比較采用χ2檢驗。P<0.05認為差異有統計學意義。
2 結果
2.1 SCH組與DM組一般資料比較
SCH組TC、LDL-C水平明顯高于DM組,差異有統計學意義(P<0.05)。 年齡、病程、BMI、血壓、HbAlc、TG、HDL-C兩組比較差異無統計學意義(P>0.05);見表1。
2.2 SCH組與DM組血管并發癥發病率的比較
SCH組冠心病、頸動脈硬化和糖尿病腎病(DN)發病率高于DM組,差異有統計學意義(P<0.05)。兩組患者腦梗塞、糖尿病視網膜病變發病率差異無統計學意義(P>0.05),見表 2。
2.3 SCH 1和SCH 2組比較
SCH1和SCH2組患者在年齡、病程、BMI、血壓、HbA1c、TC、TG、HDL-C 比較差異無統計學意義(P>0.05)。SCH2組LDL-C水平高于SCH1組,差異有統計學意義(P<0.05)。 SCH1和SCH2組患者冠心病、腦梗塞、頸動脈硬化、糖尿病腎病發病率差異無統計學意義(P>0.05)。SCH2組糖尿病視網膜病變發病率高于SCH1組和DM組,差異有統計學意義(P<0.05);見表1、表2。

表2 2型糖尿病合并SCH組和單純糖尿病組血管并發癥發病率比較[n(%)]
3 討論
糖尿病患者合并甲狀腺功能異常的發生率是非糖尿病患者的2~3倍,其中以SCH最常見,約占40%以上。T2DM合并SCH的發病機制可能包括①糖尿病與甲狀腺疾病有共同的遺傳免疫學基礎;②糖尿病是一種炎癥性疾病。腫瘤壞死因子、白細胞介素-1、6等炎癥因子明顯增高,抑制甲狀腺激素的產生;③糖尿病患者5’-脫碘酶活性下降,導致T4向T3轉化降低;④糖尿病患者血清糖基化終末產物堆積,使甲狀腺糖基化終末產物受體蛋白表達增高,導致甲狀腺成為高糖攻擊的靶器官之一。目前國內外多項研究結果顯示SCH與糖尿病腎病的發生密切相關,但與糖尿病視網膜病變和大血管并發癥的發生是否有關說法不一。冠心病、腦梗死是T2DM主要的大血管并發癥,而頸動脈粥樣硬化是大血管病變的主要特征。SCH可以通過影響血脂代謝、炎癥反應、凝血纖溶系統以及損傷內皮細胞功能等加速動脈硬化的發生。多數研究認為SCH增加了冠心病的發病風險,是冠心病獨立的危險因素[2],同時也是T2DM合并冠心病的危險因素[3]。該研究發現T2DM合并SCH患者頸動脈硬化和冠心病的發病率明顯升高。但腦梗死的發病率與甲狀腺功能正常者無顯著性差異,與部分研究結果一致[4]。但該研究僅通過既往病史診斷腦梗死,未再進行頭顱MRI或CT檢查的評估,存在一定的局限性。
有研究認為SCH,尤其是TSH≥10 m IU/L的SCH與血脂紊亂及動脈硬化密切相關[5],TSH≥10m IU/L者存在較高的心血管病風險,而TSH在 5~10 m IU/L的SCH患者此改變不明顯。該研究發現SCH組患者TC和LDL-C的水平明顯高于對照組,冠心病和頸動脈硬化的發生率明顯升高,與研究結果一致。TSH≥10m IU/L的SCH2組患者的LDL-C的水平高于TSH在4.2~10 m IU/L之間的SCH1組患者,但并未發現兩組患者在糖尿病大血管并發癥發病率中的差異。可能與本研究中SCH2組樣本量較少有關。
糖尿病視網膜病變和糖尿病腎病是T2DM最主要的微血管并發癥。從目前的研究結果看,SCH與DN的發生有關比較明確,而與糖尿病視網膜病變的相關性說法不一[6-7]。該研究中,SCH組與DM組相比,糖尿病腎病的發病率明顯升高,且隨著TSH水平的升高,糖尿病腎病的發病率進一步升高。SCH組與DM組糖尿病視網膜病變發病率并無明顯差異,與研究結果一致[6]。然而SCH2組較DM組糖尿病視網膜病變的發病率明顯升高。因此SCH與糖尿病視網膜病變的發生風險可能與高水平的TSH有關。尚需要進行大樣本的臨床觀察進一步明確。
綜上所述,T2DM合并SCH患者易發生脂代謝紊亂,冠心病、頸動脈硬化和糖尿病腎病的發病率明顯升高。TSH≥10m IU/L的糖尿病患者糖尿病視網膜病變的發生率明顯升高。有研究發現SCH引起的內皮功能障礙經左旋甲狀腺鈉片替代治療后可以明顯好轉[8]。對糖尿病合并SCH患者進行甲狀腺激素的替代治療,是否可以延緩或減輕糖尿病血管并發癥的發生、發展,還需進行前瞻性的臨床試驗得以證實。
[1]Kadiyala R,Peter R,Okosieme OE.Thyroid dysfunction in patients with diabetes:clinical implications and screening strategies[J].Int JClin Pract,2010,64(8):1130-1139.
[2]Park YJ,Lee YJ,Choi SI,et al.Impact of subclinical hypothyroidism on the coronary artery disease in apparently healthy subjects[J].Eur J Endocrinol,2011 Jul,165(1):115-121.
[3]張冬磊,徐援,王廣,等.2型糖尿病合并冠心病與亞臨床甲狀腺功能減退癥的關系[J].中國醫藥導報,2015,12(9):77-80.
[4]沈艷軍,畢會民.亞臨床甲狀腺功能減退與糖尿病慢性并發癥相關性研究[J].中華老年醫學雜志,2012,31(4):294-298.
[5]王曉軍,劉文星,徐麗梅,等.亞臨床甲狀腺功能減退患者血脂與頸動脈硬化的關系[J].廣東醫學,2010,31(6):766-768.
[6]Chen HS,Wu TE,Jap TS.Subclinical hypothyroidism is a risk factor for nephropathy and cardiovascular diseases in Type 2 diabetic patients[J].Diabetic Medicine,2007,24(12):1336-1344.
[7]Kim BY,Kim CH,Jung CH,et al.Association between subclinical hypothyroidism and severe diabetic retinopathy in Korean patientswith type 2 diabetes[J].Endocr J,2011,58(12):1065-1070.
[8]Kasatkina SG,Panova TN.Impact of replacement therapy for subclinical hypothyroidism on cardiovascular risk markem in patients with type 2 diabetesmellitus[J].Ter Arkh,2012,84(11):47-50.

