中醫辨證分型治療顏面激素依賴性皮炎5 4例臨床研究
孫小勤
(揚州市中醫院,江蘇揚州225002)
由于反復或長期不規范的使用皮質類固醇激素(簡稱激素)外用制劑或誤用含激素的化妝品而導致的激素依賴性皮炎近年來發病率呈上升趨勢,已成為皮膚科臨床的常見病、多發病。該病大多發生于中青年女性的面部,嚴重影響容顏外觀,除造成面部鮮紅腫脹、癢痛交作、灼熱緊繃不適之皮膚疾苦外,還給患者帶來極大的心理負擔。筆者近年對接診的顏面激素依賴性皮炎患者采用中醫辨證分型施治的方法,取得較為理想的療效,并設置西藥對照組做療效比較,現將結果報告如下。
1 臨床資料
1.1 一般資料 102例顏面激素依賴性皮炎患者均來自我院皮膚科門診,隨機分為治療組和對照組。治療組54例:男9例,女45例;年齡18~55歲,平均年齡(31.42±3.71)歲;病程 3~60 個月,平均病程(23.34±10.12)月;外用激素制劑或含激素的化妝品 1~36 個月,平均時間(18.44±11.36)月。對照組 48例:男8例,女40例;年齡18~55歲,平均年齡(31.36±3.27)歲;病程 3~60 個月,平均病程(24.52±9.65)月;外用激素制劑或含激素的化妝品1.5~35個月,平均時間(17.89±10.72)月。 2 組患者性別、年齡、病程以及外用激素使用時間等方面經統計學比較,差異無顯著性(P>0.05),具有可比性。
1.2 診斷標準 所有入選病例臨床診斷參照《美容皮膚科學》[1]及《中醫美容學》[2]中“粉花瘡”的診斷標準。(1)有外用糖皮質激素或含有激素的化妝、護理外用產品的經歷;(2)外用藥時間連續1個月或間斷使用2個月以上;(3)已對糖皮質激素制劑或產品產生依賴性,即一旦停用后病情復發甚至反跳加重;(4)臨床皮損有紅斑或潮紅、丘疹、水腫、皮膚萎縮、變薄、發亮、鱗屑等,嚴重者有毛細血管擴張、痤瘡、酒糟鼻樣改變、毳毛增粗增多以及色素沉著等,自覺癥狀有灼熱、瘙癢、干燥或刺痛、遇熱面部烘熱、面皮干皺或緊繃感等。
中醫辨證分型,筆者根據病變的發生、發展及轉歸,辨為3型。(1)風濕熱毒壅盛型:癥見顏面紅腫,散布丘皰疹,或見膿皰疹,滋水淋漓,瘙癢難耐,口苦黏膩,舌紅苔薄黃膩,脈弦滑。(2)熱毒傷陰風燥型:癥見顏面潮紅,遇熱烘熱,灼熱如針刺,脫屑干燥,緊繃不適,口干欲飲,舌紅苔薄少,脈細小數。(3)血少津枯瘀滯型:癥見紅斑隱隱,顴頰紅絲,色斑點點,毳毛增多,晦暗失潤,癢痛交作,舌質淡紫苔薄欠津,脈細澀。
1.3 納入標準 (1)年齡 18~55歲,男女不限;(2)明確診斷激素依賴性皮炎并發于面部的病例;(3)中醫辨證符合上述3個證型者;(4)近2周內無服用其他內服藥物;(5)能按時復診及隨訪者。
1.4 排除標準 合并有心、腦、肝、腎等重要臟器病變以及內分泌、造血系統嚴重疾病者;妊娠或準備妊娠以及哺乳期婦女;不能按要求撤除激素的使用并完成整個治療過程者。
2 治療方法
2.1 治療組 按中醫辨證分型施治。
2.1.1 風濕熱毒壅盛型 選用消風散合化斑解毒湯加減。藥用桑白皮10g,地骨皮10g,黃芩10g,知母 10g,丹皮 10g,赤芍 10g,銀花 10g,連翹 10g,苦參10g,牛蒡子 10g,生石膏 30g,生地 30g,蟬衣 5g,生甘草5g。若腫甚,滲出多加冬瓜皮10g、六一散10g;若見膿皰加野菊花15g、蒲公英15g;若癢甚加白僵蠶10g、白鮮皮15g;若口苦,苔黃膩,肝膽濕熱去桑白皮、地骨皮、生石膏,加龍膽草10g、茵陳15g、山梔10g;若便溏腹脹腸胃濕熱去生石膏、生地,加黃連6g、大腹皮10g;若面紅甚,紅血絲多加凌霄花10g、槐花10g、菊花10g。
2.1.2 熱毒傷陰風燥型 選用清瘟敗毒飲加減。藥用水牛角 30g,生石膏 30g,生地 30g,黃連 6g,黃芩10g,知母 10g,淡竹葉 10g,丹皮 10g,赤芍 10g,玄參10g,銀花 10g,凌霄花 10g,菊花 10g,生甘草 3g。 若見膿皰加連翹15g、重樓15g;若癢甚加白僵蠶10g、蟬衣6g、白蒺藜15g;脫屑干燥甚加北沙參15g、天冬10g、麥冬10g;紅血絲重加茜草10g、仙鶴草15g、玫瑰花6g。
2.1.3 血少津枯瘀滯型 選用地黃飲子加減。藥用生地 15g,熟地 15g,首烏 15g,白蒺藜 15g,當歸 10g,玄參 10g,丹皮 10g,赤芍 10g,玫瑰花 10g,紅花 10g,菊花10g,白僵蠶10g,生甘草5g。若少氣懶言加黃芪 15g、黨參15g、白術 10g;若脫屑多,干燥甚加黃精 15g、麥冬 10g、玉竹 10g。
所有藥物均為中藥顆粒劑 (江陰天江藥業生產),1劑/d,開水沖泡 200mL,分早、晚 2次口服。
2.2 對照組 口服依巴斯汀(江蘇聯環藥業股份有限公司生產,批號 20121001),10mg,1 次/d。
2組患者在水腫或滲出較甚的情況下,均使用地榆煎水做冷濕敷,停止使用一切護膚用品,涂抹橄欖油作為潤面。治療期間囑所有患者均停止使用激素制劑和含激素的化妝品或護理品,給予心理疏導,讓患者明白本病的成因及后果,了解在突然撤除激素后治療的最初1~2周面部可能出現較嚴重的皮損,消除患者的緊張和煩躁,增強戰勝疾病的信心,取得較好的配合。2組均以治療4周為1個療程。
3 療效觀察
3.1 觀察指標 于初診當日和治療第7、14、28天記錄癥狀評分,計算療效指數,記錄不良反應。癥狀積分,按臨床癥狀做以下評分——自覺癥狀:灼熱、瘙癢、疼痛、干皺感、緊繃感,分別按無、輕、中、重計為0~3分;客觀癥狀:紅斑、脫屑、色素沉著、皮膚萎縮、毛細血管擴張分別按無、輕、中、重計為0~3分;丘疹、水皰的計數分別按無、<10、10~20、21~40、>40個計為0~4分。各項癥狀評分相加為總積分值,治療前和治療結束后分別計算患者積分值。療效指數=(治療前積分值-治療后積分值)/治療前積分值×100%。[3]
3.2 療效標準 治愈:療效指數≥90%;顯效:療效指數為60%~89%;有效:療效指數為20%~59%;無效:療效指數<20%。[3]
3.3 統計學方法 數據采用SPSS15.0統計軟件處理,計量資料用 t檢驗,以(±s)表示,計數資料用 χ2檢驗。
3.4 治療結果
3.4.1 2組治療前后癥狀積分變化 見表1。2組患者在入組當日癥狀積分差異無統計學意義(P>0.05),具有可比性。治療第7天,2組患者癥狀積分都略有下降,但較治療前差異無統計學意義(P>0.05);治療第14、28天,治療組癥狀積分明顯低于治療前(P<0.05),亦明顯低于同時期對照組(P<0.05)。
表1 治療組與對照組治療前后癥狀積分變化比較(±s)分

表1 治療組與對照組治療前后癥狀積分變化比較(±s)分
注:與本組治療前比較,▲P<0.05;與對照組治療同時期比較,*P<0.05。
組別7d 14d治療組對照組例數 0d 28d 10.54±2.78 6.98±1.94▲*11.33±2.93 9.46±2.10 54 13.72±4.21 4.76±2.92▲*48 13.14±3.95 7.55±2.69▲
3.4.2 2組患者療效比較 見表2。檢驗2組治愈率、愈顯率以及總有效率(χ2=4.933,P<0.05;χ2=8.010,P<0.05;χ2=6.933,P<0.05)差異均有統計學意義。
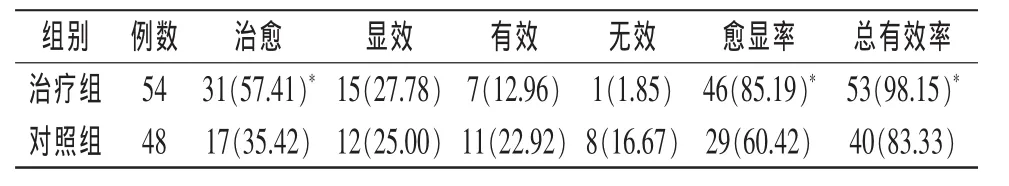
表2 治療組與對照組療效比較 例(%)
3.5 不良反應 治療組有4例治療初期出現輕度腹脹,大便略稀溏,后經方中調入健脾和胃、理氣除濕之藥,腹脹便稀消失。對照組有5例出現嗜睡,2例出現頭痛,但癥狀輕微沒有影響療程的完成。
3.6 復發情況 療程結束2個月后對治愈患者進行隨訪。治療組治愈的31例中有2例復發,復發率為6.45%;對照組治愈的17例中有5例復發,復發率為29.41%。2組復發率比較,差異有統計學意義(P<0.05)。
4 討論
激素依賴性皮炎是近年來由于大量不規范的使用皮質類固醇激素外用制劑而引發的一個新病種,目前國內外的皮膚科專著尚未將該病作為一個獨立的疾病加以闡述,對該病的認識我們可以從中國醫師協會皮膚科分會美容專業組2009年制定的“激素依賴性皮炎診治指南”中得到一些了解[4]。對該病的處理,西醫也只是停留在抗炎、抗過敏、止癢的層面上對癥處理。筆者依據“指南”為指導,將新一代抗組胺依巴斯汀設為對照組。
本病在中醫古醫籍中也無論述,但根據其發病特點及臨床表現,有醫家將其歸屬于“面游風”、“藥毒”、“粉花瘡”、“風毒”、“黧黑斑”等范疇[5]。 究其病因病機,不外風、熱、濕邪蘊阻肌膚,加之濫用、久用激素類藥物,致溫燥化毒,毒熱之邪蘊結腠理,外侵皮毛,浸淫血脈而使皮膚出現紅斑、丘疹、灼熱、毛細血管擴張等;熱毒郁久,耗傷陰血,陰傷血燥,肌膚失養而見皮膚干燥、脫屑、瘙癢、疼痛、干皺、緊繃感,甚至皮膚萎縮等[6]。
依據對本病的病因病機的分析以及臨床表現,將該病辨為風濕熱毒壅盛型、熱毒傷陰風燥型、血少津枯瘀滯型3型,這3型基本涵蓋了面部激素依賴性皮炎的3個階段,即急性期、緩解期和恢復期。由于患者反復多次應用皮質類固醇激素治療面部炎癥,對激素產生依賴性,一旦停止應用,面部炎癥會反跳性加重,這時面部呈現鮮紅腫脹性斑片,并可有丘皰疹、膿皰疹等以滲出為主的急性皮損,通常把有這樣特征的皮膚損害稱為急性期,治療側重于疏風清熱、解毒利濕,方選消風散合化斑解毒湯加減;經過一段時期的治療后,紅斑轉淡,滲出減少,腫脹消退,皮損以紅斑、干燥、大量脫屑為主,這時稱為緩解期,治療以涼血解毒、滋陰潤燥為主,方選清瘟敗毒飲加減;當紅斑變得很淡,以毛細血管擴張或色素沉著為特征損害時稱為恢復期,治療以養血潤燥、活血消斑為主,方選地黃飲子加減。
本臨床觀察表明,應用中醫辨證分型治療顏面激素依賴性皮炎,第1周時癥狀積分下降不明顯,與對照組比較療效不顯著,從第2周開始直至療程結束積分下降的速度和幅度都明顯優于對照組,且復發率也遠遠低于對照組,這反映了中藥調理的緩慢性、漸進性以及徹底性。通過中醫的整體調理,激素依賴性皮炎的自覺癥狀和客觀癥狀都得以消退或改善,表明中藥有抗炎、抗敏、恢復皮膚的屏障作用。為了探索中藥這一系列作用機制,并形成較為穩定的專病特色制劑,擴大樣本量做更深入的臨床、實驗研究是我們今后的研究方向。
[1] 張其亮,李樹萊.美容皮膚科學.北京:人民衛生出版社,2002:157
[2] 趙永耀,黃菲莉.中醫美容學.北京:人民衛生出版社,2002:242
[3] 郝飛,鐘華.他克莫司軟膏治療面部糖皮質激素依賴性皮炎臨床療效觀察.臨床皮膚科雜志,2007,36(1):54
[4] 中國醫師協會皮膚科分會美容專業組.激素依賴性皮炎診治指南.臨床皮膚科雜志,2009,38(8):549
[5] 王臣平,戴光輝,李更先.五花飲加減治療陰虛血熱型糖皮質激素依賴性皮炎 66 例臨床觀察.新中醫,2010,42(11):66
[6] 何斌.面部激素依賴性皮炎的辨治體會.新中醫,2012,44(9):134

