睡眠剝奪對大鼠腦內Aβ表達的影響*
陜西省人民醫院神經內三科(西安710068)
劉 鵬 王 瑾△ 劉 玥 唐 鵬 李 銳▲
睡眠剝奪對大鼠腦內Aβ表達的影響*
陜西省人民醫院神經內三科(西安710068)
劉 鵬 王 瑾△劉 玥 唐 鵬 李 銳▲
目的:觀察睡眠剝奪(SD)后大鼠學習記憶功能及腦內Aβ含量的變化,探討睡眠剝奪導致認知功能減退的機制。方法: 健康Sprague-Dawley大鼠32只隨機平均分為4組,對照3d組(Control-3),睡眠剝奪3d組(SD-3),對照9d組(Control -9),睡眠剝奪9d組(SD-9)。對照組自由食水,良好睡眠;睡眠剝奪組建立睡眠剝奪模型。各組在觀察時間點進行Morris水迷宮評價學習記憶功能之后,斷頭取腦,用免疫組織化學染色方法觀察海馬區Aβ的表達情況。結果:①與對照3d組相比,對照9d組逃逸潛伏期及目標象限時間變化均不大(P>0.05),但SD 3d組逃逸潛伏期延長,目標象限時間縮短(P<0.05)。與對照9d組相比,SD 9d組逃逸潛伏期明顯延長,目標象限時間明顯縮短(P<0.01)。與SD 3d組相比,SD 9d組逃逸潛伏期延長,目標象限時間縮短(P<0.05)。②與對照3d組相比,對照9d組海馬區Aβ表達變化不大(P>0.05),但SD 3d組海馬區Aβ表達增多(P<0.05)。與對照9d組相比,SD 9d組海馬區Aβ表達明顯增多(P<0.01)。與SD 3d組相比,SD 9d組海馬區Aβ表達增多(P<0.05)。結論: 睡眠剝奪可導致大鼠學習及空間記憶功能減退,且具有時間依賴性,其機制可能與睡眠剝奪可增加腦內海馬區Aβ含量有關。
阿爾茨海默病(Alzheimer's disease,AD)是一種神經系統慢性退行性疾病,為癡呆最常見的原因,約占全部癡呆的50%~60%左右[1],其病理特征之一為腦內出現大量老年斑,核心成份是β-淀粉樣蛋白(β-amyloid protein, Aβ)。現已證實,Aβ沉積是AD最早的病理改變和發病的關鍵環節[2]。研究表明,睡眠剝奪(Sleep deprivation,SD)可導致記憶力下降,影響認知功能,與AD的發病有一定關系[3]。本文通過復制SD大鼠模型,觀察不同時間長短的SD對大鼠的學習和記憶功能的影響,同時觀察其腦內海馬區Aβ的表達,進一步明確SD與AD的關系。
材料與方法
1 實驗動物與分組 健康SD大鼠32只,5~7月齡,體重180±20g,雌雄不拘,由西安交通大學醫學院實驗動物中心提供。隨機平均分為4組,對照3d組(Control-3),睡眠剝奪3d組(SD-3),對照9d組(Control -9),睡眠剝奪9d組(SD-9)。自由進食,食標準顆粒飼料,飲自來水。
2 動物模型制作及實驗流程 使用改良多平臺睡眠剝奪法(MMPM)[4]對大鼠進行睡眠剝奪,每日僅允許睡眠2h,睡眠剝奪期間室內40W白熾燈照明,睡眠期間保持室內黑暗,整個過程避免噪音。
實驗前,每亞組8只大鼠同籠飼養,每天于多平臺上適應2h,共2周,之后再開始正式實驗。根據觀察時間不同,睡眠剝奪分別進行3d、9d,對照組置于大平臺,自由食水,良好睡眠。
每只大鼠在觀察時間點處死前行Morris水迷宮認知功能測評,然后斷頭取腦,做腦組織切片免疫組織化學染色,觀察大腦海馬區的Aβ表達情況。
3 材料與試劑 兔抗大鼠Aβ、即用型SABC試劑盒、DAB顯色試劑盒、正常山羊血清均由武漢博士德公司提供;通用Morris水迷宮,上海吉量科技公司。
4 Morris水迷宮實驗 大鼠熟悉環境l周,然后嚴格按文獻記載進行定位航行實驗和空間探索實驗。由視頻監視探頭記錄實驗過程,每只大鼠在同一平臺上游泳,記錄動物找到平臺逃逸的潛伏期,游泳總路程及游泳速度,共測試3次記錄其平均值。允許其在120s內找到平臺,找到后在平臺上保持20s。若在120s內找不到平臺,則將大鼠引導至平臺上保持20s,并將潛伏時記錄為120s。
5 腦組織切片的制作 麻醉后用0.9%氯化鈉溶液和多聚甲醛進行心臟灌注固定,斷頭取腦。在大腦半球距嗅球尖端7~11mm之間冠狀切取約5mm厚腦組織塊,固定、脫水、包埋成臘塊,連續切片,片厚5μm。每只動物連續取3張切片,用于免疫組化染色。
6 腦組織Aβ免疫組化染色觀察 取各組大鼠腦切片行Aβ免疫組化染色。應用圖像信號采集與分析系統,光鏡下隨機計數大腦海馬區各5個不重疊視野(×40)下Aβ陽性斑塊個數求均數。
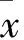
結 果
1 睡眠剝奪對大鼠學習及空間記憶能力的影響 見表1。
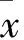
表1 各組大鼠水迷宮實驗潛伏期和目標象限時間的比較(±s)
注:與Control-3比較*P<0.05;與Control-3比較#P>0.05;與Control-9比較△P<0.01;與SD-3比較△P<0.05
與對照3d組相比,對照9d組逃逸潛伏期及目標象限時間變化均不大(P>0.05),但SD 3d組逃逸潛伏期延長,目標象限時間縮短(P<0.05)。與對照9d組相比,SD 9d組逃逸潛伏期明顯延長,目標象限時間明顯縮短(P<0.01)。與SD 3d組相比,SD 9d組逃逸潛伏期延長,目標象限時間縮短(P<0.05)
2 睡眠剝奪對大鼠腦海馬區Aβ表達的影響 見表2。
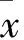
表2 各組大鼠腦海馬區Aβ斑塊數的比較(±s)
注:與Control-3比較*P<0.05;與Control-3比較#P>0.05;與Control-9比較△P<0.01;與SD-3比較△P<0.05
與對照3d組相比,對照9d組海馬區Aβ斑塊數變化不大(P>0.05),但SD 3d組海馬區Aβ斑塊數增多(P<0.05)。與對照9d組相比,SD 9d組海馬區Aβ斑塊數明顯增多(P<0.01)。與SD 3d組相比,SD 9d組海馬區Aβ斑塊數增多(P<0.05)。
討 論
本研究發現,睡眠剝奪(SD)可影響大鼠學習能力及空間記憶功能,且隨睡眠剝奪時間延長而影響加大。同時,睡眠剝奪能增加大鼠腦內海馬區淀粉樣蛋白β(Aβ)的表達,同樣存在時間依賴性。因此,我們認為睡眠剝奪與阿爾茨海默病的發生有密切關系。
AD為最常見的癡呆病因,嚴重危害人類健康,但其病因和發病機制還不完全清楚。在病理學上,AD以腦內出現大量老年斑和神經原纖維纏結為特征。其中老年斑的核心成份是Aβ。現已證實,Aβ沉積是AD最早的病理改變和發病的關鍵環節[2],Aβ是淀粉樣蛋白前體(APP)經過β分泌酶及γ分泌酶切割后的產物,由40(Aβ-40)或42~43(Aβ-42,43)個氨基酸組成的蛋白質。
有研究表明,睡眠障礙與AD發生發展有密切關系[5,6]。Brendan等發現,腦內Aβ濃度存在明確的晝夜波動,正常睡醒周期下,覺醒時腦內Aβ濃度增多,睡眠時Aβ濃度減少。可能與覺醒時神經元活動增多,產生Aβ增多超過了大腦對其的清除,睡眠時神經元活動減少,Aβ產生較少而清除增多所致。本研究發現,睡眠剝奪不但影響大鼠的學習能力和空間記憶能力,而且可增加大鼠腦內海馬區Aβ的表達,且均有時間依賴性,有良好的一致性。說明睡眠剝奪可以增加腦內Aβ的表達,進一步促進AD的發生發展。但目前對睡眠障礙導致AD的具體機制尚不清楚,可能與下列學說有關:①神經元活性學說:研究表明,覺醒時間過長時神經元活性增強,活性增強的神經元可導致更多的Aβ沉積,睡眠時則相反;②應激反應學說:睡眠障礙是一種典型的應激源,可產生三種應激反應,即神經體液反應、氧化應激反應和內質網應激反應。研究表明,睡眠剝奪作為一種應激源,同其他應激形式如孤養,噪音干擾,氣味干擾,強迫游泳等一樣均可增加腦內Aβ沉積。③褪黑素學說:睡眠剝奪可使腦內褪黑素減少,而褪黑素有減少Aβ的生成,聚集及沉積,并可保護神經元免受Aβ的損害等作用,故睡眠剝奪可通過減少褪黑素影響AD的發生。
綜上所述,本研究證實了睡眠剝奪可影響大鼠學習記憶功能,且具有時間依賴性,其機制可能是增加大鼠腦內海馬區Aβ的沉積所致。
[1] Blennow K,De LM,Zetterberg H.Alzheimer'sdisease[J].Lancet,2006,368(9522):387-403.
[2] Henry W. Querfurth, Alzheimer’s Disease[J]. N Engl J Med,2010,362:329-344.
[3] Yo-El S J,Jennifer S. Sleep quality and preclinical Alzheimer Disease[J].JAMA Neurol,2013,70(5): 587-593.
[4] Zhang L,Zhao ZX.0bjectjve and subjective measures for sleep disorders[J].Neurosci Bull,2007,23:236-240.
[5] Antonio DM,Yash BJ,Domenico P. Sleep deprivation impairs memory, tau metabolism , and synaptic integrity of a mouse model of Alzheimer’ s disease with plaques and tangles[J].Neurobiology of Aging, 2014,35(8):1813-1820.
[6] Jae-Eun K,Miranda ML,Randall J.Bateman.Amyloid-βare regulated by orexin and the sleep-wake cycle[J].Science,2009,326(5955):1005-1007.
(收稿:2014-10-30)
*陜西省自然科學基礎研究計劃項目(2013JM4020)
睡眠剝奪 學習障礙 記憶障礙 淀粉樣β蛋白 動物,實驗 大鼠
R742
A
10.3969/j.issn.1000-7377.2015.08.003
△西安交通大學醫學院第一附屬醫院神經內科
▲通訊作者

