中西醫結合治療直腸癌術后腸麻痹的臨床效果觀察
張炳東
作者單位:224600 江蘇省鹽城市響水縣人民醫院
中西醫結合治療直腸癌術后腸麻痹的臨床效果觀察
張炳東
作者單位:224600 江蘇省鹽城市響水縣人民醫院
【摘要】目的探討中西醫結合治療直腸癌術后腸麻痹的臨床效果。方法選取經切除術治療后出現腸麻痹的直腸癌患者60例,按照完全隨機法1∶1分成2組,30例對照組患者行西醫常規治療,30例研究組患者在對照組基礎上加用針灸、敷臍聯合自擬保留灌腸湯,比較2組患者治療后的療效性指標與生化指標情況。結果研究組的腸鳴音、排便和排氣恢復時間、腹脹消失、胃腸減壓解除與留院觀察時間均比對照組短,差異有統計學意義(P<0.05);研究組治療24 h、72 h的中醫征候積分分別為(10.26±3.27)分、(0.82±0.05)分,均比對照組(13.45±1.67、1.95±0.43)低,差異有統計學意義(P<0.05);研究組治療后的K+水平(mmol/L)比對照組高(3.79±0.41 vs 3.51±0.39),TNF-α(μg/L)、CRP(mg/L)均比對照組低(1.05±0.24 vs 1.98±0.15,10.18±4.36 vs 24.36±7.23),差異均有統計學意義(P<0.05)。結論中西醫結合治療直腸癌術后麻痹,能夠有效緩解患者病癥,改善腸胃道功能,防止腸胃功能衰竭。
【關鍵詞】自擬保留灌腸湯;術后腸麻痹;直腸癌;完全胃腸外營養支持
Clinical Observation of Integrated Traditional Chinese and Western Medicine in the Treatment of Postoperative Intestinal Paralysis of Rectal Carcinoma
ZHANGBingdong.XiangshuiPeople'sHospital,Yancheng,224600
【Abstract】ObjectiveTo observe and analyze the clinical efficacy of integrated traditional Chinese and western medicine in the treatment of postoperative intestinal paralysis of rectal carcinoma.Methods60 patients with rectal cancer after resection with intestinal paralysis were randomly divided into 2 groups,30 cases in the control group underwent routine treatment, 30 cases in the study group received acupuncture combined with own reserves and umbilical enema decoction,based on the the control group, curative effects and biochemical indexes of the 2 groups were compared after treatment.ResultsThe bowel sounds,defecation and exhaust recovery time,abdominal distention disappearing,gastrointestinal decompression,and hospital stay in the observation group were shorter than those of the control group,there had statistical difference(P<0.05);24 h,72 h traditional Chinese medicine syndrome integral in the observation group were(10.26±3.27)and(0.82±0.05),which were lower than(13.45±1.67)and (1.95±0.43)of the control group,there had statistical difference (P<0.05);after treatment,the levels of K+(mmol/L) of the study group was higher than that of the control group(3.79±0.41 vs 3.51±0.39),TNF-alpha(μg/L),CRP(mg/L) were lower than those of the control group(1.05±0.24 vs 1.98±0.15,10.18±4.36 vs 24.36±7.23),there had statistical difference(P<0.05).ConclusionIntegrated traditional Chinese and western medicine in the treatment of postoperative intestinal paralysis of rectal carcinoma can relieve the patients’symptoms,improve gastrointestinal function,and prevent gastrointestinal function failure.
【Key words】Self-made retention enema Decoction;Postoperative intestinal paralysis;Rectal cancer;Total parenteral nutrition support
(ThePracticalJournalofCancer,2015,30:245~248)
腸麻痹是直腸癌術后常見的并發癥之一,西醫療法多予患者恢復腸動力藥治療,但臨床療效受腸胃蠕動、吸收等基本功能及腸內物長期滯積等限制,患者出現術后預后不良的風險也相應增加[1]。為提高直腸癌術后腸麻痹的臨床治愈率,促進患者腸胃功能恢復正常,本研究中30例患者行中西醫結合治療方案,并與行西醫常規治療的臨床效果進行對照分析。
1資料與方法
1.1 一般資料
資料隨機選自2013年1月-2014年1月在本院經切除術治療后出現腸麻痹的直腸癌患者60例,按照完全隨機法1∶1分成對照組和研究組,每組30例。對照組中男性16例,女性14例,年齡51~75歲,平均(64.38±3.76)歲,手術時間95~210 min,平均(153.27±28.46)min。研究組中男性14例,女性16例,年齡50~76歲,平均(65.27±3.81)歲,手術時間95~210 min,平均(153.73±28.62)min。手術方式為腹會陰聯合切除術30例,直腸前切除術25例,乙狀結腸造瘺術5例。2組患者的性別、年齡、手術時間等基線資料比較無明顯差異(P>0.05),具有可比性。
1.2 納入與排除標準
納入標準:均為結直腸癌患者且接受手術切除治療;所有病例均符合中醫診斷標準[2];均經腹部平片、腹部CT等輔助檢查證實為術后腸麻痹者;均簽署治療方案與臨床研究知情同意書;生化檢查與手術記錄資料完整;發病時間為術后4周內,具有保守治療條件,無應用相關藥物的禁忌證[3]。
排除標準:中醫辨證屬陰虛腸燥者;發病時間為切除術后4周以上者;合并心血管、造血系統、肝腎等影響療效的原發性疾病者[4];意識障礙和精神疾病者;高敏體質者;術后6 h內生命體征不穩定者;用藥后出現相關藥物過敏者;病情惡化和存在發生嚴重不良事件可能性者;出現嚴重術后并發癥者;違反實驗研究要求或因其他原因主動提出終止臨床研究要求者[5]。
1.3 治療方法
對照組均予西醫常規治療方案,主癥消失后即停止治療,具體操作方法如下:①全身支持療法:動態監測心、肺等重要臟器,動態觀察并調節水、電解質平衡紊亂,糾正酸中毒;予注射用頭孢曲松鈉抗感染;完全胃腸外營養支持,主要藥物包括腸內營養乳劑、氨基酸與脂肪乳。②胃腸減壓:術后24~28 h禁食,以減輕腸麻痹程度;腹脹、嘔吐患者予留置胃導管,盡量避免服用止吐藥,減少對中藥藥效影響。③灌腸治療:術后1 h內用一次性灌腸管插入肛門,于插入20 cm時將300 ml氯化鈉溶液(濃度0.9%)灌入,灌腸后平臥,保留時間30 min,1~2次/天。
研究組在對照組基礎上加用針灸聯合中藥保留灌腸治療,治療時間與對照組一致,具體方法如下:①針灸治療:選取下巨虛、上巨虛、足三里、中脘、天樞、關元、氣海等穴位。前三個穴位針灸原則為泄法施針,重手法,快速進針;后四者用呼吸補瀉法,吸氣進針、呼氣出針,得氣之時(出現麻、酸、脹針感)開始行針,行針手法為輕插重提、大幅度提插捻轉泄兩法,以沿經走向傳導出現為效果明顯,5 min重復上述手法行針一次,留針30 min,每天1次。②自擬保留灌腸湯:生大黃30 g(后下),厚樸20 g,枳殼、萊菔子、黨參、黃芪、當歸各15 g,牛膝、木香各10 g,加水濃煎300 ml,裝瓶并將藥液溫度控制在25~39 ℃,用藥法同對照組。③外敷治療:術后24~48 h后,取芒硝粉末300~400 g均勻混合后裝袋,敷于臍部,袋內芒硝變硬后即更換(間隔時間約12 h)。
1.4 觀察指標
療效性指標:腸蠕動、腸鳴音、排便、排氣恢復時間,腹脹、胃腸減壓消除時間,住院時間,不同時間段中醫癥候積分;生化指標[6]:白細胞(WBC)、鉀離子(K+)、腫瘤壞死因子-α(TNF-α)、高敏反應C蛋白(CRP)、血清淀粉酶(AMS)。
1.5 判斷標準
參照《使用中西醫結合診斷治療學》[7]的療效判定標準,制定本研究的中醫癥候積分量表,包括肛門有無排氣、排便(有0分,無4分),腸鳴音(4 次/min計0分,3 次/min計2分,無4分),腹脹、腹痛、嘔吐、發熱(無0分,耐受1分,無法忍受2分),舌苔、脈弦(無0分,有1分),共8個條目,總分22分,分值越小,表示臨床癥狀越輕,治療效果越顯著。
1.6 統計學處理
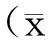
2結果
2.1 2組患者治療后的療效性指標情況
與對照組比較,研究組的腸鳴音、排便和排氣恢復時間、腹脹消失時間明顯提前,胃腸減壓、留院觀察時間顯著縮短,有統計學意義(P<0.05),見表1。

±s,n=30)
注:*為與對照組比較,P<0.05。
2.2 2組患者不同時間段的中醫癥候積分變化情況
術后24 h、48 h與72 h時,2組患者的中醫癥候積分明顯下降,組間比較差異顯著(P<0.05),見表2。
2.3 2組患者治療前后的生化指標變化情況
2組患者治療后的AMS、TNF-α、CRP三項指標顯著下降,組間比較差異明顯,均有統計學意義(P<0.05);研究組患者治療前后的WBC、K+水平組間比較,差異無統計學意義(P>0.05),見表3。


組別術后6h術后24h術后48h術后72h對照組18.22±0.9213.45±1.67#8.36±2.24#1.95±0.43#研究組18.36±1.1510.26±3.27*#4.35±2.16*#0.82±0.05*#
注:*為同期2組比較,P<0.05;#為與同組術后6 h比較,P<0.05。

±s,n=30)
注:*為同期研究組與對照組比較,P<0.05;△為與治療前比較,P<0.05。
3討論
祖國醫學認為,腸麻痹屬“腸結”范疇,其病因病機可闡述為:金刃所傷,導致脾胃正氣受損,運化功能失司,傳導乏力;加之結腸癌患者長期處于焦慮憂思狀態,腸腑內有形之邪阻塞,濁氣壅滯,導致氣機不暢,腑氣不通。《醫林改錯》[8]曰:“元氣既虛,必不能達于血管,血管無氣,必停留而瘀”,結直腸癌患者手術切口在小腹部,此乃足陽明胃經、足三陰經、沖脈、任脈等經脈所過之處,術后脈絡受損至血行不暢、離經之血滯積腹腔,瘀血壅郁,礙于腸腑[9-10]。
本研究結果顯示,研究組患者治療后的腸鳴音、排便和排氣恢復時間、腹脹消失時間明顯提前,可見直腸癌術后腸麻痹應用自擬保留灌腸湯治療,能縮短腸蠕動功能恢復時間,促進腸胃功能恢復正常。自擬保留灌腸湯中的大黃有瀉下通便、蕩滌腸胃之功,厚樸有行氣消脹、燥濕除滿之效,輔以枳殼、萊菔子可下氣寬腸,諸藥合用可有效清除腸腑內有形之邪,理濁氣通壅滯[11]。同時,直腸癌患者術前多存在正氣不足,行直腸癌根治術進一步加劇正氣虧虛,用黨參、黃芪、當歸作輔藥,可扶正補氣,恢復術后氣血耗傷[12]。研究組患者的胃腸減壓解除與留院觀察時間均顯著短于對照組,有效驗證直腸癌根治術后應用中藥灌腸湯治療,可促進患者機體功能恢復正常,縮短術后恢復時間。進一步動態觀察2組患者治療后的中醫證候積分變化情況,得出研究組患者術后24 h、48 h與72 h時的中醫癥候積分均比對照組低,可見針藥聯合方案可有效改善直腸癌術后腸梗阻患者的病情。針灸所取穴位中上、下巨虛為大、小腸經合穴,中足三里穴為陽明胃經合穴,天樞為大腸募穴,諸穴合用,可增加扶正祛邪、補中益氣、理氣消滯之效,進而改善患者的病情,發揮防治腸麻痹的作用。本研究結果與李志強等的文獻研究成果類似,證實針藥聯合方案具有較高經濟效益[13]。
現代醫學對結直腸癌術后腸麻痹發病機制尚未明確,分析可能與以下因素有關:①炎性遞質,手術操作引發的組織創傷與機體免疫水平變化,激活胃腸道肌層中性粒細胞,進而釋放炎癥因子并增加白細胞濃度;②電解質酸堿失衡:術后患者出現低鉀癥,抑制腸壁內源性運動活性,引發腸功能紊亂[14-15]。在本研究中,通過對患者治療前后的生化指標進行分析,得出研究組患者治療前后的K+水平,組內比較,差異無統計學意義(P>0.05),表明中西醫結合治療通過調節術后K+水平,對術后電解質紊亂與腸麻痹的出現有預防作用,有助于腸胃功能的恢復。2組患者治療后的AMS、TNF-α、CRP三項指標顯著下降,組間比較差異明顯,表明中西醫結合療法能夠有效減輕機體炎癥反應,抗脂質過氧化,改善腸麻痹程度。關于中藥治療結直腸癌術后腸麻痹的深入應用價值,需要臨床進一步研究。
綜上所述,中西醫結合治療結直腸癌術后腸麻痹能夠緩解病癥,調節體內電解質酸堿平衡,抑制炎性細胞因子,促進腸胃功能恢復正常,具有臨床應用價值。
參考文獻
[1]原祿雙,董哲,張春頎,等.中西醫結合治療直腸癌術后早期炎性腸梗阻療效分析〔J〕.中國初級衛生保健,2011,25(7):99-100.
[2]王占華,海燕,王愛武,等.中西醫結合治療直腸癌術后胃癱合并不完全性腸梗阻治療體會〔J〕.內蒙古中醫藥,2014,35(1):64-65.
[3]王益, 沈敏鶴,林勝友.中西醫結合治療與單純西醫治療結直腸癌的療效分析〔J〕.中華中醫藥學刊,2012,30(2):249-252.
[4]文海強.中西醫結合治療晚期直腸癌的臨床療效與安全性評價〔J〕.中醫藥導報,2013,19(9):46-48.
[5]李曉琳,馬婧.中西醫結合治療結直腸癌的臨床研究進展〔J〕.現代中西醫結合雜志,2013,22(3):323-325.
[6]Ohtani H,Tamamori Y,Arimoto Y,et al.A meta-analysis ofthe short-and long-term results of randomized controlled trialsthat compared laparoscopy-assisted and open colectomy for colon cancer〔J〕.J Cancer,2012,3:49-57.
[7]沈曉娣,劉國濤,金麗明,等.中西醫結合預防胃十二指腸穿孔修補術后腸麻痹臨床觀察〔J〕.中國中醫急癥,2014,23(1):104-106.
[8]盧杰夫, 黎波, 彭卓崳,等.早期空腸內營養聯合中藥腸內滴注對重癥急性胰腺炎患者腸麻痹的改善作用〔J〕.世界華人消化雜志,2011,19(12):1257-1262.
[9]成玲玲,許建華.中醫藥治療晚期結直腸癌的臨床研究進展〔J〕.環球中醫藥,2012,5(4):314-317.
[10]Birchard KR,Hoang JK,Herndon JE Jr,et al.Early changes intumor size in patients treated for advanced stage non-small celllung cancer do not correlate with survival〔J〕.Cancer,2009,27(4):875-879.
[11]朱堯武,何小寧,楊宇飛.晚期結直腸癌中醫療效評價方法的建立〔J〕.中華中醫藥雜志,2013,28(8):2353-2356.
[12]李張艷,戴安偉,楊華,等.榮筋方聯合谷胱甘肽防治結直腸癌奧沙利鉑累積性外周神經毒性隨機平行對照研究〔J〕.實用中醫內科雜志,2013,27(10):46-49.
[13]李志強.中西醫結合治療直腸癌術后腸麻痹的60例臨床觀察分析〔J〕.中醫臨床研究,2013,5(2):24-25.
[14]王建彬,楊宇飛.結直腸癌術后中醫藥治療的多中心前瞻性隊列研究的監查〔J〕.醫學研究雜志,2011,40(10):17-19.
[15]夏建福,周宏,李霄陽,等.腹腔鏡結直腸癌術后早期炎性腸梗阻〔J〕.中國中西醫結合外科雜志,2013,19(4):430-431.
(編輯:甘艷)
(收稿日期2014-07-08修回日期 2014-09-30)
中圖分類號:R735.3+7
文獻標識碼:A
文章編號:1001-5930(2015)02-0245-04
DOI:10.3969/j.issn.1001-5930.2015.02.027

