抗癲癇藥物對癲癇患兒免疫功能的影響研究
李強
(湖北省陽新縣人民醫院,湖北 黃石 435200)
抗癲癇藥物對癲癇患兒免疫功能的影響研究
李強
(湖北省陽新縣人民醫院,湖北 黃石 435200)
目的探討抗癲癇藥物對癲癇患兒機體免疫功能的影響。方法根據所用抗癲癇藥物將66例癲癇患兒分為A組(32例)和B組(34例),A組采用奧卡西平治療,B組采用托吡酯治療,同時選取40例健康兒童作為健康對照組(C組),對比健康兒童與癲癇患兒用藥前后的免疫功能,同時對比用藥前后使用不同抗癲癇藥物患兒的免疫功能。結果癲癇患兒免疫球蛋白G(IgG)、免疫球蛋白A(IgA)、CD8+及細胞間黏附因子(ICAM-1)均顯著高于健康兒童(P<0.01),CD3+和CD4+則顯著低于健康兒童(P<0.01);治療3個月后,癲癇患兒IgG,IgA,CD8+以及ICAM-1均顯著降低(P<0.01),CD3+顯著增高(P<0.01),且IgA及CD8+仍顯著高于健康兒童(P<0.01),CD3+及 CD4+則仍顯著低于健康兒童(P<0.01);A組與 B組癲癇患兒用藥前及用藥 3個月后 IgG,IgA,IgM,CD3+,CD4+,CD8+及ICAM-1比較,差異均無統計學意義(P>0.05)。結論癲癇患兒的機體免疫功能狀態在藥物治療前即已發生改變,經抗癲癇藥物治療,能有效改善患兒的免疫功能,但不同抗癲癇藥物對患兒機體免疫功能的影響并無明顯差異。
癲癇;抗癲癇藥物;免疫功能
癲癇在普通人群中發病率約為5‰[1]。截至目前,我國約有600萬癲癇患者。該病的發病機制目前尚未完全明確,但自上世紀60年代末期Walker提出免疫因素在該病發生發展中的作用后,近年來免疫學說受到了越來越多的關注[2]。相關研究已證實,免疫因素可通過某種渠道或機制啟動某些癲癇的發病機制,或可能加劇病情。75% ~80%的癲癇起病于兒童時期,因此對兒童癲癇的研究具有重要意義[3]。為了探討抗癲癇藥物治療過程中對患兒機體免疫功能的影響,筆者回顧性分析了66例癲癇患兒的臨床資料,現報道如下。
1 資料與方法
1.1 一般資料
選取我院兒科2011年7月至2013年6月收治的癲癇患兒66例,其中男 41例,女 23例;年齡 6~11歲,平均(8.4±2.5)歲。納入標準:所有患兒均經腦電圖、顱腦CT或MRI等影像學檢查,并結合其臨床表現確診為特發性部分性癲癇;均符合《2006年國際抗癲癇聯盟癲癇診療指南》[4]中關于癲癇的診斷標準;均為首次診斷為癲癇,診斷之前均未經抗癲癇藥物治療;無免疫抑制劑或其他影響免疫功能的藥物使用史;無急、慢性感染性疾病;無嚴重肝、腎功能障礙性疾病。排除標準:有應激狀態;有免疫缺陷性疾病、結締組織病、哮喘、腎病綜合征及血液系統疾病等影響免疫功能的疾病。將66例患兒隨機分為A組32例和B組34例,均采用口服抗癲癇藥物治療,其中A組患兒服用奧卡西平,B組患兒服用托吡酯;選取同期在我院進行健康體檢的健康兒童40例作為健康對照組(C組)。3組兒童的年齡、性別等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
A組患兒給予奧卡西平片(商品名曲萊,Novartis Pharma Schweiz AG.Switzerland公司,注冊證號 H20080092,規格為每片0.15 g)10 mg/(kg·d),1周后劑量增加至20 mg/(kg·d),分2次口服,如有皮疹等不良反應出現,及時更換藥物。B組患兒則給予托吡酯片(商品名妥泰,西安楊森制藥有限公司,國藥準字H20020555,規格為每片 25 mg)1 mg/(kg·d),此后每周增加1 mg/(kg·d),直至4 mg/(kg·d)維持治療,每日2次,餐后服用。C組于健康體檢時、A組和B組癲癇患兒分別于用藥前、用藥3個月時使用抗凝管抽取空腹靜脈血,4℃冰箱冷藏備用,并于標本采集后24 h內檢測其IgG,IgA,IgM,CD3+,CD4+,CD8+及細胞間黏附分子-1(ICAM-1)等免疫功能指標。
1.3 觀察指標
對比健康兒童與癲癇患兒用藥前免疫功能指標的差異,同時對比A組和B組患兒之間的差異。
1.4 統計學處理
2 結果
結果見表1和表2。
表1 癲癇患兒用藥前后與健康兒童免疫功能指標比較()
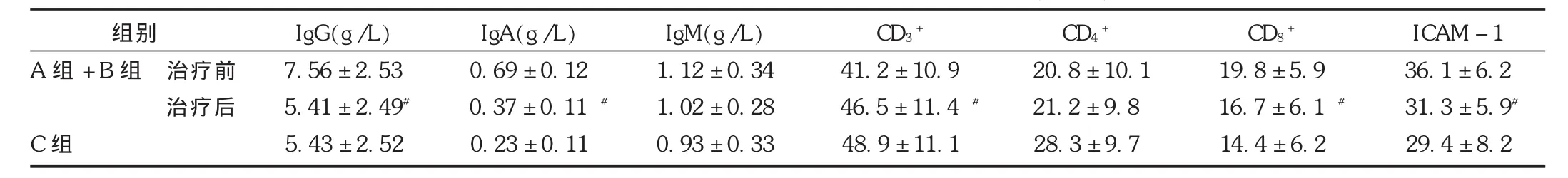
表1 癲癇患兒用藥前后與健康兒童免疫功能指標比較()
注:與C組比較, P<0.01;與本組治療前比較,#P<0.01。
組別A組+B組 治療前治療后C組IgG(g/L)7.56±2.53 5.41±2.49#5.43±2.52 IgA(g/L)0.69±0.12 0.37±0.11#0.23±0.11 IgM(g/L)1.12±0.34 1.02±0.28 0.93±0.33 CD3+41.2±10.9 46.5±11.4#48.9±11.1 CD4+20.8±10.1 21.2±9.8 28.3±9.7 CD8+19.8±5.9 16.7±6.1#14.4±6.2 ICAM-1 36.1±6.2 31.3±5.9#29.4±8.2
表2 A組和B組患兒用藥前后免疫功能指標比較()
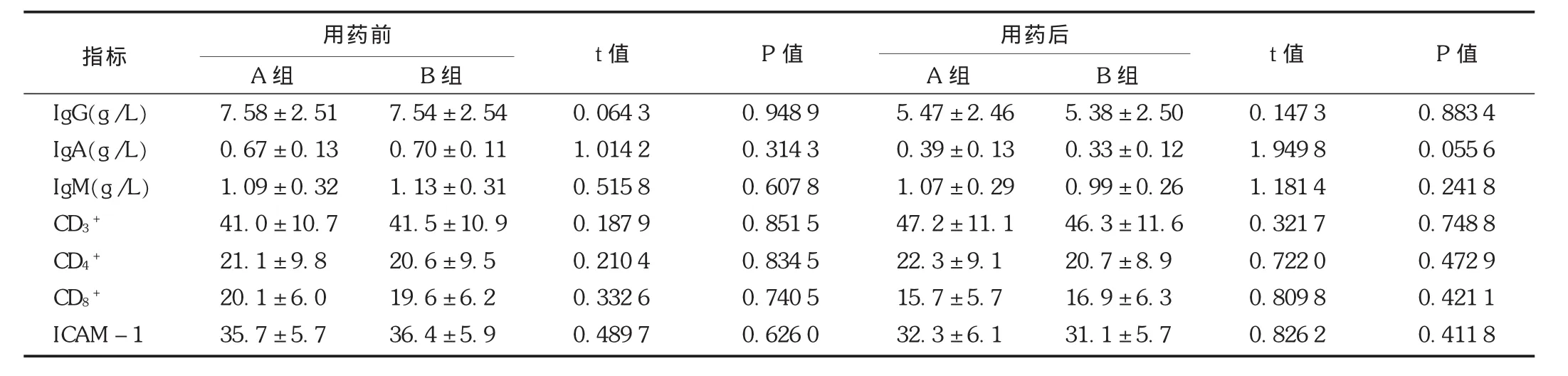
表2 A組和B組患兒用藥前后免疫功能指標比較()
用藥前用藥后指標A組B組t值 P值A組B組t值 P值IgG(g/L)IgA(g/L)IgM(g/L)CD3+CD4+CD8+ICAM-1 7.58±2.51 0.67±0.13 1.09±0.32 41.0±10.7 21.1±9.8 20.1±6.0 35.7±5.7 7.54±2.54 0.70±0.11 1.13±0.31 41.5±10.9 20.6±9.5 19.6±6.2 36.4±5.9 0.064 3 1.014 2 0.515 8 0.187 9 0.210 4 0.332 6 0.489 7 0.948 9 0.314 3 0.607 8 0.851 5 0.834 5 0.740 5 0.626 0 5.47±2.46 0.39±0.13 1.07±0.29 47.2±11.1 22.3±9.1 15.7±5.7 32.3±6.1 5.38±2.50 0.33±0.12 0.99±0.26 46.3±11.6 20.7±8.9 16.9±6.3 31.1±5.7 0.147 3 1.949 8 1.181 4 0.321 7 0.722 0 0.809 8 0.826 2 0.883 4 0.055 6 0.241 8 0.748 8 0.472 9 0.421 1 0.411 8
3 討論
癲癇病因及病理機制較復雜,但無論何種類型的癲癇,其發作的本質均為腦組織神經元的過度超同步放電導致的大腦短暫性功能障礙所致,但目前其異常放電的確切機制尚未完全明確[5]。幾十年來,國內外相關臨床、基礎神經科學者在該病的發病機制方面做了大量研究,并提出了不少假說,使得癲癇發病機制的研究逐步從細胞水平向分子水平、基因水平深化[6]。其中有人提出了免疫-神經-內分泌學說,而其他學者則認為免疫因素可能參與了該病的發生、發展[7]。關于免疫因素在該病發病中的變化,可能與癲癇發作時導致腦組織缺血缺氧進而造成神經內分泌系統功能紊亂及多種神經遞質釋放的減少有關;同時也有學者認為,神經內分泌系統對免疫功能具有一定調節功能,而癲癇患者的腦組織可能存在潛在的結構與功能異常,這可能會對免疫系統的功能產生影響;另外,癲癇發作可導致患者機體處于應激狀態,而較頻繁的發作將造成體內的一系列內分泌改變,也可能導致免疫功能的改變[8-9]。可見,對癲癇與免疫功能關系的研究,可能對于進一步了解癲癇的病因或發病機制及神經內分泌-免疫系統的復雜關系有一定幫助。
目前,關于癲癇患者免疫功能的改變是發生在藥物治療前還是藥物治療后尚有一定爭議。T淋巴細胞不僅是細胞免疫的承擔者,也對體液免疫有較強的調節作用,而 CD3+,CD4+,CD8+則是反映T淋巴細胞免疫功能的重要指標;免疫球蛋白由B淋巴細胞產生,是組成人體免疫系統的重要部分,特異性抗原結合是免疫球蛋白的重要作用,同時可通過生物學效應對外來抗原起到排除作用,而IgG,IgA,IgM則是最具代表性的免疫球蛋白,也能夠較準確地反映機體的免疫功能狀態[10]。ICAM-1是由細胞產生的一類能介導細胞間、細胞與胞外基質之間相互接觸與結合的分子,在機體免疫活動中起著重要作用,故該分子水平的改變也將在一定程度上反映機體的免疫功能[11]。本研究結果顯示,在抗癲癇藥物治療前,癲癇患兒 IgG,IgA,CD8+及 ICAM-1均顯著高于健康兒童(P<0.01),而CD3+和CD4+則顯著低于健康兒童(P<0.01)。由于癲癇患兒在抗癲癇藥物治療前已經除外免疫功能影響因素,同時患兒的癲癇均未經過藥物治療,故這一結果能充分說明,癲癇患兒在抗癲癇藥物治療前即已發生免疫功能的改變[12]。而經過抗癲癇藥物治療后,癲癇患兒的 IgG,IgA,CD8+及 ICAM-1均顯著降低(P<0.01),同時CD3+顯著增高(P<0.01);且癲癇患兒用藥 3個月后 IgA和 CD8+仍顯著高于健康兒童(P<0.01),而CD3+和CD4+則仍顯著低于健康兒童(P<0.01)。結果表明,通過抗癲癇藥物的治療,可有效改善患兒的免疫功能指標及免疫功能狀態。另外,不同抗癲癇藥物患兒之間對比分析結果顯示,不同抗癲癇藥物對患兒免疫功能指標的改變差異無統計學意義(P>0.05),表明不同抗癲癇藥物對癲癇患兒免疫功能影響的差異不大。
綜上所述,癲癇患兒的機體免疫功能狀態在藥物治療前已發生改變,經抗癲癇藥物治療,能有效改善患兒的免疫功能狀態,但不同抗癲癇藥物對患兒機體免疫功能的改變并無明顯差異。
[1]應 義,崔 九虎,張 慧.抗癲癇藥物研究現狀與新進展[J].中國藥業,2012,21(20):116-118.
[2]米明珊,周科成,郭翔宇,等.癲癇發病機制的研究進展[J].神經解剖學雜志,2013,29(6):715-720.
[3]郭銘花,張敬軍.癲癇流行病學調查研究[J].中華腦科疾病與康復雜志(電子版),2013,3(5):338-340.
[4]Tracy G,Ben M,Blaise B,et al.ILAE Treatment Guidelines:Evidencebased Analysis of Antiepileptic drug efficacy and effectiveness as initial monotherapy for epileptic seizures and syndromes[J].Epilepsia,2006,47(7):1 094-1 120.
[5]游明瑤,伍國鋒,蔣乃昌,等.低頻電刺激雙側丘腦底核對癲癇模型大鼠腦內谷氨酸表達及海馬細胞單位放電的影響[J].貴陽醫學院學報,2014,39(2):198-201.
[6]仝利俊,馬睿婷.癲癇病的分子學研究進展[J].內蒙古醫學雜志,2012,44(3):326-328.
[7]李平甘,何展文,李棟方,等.免疫調節治療兒童癲癇療效分析[J].中國生育健康雜志,2011,22(3):138-140,147.
[8]An DB,Carine HW,Lieven GL.Epilepsy and the immune system:is there a link?[J].European Journal of Paediatric Neurology,2005,9(1):29-42.
[9]Chen SJ.Immune-mediated limbic encephalitis-tip of the iceberg in childhood autoimmune epilepsy[J].Pediatrics and Neonatology,2013,54(4):217-218.
[10]Callenbach PMC,Jol-Van Der Zijde CM,Geerts AT,et al.Immunoglobulins in children with epilepsy:the Dutch Study of Epilepsy in Childhood [J].Clin&Exp Immunol,2003,132(1):144-151.
[11]熊稀霖,黎 陽,王 林,等.兒童腫瘤及急性白血病中ICAM-1(CD54)的表達及在CIK細胞免疫治療中的臨床意義[J].中國實驗血液學雜志,2012,20(2):282-286.
[12]秦 兵,廖衛平.與癲癇相關的自身免疫性離子通道病[J].中國神經免疫學和神經病學雜志,2010,17(2):98-100.
Influence of Antiepileptic Drugs on Immunologic Function in Children with Epilepsy
Li Qiang
(Yangxin County People′s Hospital,Huangshi,Hubei,China 435200)
Objective To investigate the influence of antiepileptic drugs on the immunologic function in children with epilepsy.Methods 66 children patients with epilepsy were divided into the group A(32 cases)and group B(34 cases)according to the antiepilepticdrugs.Group A was treated by topiramate,group B was treated by oxcarbazepine,meanwhile,40 healthy children were selected as the control group(group C).Then the immunologic functions were compared between the healthy children and epilepsy children,and between the different antiepileptic drugs before and after treatment.Results IgG,IgA,CD8+,and ICAM-1 in the epilepsy children were significantly higher than those in the healthy children(P<0.01),and CD3+and CD4+were significantly lower than those in the healthy children(P<0.01);IgG,IgA,CD8+,and ICAM-1 after 3-month treatment in the epilepsy children were significantly reduced(P<0.01),CD3+was significantly increased(P<0.01),moreover IgA and CD8+were still significantly higher than those in the healthy children(P<0.01),while CD3+and CD4+were significantly lower than those in the healthy children(P<0.01);there were no significantly differences in IgG,IgA,IgM,CD3+,CD4+,CD8+and ICAM-1 before medication and at 3 months after medication between the group A and group B(P>0.05).Conclusion The immunologic function status is changed before the medication treatment in epileptic children,the antiepileptic drug treatment can effectively improve the children patients′immunologic function,but different antiepileptic drugs have no obvious difference in the change of immunologic function.
epilepsy;antiepileptic drugs;immunologic function
李強(1969-),男,大學本科,副主任醫師,研究方向為兒科各類疾病,(電話)0714-7318806。
2014-06-14)
R969.3;R971+.6
A
1006-4931(2015)04-0023-03

