鼻淚管支架植入與淚囊鼻腔吻合術治療慢性化膿性淚囊炎的臨床療效比較*
李之忠 王梅艷 徐鳳
(天津市濱海新區人民醫院眼科,天津 濱海 300280)
鼻淚管支架植入與淚囊鼻腔吻合術治療慢性化膿性淚囊炎的臨床療效比較*
李之忠 王梅艷 徐鳳
(天津市濱海新區人民醫院眼科,天津 濱海 300280)
目的 比較鼻淚管支架植入與淚囊鼻腔吻合術治療慢性化膿性淚囊炎的臨床療效。方法 選擇2008年12月-2013年12月我院收治的慢性化膿性淚囊炎患者65例,隨機分為觀察組33例和對照組32例。對照組采用淚囊鼻腔吻合術進行治療,觀察組采用鼻淚管支架植入進行治療。并對兩種治療方案的手術成功率和術后有效率,手術時間、術中出血量及住院時間進行比較。結果 (1)觀察組手術成功率(93.9%)明顯低于對照組(100.0%),差異顯著(P<0.05);觀察組患者的術后有效率(84.8%)明顯高于對照組(78.1%),差異顯著(P<0.05)。(2) 觀察組患者的手術時間及術中出血量均明顯低于對照組(P<0.05)。結論 鼻淚管支架植入治療慢性化膿性淚囊炎相比較淚囊鼻腔吻合術而言,術后有效率高,可縮短手術時間,減少術中出血量,值得臨床推廣應用。
鼻淚管支架植入; 淚囊鼻腔吻合術; 慢性化膿性淚囊炎
慢性化膿性淚囊炎作為常見的眼科疾病,主要是由于鼻淚管發生阻塞或者狹窄所導致的,經常會伴有膿性分泌物的溢出,嚴重可導致患者出現角膜炎及眼內感染等癥狀,對患者的眼球會構成嚴重的危險[1-3]。發病機制主要是由于淚液的滯留所導致的肺炎球菌、葡萄球菌的感染,繼而產生粘液性或膿性分泌物[4-5]。本研究對于慢性化膿性淚囊炎,主要采用淚囊鼻腔吻合術和鼻淚管支架植入術進行治療,并對其臨床效果進行比較分析。現將結果報告如下。
1 資料與方法
1.1 臨床資料 選擇2008年12月~2013年12月我院收治的慢性化膿性淚囊炎患者65例。對照組32例患者中,男10例,女22例;年齡24~68歲,平均年齡(42.4±4.8)歲,給予淚囊鼻腔吻合術進行治療;觀察組33例患者中,男12例,女21例;年齡23~65歲,平均年齡(41.3±4.5)歲,給予鼻淚管支架植入術進行治療。所有患者的淚小管及淚總管通暢,無淚囊區腫塊及急性炎癥,無高血壓、重度心功能不全、出血性疾病等并發癥。兩組患者在性別、年齡等一般資料的比較差異均無統計學意義(P>0.05),具有可比性。所有患者自愿接受臨床研究,并簽署知情同意書。
1.2 治療方法 對照組患者采用淚囊鼻腔吻合術進行,首先在內窺鏡的輔助下,在患者的鼻腔及結膜囊進行局部浸潤和神經阻滯麻醉后,在中鼻甲前端、鼻丘部的淚囊對應處,造一小骨孔,并擴大骨孔后,吻合淚囊和鼻黏膜,吻合口填放明膠海綿。術后用抗生素及皮質類固醇眼液交叉點眼,每天4~6次,持續2周。采用慶大霉素進行沖洗淚道,每2~3天1次,持續1個月。觀察組患者采用鼻淚管支架植入術,在鼻腔內滴入呋麻滴鼻液后,淚小點采用丁卡因進行表面麻醉。自術眼上淚小點擴張后,使用空心淚道探針探入下鼻道,將引導絲穿入空心淚道探針至下鼻道內,用導絲鉤從鼻孔內取出引導絲下端,退出空心淚道探針; 沿引導絲用淚道擴張器從下鼻道逆行擴張鼻淚管達淚囊內;將人工鼻淚管裝入鼻淚管裝載器內,用鼻淚道推送器沿鼻淚管擴張器外套內逆行將人工鼻淚管送入淚囊,然后退出擴張器外套、推送器并抽出引導絲;用鼻內窺鏡檢查,確定人工鼻淚管安放位置。
1.3 觀察指標 ①療效評價。溢淚和溢膿完全消失,淚道沖洗通暢,可視為顯效;偶爾出現溢淚,無溢膿癥狀,淚道沖洗通而不暢,可視為有效;溢淚或溢膿癥狀并無改善,淚道沖洗不通,即為無效。②并對兩種治療方案的手術時間、術中出血量及住院時間進行觀察和比較。
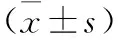
2 結果
2.1 兩組患者臨床療效及手術成功率的比較 本研究結果表明,觀察組患者的手術成功例數為31例,2例植入失敗,原因在于患者自身存在鼻外傷史,再次植入獲得成功;對照組患者手術全部成功;觀察組患者的手術成功率(93.9%)明顯低于對照組(100.0%),具有顯著性差異(P<0.05)。所有患者在術后隨訪6個月后,觀察組患者中有3例患者出現復發現象,即仍有淚溢和溢膿癥狀;而對照組患者有7例患者出現復發現象,即仍有淚溢和溢膿癥狀;觀察組患者的術后有效率(84.8%)明顯高于對照組(78.1%),具有顯著性差異(P<0.05),見表1。
2.2 兩組患者手術指標的比較 本研究結果顯示,觀察組患者的手術時間及術中出血量均明顯低于對照組,具有顯著性差異(P<0.05);而觀察組患者的住院時間與對照組相比較,無顯著性差異(P>0.05),見表2。

表1 兩組患者臨床療效及手術成功率的比較[例(×10-2)]
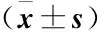
表2 兩組患者手術指標的比較
3 討論
慢性化膿性淚囊炎作為常見的眼科疾病,絕大多數是由于鼻淚管狹窄所導致的,其中女性的發病率高于男性[6,7]。目前,對于慢性化膿性淚囊炎的治療,主要有傳統的無創治療法,對于鼻淚管未完全堵塞的患者,可使用一些藥物進行治療,如抗生素的眼藥水,在滴眼之前應先將分泌物除盡后進行治療;對于鼻淚管已有部分狹窄的患者,可采用淚道探通術或鼻淚管插管術進行治療;對于淚點和淚小管正常的患者,可采用淚囊鼻腔吻合術進行治療;對于淚囊過分狹小的患者,可采用淚囊摘除術進行治療[8,9]。淚囊鼻腔吻合術效果比較明顯,適用于所有的慢性淚囊炎患者,優點在于療效確切,缺點在于手術創傷大,且術后在臉部易留下瘢痕,住院費用高,因此患者難以接受。而鼻淚管支架植入術的手術成功較高,優點在于創傷小、手術時間短、生物相容性好、不改變原有的淚道結構、無痛苦、費用低等[10~12]。
經鼻淚管支架植入術治療的患者,其手術時間及術中出血量均明顯低于經淚囊鼻腔吻合術治療的患者,由此可知,鼻淚管支架植入術可縮短患者的治療時間及術中出血量,減輕患者的痛苦。
4 結論
鼻淚管支架植入治療慢性化膿性淚囊炎相比較淚囊鼻腔吻合術而言,術后有效率高,可縮短手術時間,減少術中出血量,值得臨床推廣應用。
[1]Perry LJP, Jakobiec FA, Zakka FR,etal. Giant dacryocystomucopyocele in an adult: a review of lacrimal sac enlargements with clinical and histopathologic differential diagnoses[J]. Survey of Ophthalmology, 2012, 57(5): 474-485.
[2]Shinder R. Nasolacrimal probing and intubation for children with nasolacrimal duct obstruction and history of dacryocystitis[J]. Journal of American Association for Pediatric Ophthalmology and Strabismus, 2012, 16(5): 492.
[3]謝青, 彭立. 鼻淚管支架植入術治療鼻淚管阻塞性疾病的臨床觀察[J]. 國際眼科雜志, 2011, 11(7): 1288-1289.
[4]崔秀成, 馬英慧, 徐輝, 等. 淚道激光聯合置管及鼻腔淚囊吻合術治療慢性淚囊炎的臨床療效[J]. 西部醫學, 2008, 20(6): 1245-1247.
[5]張熙伯, 余玲, 徐芬. 非X線下鼻淚管支架植入術治療.鼻淚管阻塞的療效觀察[J]. 中國現代醫學雜志, 2011, 21(31): 3949-3951.
[6]范軍華, 汪美華, 倪連紅. 淚囊鼻腔吻合聯合淚道激光置管治療淚道多點阻塞[J]. 國際眼科雜志, 2013, 13(9): 1921-1922.
[7]郭欣, 陶海. 慢性淚囊炎的病理學研究進展[J]. 東南大學學報(醫學版), 2011, 30(2): 384-387.
[8]江劍橋, 朱榮飛, 楊何. 鼻內窺鏡技術在鼻腔淚囊吻合術后的應用[J]. 西部醫學, 2013, 25(11): 1660-1661.
[9]丁艷紅. HE-NE激光加藥物治療慢性淚囊炎療效觀察[J]. 河北醫學, 2009, 15(10): 1238-1239.
[10] 曹岐新. 鼻內鏡下鼻腔淚囊造孔支架術治療慢性淚囊炎的臨床研究[J]. 中華全科醫學, 2013, 11(11): 1720.
[11] 李永蓉, 沈培清, 牛捷, 等. 鼻淚管支架植入和淚囊鼻腔吻合術的臨床療效比較[J]. 國際眼科雜志, 2011, 11(3): 543-544.
[12] 李靈, 岳輝, 黃晶. 兩種術式治療慢性淚囊炎的療效對比[J]. 國際眼科雜志, 2014, 14(1): 171-172.
Study on clinical efficacy of nasolacrimal duct stent placement and dacryocystorhinostomy for chronic dacryocystitis
LI Zhi-zhong,WANG Mei-yan,XU Feng
(DepartmentofOphthalmology,TianjinBinhaiNewAreaPeople'sHospital,Tianjin300280)
Objective To compare clinical efficacy of nasolacrimal duct stent placement and dacryocystorhinostomy for chronic dacryocystitis. Methods 65 patients with chronic dacryocystitis were randomly divided into control group and observation group. The control group was treated with dacryocystorhinostomy, while observation group was treated with nasolacrimal duct stent placement. The success rate of operation and post operation efficiency, operation time, blood quantity during operation and hospitalization time of the two groups was observed and compared. Results The success rate of operation in observation group was significantly lower than that in control group (P<0.05). The post operation efficiency in observation group was significantly higher than that in control group (P<0.05). The operation time and blood quantity during operation in observation group were significantly lower than those in control group (P<0.05). Conclusion Compared with dacryocystorhinostomy, nasolacrimal duct stent placement can enhance post operation efficiency, shorten operation time and reduce blood quantity during operation, so it is worth applying in clinic widely.
Nasolacrimal duct stent placement; Dacryocystorhinostomy; Laparotomy surgery; Chronic dacryocystitis
天津市科技攻關計劃重點項目(06YFSZS01300)
R 771.3
A
10.3969/j.issn.1672-3511.2015.02.025
2014-09-03; 編輯: 張文秀)

