顱內壓監測在閉合性重型顱腦損傷患者中的應用
譙飛 范潤金 張逵 尚彬 劉毅 唐輝 任海波 鄧學云
(川北醫學院第二臨床醫學院·南充市中心醫院神經外科, 四川 南充 637000)
顱內壓監測在閉合性重型顱腦損傷患者中的應用
譙飛 范潤金 張逵 尚彬 劉毅 唐輝 任海波 鄧學云
(川北醫學院第二臨床醫學院·南充市中心醫院神經外科, 四川 南充 637000)
目的 探討通過顱內壓(ICP)監測有針對性地控制顱內壓,進而達到改善閉合性重型顱腦損傷(sTBI)患者預后的價值。方法 回顧分析我院2012年7月~2013年12月收治的75例閉合性重型顱腦損傷患者的臨床資料,按是否行顱內壓監測,分為ICP組36例和非ICP組39例,比較兩組的病死率、NICU監護時間和GOS預后評分。結果 ICP組患者的病死率為19.4%,非ICP組患者為35.9%,前者病死率明顯低于后者(P<0.01);兩組患者在NICU監護時間比較,ICP組為(15.38±7.29)天,非ICP組為(26.34±15.63)天,組間差異有顯著性(P<0.01);3個月時隨訪患者的GOS評分,ICP組[(4.17±1.16)分]優于非ICP組[(3.69±1.56)分,P<0.05]。結論 顱內壓監測可指導控制sTBI患者的顱內壓,減少高顱壓的繼發腦損傷,提高腦灌注壓,降低sTBI患者的死亡率,改善其預后。
閉合性重型顱腦損傷; 顱內壓監測; 預后
顱內壓(ICP)監測通過對顱腦損傷患者早期進行連續監測,幫助臨床醫生及時掌握病情發展,及早調整臨床治療方案,以提高患者的治療效果。早在上世紀60年代就已應用于臨床,發達國家將其常規應用于重型顱腦損傷患者[1]。我國起步較晚,因其較高的經濟負擔,該監測普及率很低,不到5%[2]。因此,有必要總結該技術的經驗,來推廣該技術的應用。我院于2012年7月開始將有創顱內壓監測技術應用于閉合性重型顱腦損傷患者(sTBI),現報告如下。
1 資料與方法
1.1 一般資料 收集我院2012年7月~2013年12月收治的閉合性重型顱腦損傷(GCS 3~8分)患者75例,按是否施行顱內壓監測,分為ICP組和非ICP組。其中ICP組36例,男性31例,女性5例,年齡12~68歲,平均(32.63±11.25)歲;非ICP組39例,男性33例,女性6例,年齡18~72歲,平均(32.58±10.36)歲。75例患者中,高墜傷32例,車禍傷24例,打擊傷12例,跌傷7例。所有患者入院時均行頭顱CT檢查,其中腦挫裂傷致腦內血腫37例,急性硬膜下血腫26例,蛛網膜下腔出血6例,急性硬膜外血腫3例,彌漫性軸索損傷3例。行開顱手術減壓40例,保守治療35例。
1.2 顱內壓監測及治療方法 采用法國SOPHYSA公司生產的PSO-3000型顱內壓監測儀,探頭為腦實質內型硅膠壓力導管,監測指針參照《中國顱腦創傷顱內壓監測專家共識》[3],同時結合患者的經濟狀況和依從性等問題,最終有36例患者在入院24小時內行顱內壓監測,均采用腦實質內監測。ICP組中,顱內壓高于20mmHg者給予脫水藥物、鎮靜、過度通氣、亞低溫治療等措施;若患者仍持續高顱壓、降顱壓不理想或降顱內壓作用維持時間短,則給予復查頭顱CT;若血腫明顯或腦腫脹明顯,立即行手術清除血腫和挫傷腦組織或去骨瓣減壓,術后繼續保留顱內壓監測4~7天。非ICP組,根據神經專科醫師經驗評估患者意識狀態和神經體征,給予對癥處理可能出現的顱內高壓,必要時復查頭顱CT;若發現顱內血腫明顯或腦腫脹明顯,亦給予開顱手術減壓。
1.3 療效評價標準 在患者受傷3個月后隨訪,對兩組患者采用國際通用GOS評估系統進行預后評價。分為恢復良好(5分)、輕度殘疾(4分)、重度殘疾(3分)、植物狀態(2分)和死亡(1分)。
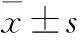
2 結果
兩組患者的年齡、性別和手術與否的差異無統計學意義(P>0.05);顱內壓監測顯示,在這三類指標中無偏向性。ICP組患者的住院病死率為19.4%(7/36例),非ICP組患者為35.9%(14/39例),提示前者明顯低于后者(P<0.01)。嚴格按照患者全身情況、神經系統評估和護理級別標準,決定閉合性重型顱腦損傷患者轉出NICU時機,兩組在NICU監護時間比較[(15.38±7.29)天/(26.34±15.63)天],差異有顯著性(P<0.01),提示ICP組患者在NICU監護治療時間短于非ICP組;3個月時隨訪,兩組患者GOS總評分,ICP組與非ICP組比較[(4.17±1.16)分/(3.69±1.56)分],差異有統計學意義(P<0.05),提示前者預后優于后者,見表1。
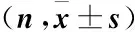
表1 ICP組與非ICP組相關指標比較
3 討論
閉合性重型顱腦損傷在外傷性顱腦損傷中較為常見,患者具有高死亡率和高致殘率的臨床特點,常常為神經外科醫師面臨的棘手問題。顱內壓增高為重型顱腦損傷最為常見的現象,其通過引起腦組織移位、腦供血減少,繼發腦缺血性損傷,增加這類患者的病死率和致殘率[4]。早期鎮靜治療能在一定程度上控制顱內壓增高和防止再出血[5],故鎮靜治療已作為顱腦損傷患者神經重癥監護的常規治療。重型顱腦損傷患者顱內壓變化往往先于臨床癥狀和體征的變化,鎮靜治療本身則可能掩蓋患者顱內壓變化的臨床表現,這一點早被Lundberg等人證實[6],故急需能客觀反映這類患者顱內壓的監測手段,而顱內壓監測儀的出現無疑使該問題有了應對措施。隨著顱內壓監測手段在歐美國家的推廣,這類患者的死亡率得到了明顯改善,一度降至20%左右[7]。由于顱內壓監測儀具有較高的經濟費用支出,在我國多數基層醫院和偏遠地區罕有使用。我科自引進顱內壓監測儀器后,參照《中國顱腦創傷顱內壓監測專家共識》標準,并結合患者的經濟狀況和依從性等問題,將其應用于臨床中。我中心對75例閉合性重型顱腦損傷患者住院期間的死亡數進行統計發現,行顱內壓監測組的病死率為19.4%,明顯好于非顱內壓監測組的35.9%,體現了當前這類患者經顱內壓監測指導治療后,死亡率降低的趨勢。
顱內壓監護要求術者具備嚴格無菌觀念和操作規范,監測儀在監測前要調零處理,置入監測探頭時需避開腦組織的功能區和血管區,嚴密縫合帽狀腱膜和表淺頭皮,術后患者保持平臥或頭高10~15度,及時糾正患者呼吸道不暢、躁動以及高熱等不良狀態,減少其對監測儀測量數值的影響。顱內壓監測術后常見的并發癥有:顱內感染、顱內出血和腦脊液漏[8]。其中顱內感染較多見于腦室內測壓,我們采用的顱內壓監護儀為腦實質內測壓,且患者均于術前30分鐘預防性使用抗生素,術后顱內壓監測儀留置4~7天。盡管如此,仍有2人發生顱內感染,2人均為同時行顱內壓監測和開顱手術減壓患者,不能完全排除感染與開顱減壓手術是否有關,其中1人在住院期間死亡,另1例經調整抗生素和腦脊液置換處理后,感染得到控制。我中心36例行顱內壓監測的患者,術后復查頭顱CT均未見與顱內壓探頭置入相關的顱內出血。預防措施為:術前選擇避開靜脈竇周邊和側裂區等部位作為鉆孔點,切開硬腦膜止血充分后置入探頭,避免盲穿造成硬腦膜剝離和腦表面血管損傷,置入探頭深度在3cm內,減少腦深部血管損傷。在我們的研究中,未見顱內壓監測相關的腦脊液漏,原因在于我們嚴密縫合頭皮各層,據顱內壓監測值適時采取控制顱內壓,且留置監測儀時間不長。可見顱內壓監測儀的使用是相對安全的。對重型顱腦損傷的救治,給社會帶來的是較沉重的經濟負擔,患者早期在重癥監護室的監護治療花費更是占住院期間花費的很大一部分,袁強等人[9]對535例重型顱腦損傷患者行經濟負擔方面的研究發現,重型顱腦損傷患者行顱內壓監測可能會增加經濟負擔,在我們的研究中,ICP組患者在NICU監護時間明顯短于非ICP組,有理由相信對這一部分的經濟節余,能緩解這類患者總的住院費用。可見顱內壓監測儀的使用是相對可行的。
對重型顱腦損傷患者行顱內壓監測獲取的信息極其重要,它能指導我們及時控制高顱壓,改善患者的腦灌注壓(CPP),以期獲得患者腦血流量(CBF)的改善,最終改善患者的預后。White H等人研究發現,增加重型顱腦損傷后腦缺血區的灌流量,可降低其病死率和改善生存質量[10]。顱內壓監測亦能幫助顱內占位效應病變的早期識別,有助于決策進一步的手術時機和手術方式[11,12],達到合理控制顱內壓和保障腦灌注壓的目的。在本研究中,我們對所有患者在3個月時進行隨訪,統計兩組患者各自GOS總的評分,ICP組患者的預后優于非ICP組患者,進一步輔證顱內壓監測在重型顱腦損傷患者規范化治療中的重要性。值得注意的是,顱內壓監測作為一種監測手段,本身并不能改善預后,需與CT和神經功能檢查相結合,以系統正規的手術或非手術降高顱壓措施為主導,改善患者的預后。顱內壓監測的使用也存在爭議,其相關研究結果,多來源于非隨機、無對照或歷史對照研究資料,況且各個中心的治療策略難以統一[13],故有必要進一步深入科學地設計和研究。
4 結論
顱內壓監測的使用是安全、可行和必要的,它可指導控制sTBI患者的顱內壓,減少高顱壓的繼發腦損傷,提高腦灌注壓,降低sTBI患者的死亡率,改善其預后,具有臨床使用價值。
[1]March K.Intracranial pressure monitoring:why monitor[J].Aacn Chn Issues,2005,16(4):456-475.
[2]江基堯,高國一.中國顱腦創傷十年[J].中華神經外科雜志,2013,29:109-111.
[3]中國醫師協會神經外科醫師分會,中國神經創傷專家委員會.中國顱腦創傷顱內壓監測專家共識[J].中華神經外科雜志,2011,27:1073-1074.
[4]Chesnut RM,Marshall LF,Klauber MR,et a1.The role of secondary brain injury in determining outcome from severe head injury[J].J Trauma,1993,34:216-222.
[5]唐兵,吳佳妮,高光霞,等.早期持續鎮靜治療對顱內高壓患者影響的臨床研究[J].西部醫學,2012,24(6):1112-1114.
[6]Lundberg N.Continuous recording and control of ventrieular fluid pressure in neurosurgical practice[J].Acta Psychiatr Scand Suppl,1960,36(149):1-193.
[7]Brain Trauma Foundation,American Association of Neurological Surgeons,Congress of Neurological Surgeons.Guideline for the management of severe traumatic brain injury[J].J Neurotrauma,2007,24 Suppl 1:S1-S106.
[8]李增惠,只達石,張賽.顱內壓監護在急性中型顱腦損傷患者治療中的意義[J].中華神經醫學雜志,2002,1:24-26.
[9]袁強,劉華,周良輔,等.顱內壓監測對重型顱腦創傷患者預后與疾病負擔影響的隊列研究[J].中華神經外科雜志,2013,29:120-124.
[10] White H,Venkatesh B.Cerebral perfusion pressure in neuro-trauma:a review[J].Anesth Analg,2008,107:979-988.
[11] Cooper DJ,Rosenfeld jv,Murray L,et a1.Decompressive craniectomy in diffuse traumatic brain injury[J].N Engl J Med,2011,364(16):1493-1502.
[12] 吳雪海,高亮,胡錦,等.顱內壓監測指導雙額腦挫裂傷高冠狀開顱腦挫裂傷清除術79例[J].中華創傷雜志,2013,29:103-106.
[13] 高亮.正確評價顱內壓監測在重型創傷性顱腦損傷救治中的地位[J].中華創傷雜志,2013,29:100-102.
Application of intracranial pressure monitoring in patients with closed severe traumatic brain injury
QIAO Fei,FAN Runjin,ZHANG Kui,etal
(TheSecondClinicalMedicalCollegeofNorthSichuanMedicalCollege,NanchongCentralHospital,Nanchong637000,Sichuan))
Objective To research the effect of intracranial pressure monitoring in patients with closed severe traumatic brain injury (sTBI).Methods We retrospectively analyzed 75 severe brain injury patients. According to whether using intracranial pressure monitoring, we divided the patients into ICP group and non-ICP group. There were 36 cases in ICP group and 39 cases in non-ICP group. The mortality, care time in NICU and GOS prognostic score were compared between the two groups. Results The mortality of ICP group was 19.4%, while 35.9% in the non-ICP group. The former was significantly lower than the latter(P<0.01). The care time in NICU were (15.38±7.29) days and (26.34±15.63) days respectively (P<0.01). We follow-up the patients with GOS score at 3 months,the scores were (4.17±1.16) points and (3.69±1.56) points respectively (P<0.05),the patients of ICP groups achieved better results. Conclusions Intracranial pressure monitoring can direct doctors to control the intracranial pressure of sTBI patients, reducing the secondary brain injury of high intracranial pressure and to improve the cerebral perfusion pressure.It will be helpful to reduce the mortality rate and to improve the prognosis of these patients.
Closed severe traumatic brain injury; Intracranial pressure monitoring; Prognosis
范潤金,主任醫師,Tel:13696025152
R 651.1+5
A
10.3969/j.issn.1672-3511.2015.06.028
2014-02-28; 編輯: 母存培)

