全麻復合腰硬聯合麻醉用于老年患者髖關節置換術的臨床研究
林紹立
廈門大學附屬第一醫院麻醉科,福建廈門 361003
髖關節置換術在臨床中較為常見,主要以老年人群為主。全身麻醉與腰硬聯合麻醉是臨床中常用的麻醉方法,若單純地使用全身麻醉,極易引起術后蘇醒延遲,而單用腰硬聯合麻醉則容易引起術中躁動的情況[1]。因此,臨床中逐漸傾向于采用全身麻醉復合腰硬聯合麻醉的方法,以減少術中及術后不良現象的發生。為了探討老年髖關節置換術中的有效麻醉方法,該院對2012年2月—2013年8月30 例行髖關節置換術的老年患者給予了全身麻醉復合腰硬聯合麻醉的方法,取得了良好的麻醉效果,現報道如下。
1 資料與方法
1.1 一般資料
隨機抽取入住該院進行治療的60 例行髖關節置換術老年患者作為研究對象,將其分為觀察組與對照組,每組30 例。觀察組中,男性患者19 例,女性患者11 例;年齡范圍60~80 歲,平均年齡(68.5±2.2)歲。對照組中,男性患者20 例,女性患者10 例;年齡范圍62~82 歲,平均年齡(62.5±2.1)歲。排除重大器質性疾病患者,全部患者均無全身麻醉與腰硬聯合麻醉的禁忌癥。兩組患者在年齡、性別等方面差異無統計學意義,具有可比性。
1.2 方法
1.2.1 對照組 靜脈推注丙泊酚 (國藥準字H20040300)1.5~2.0 mg/kg,芬太尼(國藥準字H42022076,宜昌人福藥業有限責任公司生產)5 μg/kg,維庫溴銨(國藥準字H20133079)0.06~0.14 mg/kg。然后行氣管插管,并給予機械通氣,在術中吸入1~1.5%的七氟醚(國藥準字J20080023),再靜脈泵入6~8 mg/kg 的丙泊酚與1~1.5 μg/(kg·min)的瑞芬太尼(國藥準字H20030197),以保持肌肉處于松弛與麻醉狀態,最后行動脈穿刺置管對動脈壓進行監測。
1.2.2 觀察組 用穿刺針刺入蛛網膜下腔,待腦脊液滲出后,往里注入5 mg 的0.25%布比片因(國藥準字H37022107),退出腰麻針,置入硬膜外導管后,患者平臥位,將麻醉平面調整在T10 以下,再給予全身麻醉,操作方法與對照組一樣,吸入0.8%~1.0%的七氟醚,靜脈泵入4~5 mg/(kg·h)的丙泊酚,再注入0.5~0.8 μg/(kg·min)的瑞芬太尼。
兩組的輸液速度均為1 h 800 mL 左右,若出現低血壓(BP<90 mmHg),則根據實際注入多巴胺(國藥準字H11020137);出現高血壓(BP>140 mmHg),則加深麻醉直到血壓正常。
1.3 觀察項目
采用水銀血壓計對兩組患者麻醉過程中出現的低血壓、高血壓進行測定,并注意觀察患與記錄患者的出血情況、術后蘇醒時間、躁動情況(語無倫次、哭喊或呻吟等)[2]。術后,對比兩組的麻醉效果。
1.4 統計方法
采用SPSS10.0 軟件包對所有數據進行統計學處理,計量資料用表示,組間用t 檢驗;計數資料用率(%)表示,采用χ2值檢驗[3]。2 結果
2.1 兩組患者的術中出血量、蘇醒時間的對比情況分析
觀察組的蘇醒時間明顯少于對照組,兩組比較差異有統計學意義(P<0.05);兩組的出血量比較,差異無統計學意義(P>0.05),見表1。
表1 兩組患者的術中出血量、蘇醒時間比較(±s)

表1 兩組患者的術中出血量、蘇醒時間比較(±s)
觀察組對照組t P組別347.5±235.4 365.7±260.2 0.053>0.05 15.4±6.2 40.3±8.4 0.036<0.05出血量(mL) 蘇醒時間(min)
2.2 兩組的麻醉效果對比
由于使用的麻醉方式不相同,兩組的效果也具有一定差異。其中,觀察組出現低血壓、高血壓及術后躁動的人數均明顯少于對照組,兩組比較,差異有統計學意義(P<0.05)。見表2。
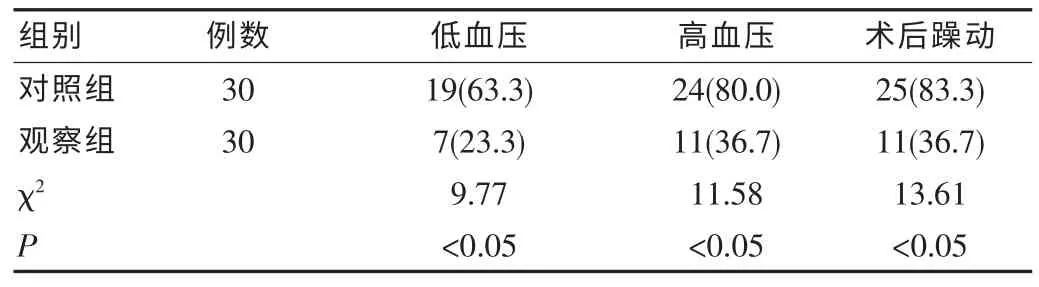
表2 兩組患者的麻醉效果對比[n(%)]
3 討論
行髖關節置換手術的患者大多是老年人,常合并冠心病、高血壓等疾病,對手術造成了較大影響[4]。老年患者的耐受能力、應激能力較弱,故必須正確選擇有效的麻醉方法,以利于患者的預后。
在該次研究中,該院對觀察組患者給予了腰硬聯合麻醉加全身麻醉的麻醉方式,對照組則給予單純的全身麻醉。結果,觀察組的蘇醒時間明顯少于對照組;高血壓、低血壓及術后躁動的人數也明顯少于對照組,兩組比較差異有統計學意義(P<0.05);但兩組的術中出血量則差異無統計學意義(P>0.05)。由此可見,腰硬聯合麻醉聯合全身麻醉應用于老年髖關節置換術中,能夠縮短患者的蘇醒時間,且能有效控制患者血壓,減少躁動現象的發生。該研究發現,患者蘇醒主要與麻醉平面及其擴散速度有關,若無法實現對其的有效控制,則容易蘇醒;患者發生躁動主要是因為藥物引起的內臟牽拉反應過于強烈。腰硬聯合麻醉不受時間限制,對呼吸循環造成的影響較小或無;在布比卡因麻醉藥的作用下,腰硬聯合麻醉的麻醉平面及擴散速度都極易控制,故不僅能夠控制患者的血壓,且縮短患者的蘇醒時間。腰硬聯合麻醉與全身麻醉相結合,則可通過腦脊液對脊神經根發生作用,確保骶神經阻滯的完善,且大大減輕了內臟牽拉反應。有文獻[5-7]指出,腰硬聯合麻醉加全身麻醉,由于實現了對麻醉平面及擴散速度的控制,且內臟牽拉反應較少,故術中出血量較少,血壓也得以控制,躁動人數較少。該研究結果與文獻觀點基本一致。至于該研究中出血量較多的情況,可能與藥物本身的成分或作用機制,或者與手術操作經驗不足等有關[8-11]。為了減少術中出血量,臨床還應在今后加大研究力度,不斷改善藥物有效成分,還要注重提高臨床醫生的手術操作水平,以提高手術成功率。
相關研究[12-14]還發現,腰硬聯合麻醉不需大劑量,麻醉濃度較低,故發生過敏事件的機率較低,對患者無明顯的不良影響,且術后并發癥發生率也較低,它還能有效阻滯交感神經,并降低了麻醉濃度,不易引起應激反應,有利于術后鎮痛。由此可見,全身麻醉復合腰硬聯合麻醉應用于老年髖關節置換術起效快、劑量小、安全性高、術后并發癥少,不失為一種好方法,值得在臨床推廣應用。
由上述可知,髖關節置換術是老年患者治療中常用的一種手術方式,但因為老年患者的耐受能力較弱,故必須選擇最有效的麻醉方式,減少其術中疼痛及術后并發癥,以利于患者的身體恢復。該院對30 例行髖關節置換術的老年患者給予了全身麻醉與腰硬聯合麻醉的方式,患者術后蘇醒時間短、無明顯并發癥,取得較顯著的效果。因此,全身麻醉與腰硬聯合麻醉應用于老年髖關節置換術,安全性高,治療效果顯著,值得推廣。
[1] 張維娥,邵雪梅.腰H 硬聯合麻醉在高齡患者半髖關節置換術中的應用[J].臨床麻醉學雜志,2011,27(2):203.
[2] 吳禮平,程文高,曹啟旺,等.全麻與腰硬聯合麻醉用于髖關節置換術中的臨床效果分析[J].湖北民族學院學報,2012,29(4):46-47.
[3] 蔣旭.全麻和腰硬聯合麻醉用于髖關節置換術的臨床比較分析[J].中外醫學研究,2012,10(17):7-8.
[4] 葛葉盈,康亞梅,徐云,等.喉罩與氣管插管在老年患者股骨上段骨折手術中的應用比較[J].實用醫學雜志,2010,26(7):1157-1159.
[5] 王麗.不同麻醉方式對老年患者術后麻醉恢復期的影響[J].中國實用醫藥.2011,6(6):125-126.
[6] 劉湘鈺,張濤.喉罩與氣管插管在全身麻醉中的應用比較[J].現代醫院,2011,11(11):51-52.
[7] 徐文鍇.全麻和腰硬聯合麻醉用于髖關節置換術(HR)的臨床效果[J].中國醫藥指南,2012,10(17):217,218.
[8] 傅博宇.腰硬聯合麻醉在老年患者髖關節置換術中的應用分析[J].中國當代醫藥,2011,10(6):132-133.
[9] 應佩華.腰-硬聯合麻醉在高齡患者髖關節置換手術中的臨床應用[J].海峽藥學,2010,11(6):130-131.
[10] 林阿梅.全麻與腰硬聯合麻醉在髖關節置換術中的臨床應用比較[J].中國衛生產業,2013(33):148-150.
[11] 曾令全,石宗莉,劉艷,等.兩種麻醉力式用于髓關節置換術的臨床比較[J].重慶醫學,2011,40(35):3607-3609.
[12] 張景萍,方亮,王君娣.腰硬聯合麻醉在老年患者髓關節置換術中的應用[J].中醫臨床研究,2011,3(7):85-86.
[13] 郭武龍.淺談腰-硬聯合麻醉在老年髖關節置換術中的臨床應用價值[J].當代醫藥論叢,2012,12(1):144.
[14] 高廣文.腰硬聯合麻醉用于髓關節置換術的臨床療效觀察[J].中國醫藥科學,2013,3(13):105-106.

