結構化教育模式在新診斷2型糖尿病患者中應用效果觀察
胡艷 巫海娣 莫永珍 顧劉寶 王潔
糖尿病是一種慢性、進展性疾病,需要持續的醫療照顧。因患者絕大部分時間是在家治療和護理,從而治療效果更多地依賴于患者主觀能動的密切配合[1],即患者的自我管理。自我管理教育不僅為患者提供健康信息,更重要的是促進其行為的改變[2]。提高糖尿病患者的糖尿病知識和自我管理水平,有助于良好控制血糖、血脂、血壓等,能延緩或阻止糖尿病并發癥的發生發展,降低醫療花費[3-4]。
在國內外,結構化教育模式常被應用于糖尿病患者的小組教育。國外相關研究指出在小組教育中應用結構化教育模式可以有效改善代謝指標[5],提高健康信念[6-7]。國內報道,與常規小組教育相比,結構化教育能有效提高糖尿病患者自我管理效能[8]。本研究旨在觀察應用結構化教育模式進行一對一教育對新診斷2型糖尿病患者血糖、自我管理能力的影響。
1 對象與方法
1.1 研究對象 選擇2012年1月至2013年2月至本院門診就診的新診斷2型糖尿病患者。納入標準:(1)符合中國2型糖尿病防治指南2011版糖尿病診斷標準;(2)糖尿病病程≤6月;(3)無糖尿病急、慢性并發癥,無嚴重心腦血管疾病及腫瘤等合并癥,生活能夠自理,有語言交流能力;(4)未接受過糖尿病相關教育;(5)愿意參加隨訪并簽署知情同意。共納入患者76例,其中男55例,女21例,年齡 52~82歲,平均(60.51±5.49)歲。
1.2 研究方法 采用隨機數字法將患者隨機分為常規教育組和結構化教育組,2組患者均由糖尿病專科護士對其進行一對一教育。
1.2.1 建立健康檔案,進行基線評估:所有納入患者就診后均由糖尿病專科護士為其建立健康檔案,進行基線評估。內容包括一般情況、既往史、家族史、教育史、體格檢查、化驗結果、并發癥篩查結果、治療方案、生活方式等。
1.2.2 2組患者均接受內分泌專科醫生的規范化診治。
1.2.3 教育方法
1.2.3.1 常規教育組:患者完成基線評估后即接受1次糖尿病專科護士的一對一健康教育,教育的知識面涉及飲食、運動、用藥、監測、急慢性并發癥、足部護理等方面,講解的具體內容及深度由教育護士自行決定。此后3、6月時各面訪1次。在此期間患者也可根據自己的需要自行至門診咨詢。
1.2.3.2 結構化教育組:患者完成基線評估后,由糖尿病專科護士應用結構化教育模式為其進行一對一的健康教育。結構化教育模式將糖尿病自我管理的相關知識整合為4個教育模塊,每個教育模塊均由理論知識與行為計劃兩方面組成,分別為(1)健康生活方式模塊:理論知識包括飲食熱量計算、食物交換份的使用、運動的適應證和禁忌證、運動強度的判斷、運動注意事項、煙酒對疾病的影響;行為計劃內容包括為患者制定飲食、運動、限制煙酒的計劃,制定減重目標和血糖監測計劃。(2)合理用藥模塊:理論內容包括患者使用的口服降糖藥和(或)胰島素的名稱、種類、作用機制、服用方法和(或)注射方法、常見不良反應和藥效觀察;行為計劃是要求患者按時按量正確服用藥物和(或)注射胰島素,自我觀察藥物的不良反應,制定血糖監測計劃。(3)預防急性并發癥模塊:理論內容包括低血糖的識別、應對和預防,高血糖時的自我應對技巧,血糖監測的意義及血糖譜的分析;行為計劃是要求患者隨身攜帶糖果、餅干,靈活加餐,制定血糖監測計劃。(4)慢性并發癥篩查模塊:理論內容包括足部護理的方法、慢性并發癥的種類、早期篩查的方法,教會患者閱讀自己的化驗單與檢查單;行為計劃是制定慢性并發癥篩查計劃,制定足部護理計劃。4個教育模塊預約患者在2周內分4次完成;每次僅完成1個教育模塊的內容;每個教育模塊教育時間>40 min。4個教育模塊全部完成后,3月、6月時各面訪1次,此外每個月電話回訪1次,督促患者執行自我管理計劃,共隨訪6次。在此期間患者也可根據自己的需要自行至門診咨詢。
1.2.4 評價方法
1.2.4.1 干預前后分別對患者的糖化血紅蛋白(HbA1c)、自我管理能力、心理狀況進行評估。(1)收集患者基線、6月時的HbA1c(高效液相法);(2)收集患者基線、6月時的自我管理活動能力問卷(SDSCA)評分。SDSCA評分采用李延飛等[9]改良后的自我管理能力量表,該量表由11個條目組成,分別反映飲食、運動、自我監測、足部護理4個方面的自我管理能力。結果分析判斷:總分為28分,單項最高分為7分。自我管理評分分級方法:總分>23分,單項>5.6分為好;總分17~23分,單項4.2~5.6分為一般;總分<17分,單項<4.2分為差;得分越高,自我管理的能力越高。(3)收集患者基線和6月時的自我健康狀況評分。由患者對自己目前的健康狀況自行打分,0分代表心目中最差的狀況,100分代表心目中最好的狀況。
1.3 統計學方法 采用SPSS 17.0統計軟件分析數據,計數資料比較采用卡方檢驗,組間計量資料比較采用獨立樣本t檢驗,自身前后比較采用配對t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 研究對象的基線資料比較 2組患者社會人口學資料(性別、年齡、病程、學歷、職業)、血脂[總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白膽固醇(LDLC)、高密度脂蛋白膽固醇(HDL-C)]、治療方式等均無統計學差異 (P>0.05),2組資料均衡,具有可比性。見表1。

表1 2組研究對象的基線資料比較

續表:
2.2 2組基線及6月時HbA1c、SDSCA總評分及各單項得分及自我健康狀況評分比較 將2組患者基線與6月時的數據進行自身對比,所有數據6月時均較基線時有顯著改善(P<0.05);2組患者6月時的數據進行組間比較,結構化教育組在SDSCA總評分、飲食管理得分、運動管理得分、自我監測管理得分、自我健康狀況評分均顯著高于常規教育組(P<0.05)。見表2。
3 討論
新診斷2型糖尿病患者血糖水平高,自我管理能力較差,對自我健康狀況評分低。我國統計數據表明2型糖尿病的患病率達到9.7%,而糖尿病前期的比例更高達15.5%[10]。新診斷糖尿病患者因缺乏糖尿病相關知識和技能,往往血糖控制差,有研究表明,30%的新診斷糖尿病患者 HbA1c>8.0%[11]。在本研究中,常規教育組患者HbA1c平均為(8.40±2.17)%,結構化教育組患者HbA1c平均為(9.35±2.67)%。患者自我管理能力差,基線時SDSCA總評分常規教育組和結構化教育組患者均<17分。其中,運動、自我監測、足部護理的管理能力更差,2組均<4.2分。由于這些原因患者對自我健康狀況的評分亦較低。研究表明,自我管理能力強者血糖控制顯著好于自我管理差者,且并發癥發生率顯著低于自我管理水平差者[12]。因此,新診斷糖尿病患者尤其需要提高自我管理能力。
健康教育的實質是一種干預,向人們提供改變行為和生活方式所需的知識、技術和服務等,使人們在面臨各層次的健康問題時,有能力做出抉擇,從而改善生化指標和生活質量[13]。本研究2組患者在教育干預后HbA1c、SDSCA總評分及自我管理各單項得分、健康狀況評分方面均得到了顯著改善(P<0.05)。這與郭冰等[14]的研究是一致的。
在進行一對一教育時應用結構化教育模式比常規的教育模式對患者自我管理行為改善的效果更好。首先,常規的一對一健康教育內容缺乏系統性、規范性。結構化教育模式是通過護理人員有計劃、有目的的教育過程使糖尿病病人樹立自我管理的概念和習慣,掌握自我管理的方法[15],使得教育具有系統性和規范性。其次,常規的健康教育缺乏效果的評估,美國糖尿病協會(ADA)糖尿病自我管理教育(DSME)標準要求評估患者的需求,從而決定授予的內容并評價連續性[16]。在結構化教育組,開始新的教育模塊之前,均要評估前次教育的效果,詢問患者完成計劃的情況,計劃完成的患者均給予鼓勵,幫助分析效果,未能完成計劃者會幫助分析原因,重新為患者建立更易實施的計劃,從而得到患者更多的配合,且有計劃的回訪亦使得患者不斷得到督促和獲得及時的疑問解答。因此,本研究中結構化教育組6月時SDSCA總評分及除足部護理外的各單項得分情況均優于常規教育組(P<0.05),且飲食、運動、足部護理單項得分均高于5.6分,屬于良好。
表2 2組患者基線及6月時HbA1c、自我管理情況、自我健康狀況評分比較(±s)
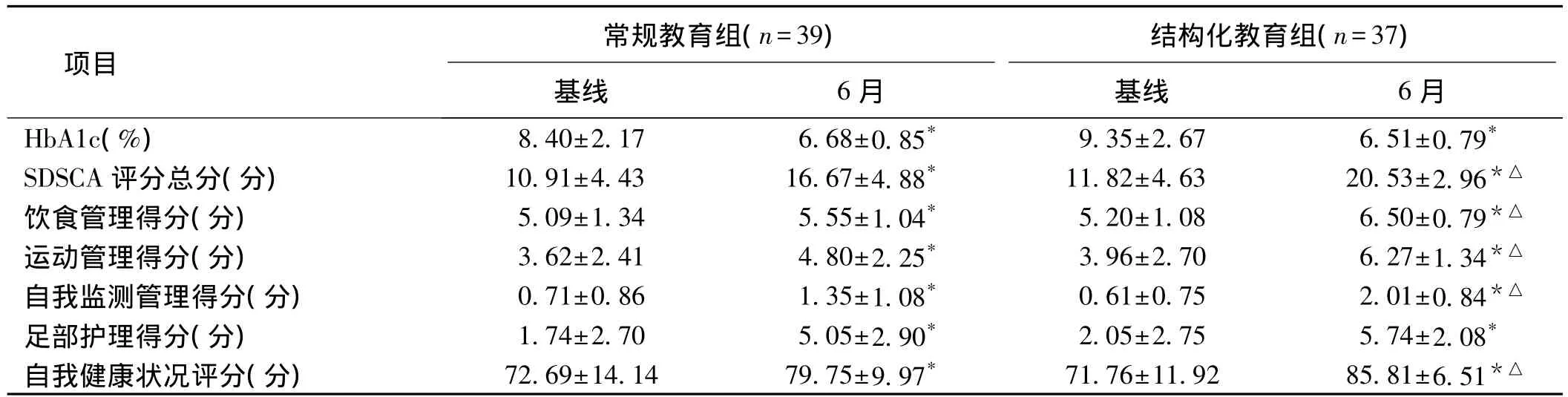
表2 2組患者基線及6月時HbA1c、自我管理情況、自我健康狀況評分比較(±s)
注:與基線比較,*P<0.05;與常規教育組比較,△P<0.05
運動管理得分(分)2.251.34自我監測管理得分(分) 0.71±0.86 1.35±1.08* 0.61±0.75 2.01±0.84*△足部護理得分(分) 1.74±2.70 5.05±2.90* 2.05±2.75 5.74±2.08*自我健康狀況評分(分) 72.69±14.14 79.75±9.97* 71.76±11.92 85.81±6.51*△
新診斷2型糖尿病患者的自我管理能力需要不斷的提高和保持。本研究中,雖然2組患者在教育后自我管理行為均有所改善,但是仍然存在自我監測能力差的問題,2組患者教育后自我監測得分均<4.2分,屬于較差。結合隨訪中了解的情況,患者缺乏監測與懼怕疼痛、自我感覺良好、經濟緊張、害怕面對不良血糖值、麻煩等原因有關,今后需要開展相關方面的研究。
[1]Nutbeam D.The evolving concept of health literacy[J].Soc Sci Med,2008,67(12):2072-2078.
[2]劉鵬飛,汪濤,王宜芝.慢性疾病自我管理的研究進展[J].中華護理雜志,2006,41(4):354-356.
[3]范麗鳳,張小群,陶旭,等.糖尿病教育對提高患者知識水平及自我管理能力的影響[J].實用護理雜志,2003,19(11):6-7.
[4]Jones H,Rossi JS,Edwards L,etal.Changes in diabetes self-care behaviors make a difference in glycemic control:the diabetes stages of chang(DISC)study[J].Diabetes Care,2003,26(3):732-737.
[5]Trento M,Passera P,Bajardi M,etal.Lifestyle intervention by group care prevents deterioration of type 2 diabetes:4-year randomized controlled clinical trial[J].Diabetologia,2002,45(9):1231-1239.
[6]Davies M,Heller S,Skinner T,etal.Effectiveness of the diabetes education and self management for ongoing and newly diagonsed(DESMOND)programme for people with newly diagnosed type 2 diabetes:cluster randomised controlled trial[J].BMJ,2008,336(7642):491-495.
[7]Khunti K,Gray L,Skinner T,etal.Effectiveness of a diabetes education andself management programme(DESMOND)for people with newly diagonsed type 2 diabetes metllitus:three year follow-up of a cluster randomised controlled trial in primary care[J].BMJ,2012,344:e2333.
[8]張學慧.結構化教育在2型糖尿病病人教育中的應用研究[J].護理研究,2012,26(5A):1205-1206.
[9]李延飛,陳偉菊,許萬萍,等.2型糖尿病患者自我管理行為量表的改良及其信效度檢驗[J].現代醫院,2011,11(3):148-150.
[10]Yang WY,Lu JM,Weng JP,etal.Prevalence of diabetes among men and women in China[J].N Engl J Med,2010,362(12):1090-1101.
[11]Nicolucci A,Rossi MC,Arcangeli A,etal.Four-year impact of a continuous quality improvement effort implemented by a network of dibetes outpatient dinics:the AMD-Annals initiative[J].Diabet Med,2010,27(9):1041-1048.
[12]Turner R,Cull C,Holman R.United Kingdom Prospective Diabetes Study17:a 9-year update of a randomized,controlled trial on the effect of improved metabolic control on complications in non-insulin-dependent diabetes mellitus[J].Ann Intern Med,1996,124(1):136-145.
[13]陳靄玲.糖尿病患者自我管理水平和生存質量相關性研究[J].中國行為醫學科學,2006,15(5):434-436.
[14]郭冰,古灼和,林騰云,等.健康教育對糖尿病患者自我護理能力和生活質量影響的研究[J].護理研究,2006,20(5):1335-1336.
[15]Deakin TA,Cade JE,Williams R,etal.Structured patient education:the diabetes X-PERT programme makes a difference[J].Diabetic Medicine,2006,23(9):944-954.
[16]Carol M,Jackie B,Morjorie C,etal.National standards for diabetes self-management education[J].Diabetes Care,2012,25(1):140-147.

