腰椎術后傷口早期感染的治療體會
歐陽振,楊斌輝,劉豐虎,張波,衛永鯤
(西安交通大學醫學院附屬三二〇一醫院骨科,陜西 漢中 723000)
腰椎術后傷口早期感染的治療體會
歐陽振,楊斌輝,劉豐虎,張波,衛永鯤
(西安交通大學醫學院附屬三二〇一醫院骨科,陜西漢中723000)
目的探討腰椎術后傷口早期感染的預防措施及手術治療方法。方法對7 例腰椎術后傷口感染病例拆除傷口部分縫線、及時換藥,3 例未形成竇道患者肉芽組織生長后清創縫合,4 例形成竇道患者術前準備后行傷口切開徹底清除壞死組織、橫突間植骨塊,傷口一期閉合。結果除1 例患者術中清創不徹底導致再次清創外,其余傷口感染患者清創后均一期愈合,隨訪未見感染復發。結論對早期深部感染需及時處理傷口、使用敏感抗生素,徹底清創,創口可以一期愈合,并可以保留內固定。
腰椎;術后;早期感染;治療
隨著脊柱外傷患者的增多、人類預期壽命的延長,臨床上腰椎骨折及退變性腰椎疾病病例逐年增加。而且脊柱手術技能和內固定材料的日益成熟,腰椎手術在各個醫院開展非常普遍,同時術后傷口感染也成為了困擾大家的難題。我院自2008年7月至2013年1月治療腰椎術后傷口早期感染病例7 例,治療效果滿意,現總結報道如下。
1 資料與方法
1.1 一般資料 腰椎術后傷口深部感染病例7 例,其中男5 例,女2 例;年齡23~75 歲,平均42.5 歲。其中1 例為腰椎骨折術后取內固定,2 例為外傷后腰椎骨折行后路內固定手術(其中1 例術中行椎管減壓橫突間植骨、1 例未行椎管減壓),4 例為退行性腰椎疾病(退行性滑脫3 例,椎間盤退行性變伴有椎管狹窄1 例,4 例患者均行PLIF手術)。術后監測患者體溫、血常規、肝腎功能、傷口愈合情況,出現體溫及血象異常時行血沉及C反應蛋白檢測。
1.2 臨床表現 傷口感染出現在術后3~20 d,患者表現為術后出現體溫持續升高,傷口四周紅腫伴有深壓痛,腰部活動受限,患者翻身困難,切口有滲出,嚴重者形成竇道、內置物外露。實驗室檢測提示患者白細胞、中性粒細胞升高或正常,血小板升高,血沉和C反應蛋白異常。1 例腰椎骨折術后取內固定患者、1 例腰椎骨折減壓橫突間植骨患者及2 例滑脫患者術后出現傷口竇道形成(見表1)。
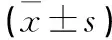
表1 感染患者一般資料
1.3 治療方案 所有患者發現傷口感染后,首先提取傷口分泌物,送培養加藥物敏感試驗。同時選用廣譜頭孢類抗生素,本組選擇3代頭孢菌素復達欣1.0 g靜脈點滴,每日4次,能有效保持血藥濃度,同時該藥可以通過血腦屏障、預防椎管內感染。根據培養結果更換敏感的抗生素,根據傷口滲出情況每周進行分泌物培養,及時調整抗生素品種及用量。傷口滲出患者早期拆除1~2針縫線,通過每日傷口早晚換藥、清理壞死組織,使用雙氧水、生理鹽水、碘伏沖洗傷口,如果患者傷口敷料有滲出時隨時換藥,待周圍切口愈合、滲出傷口肉芽組織新鮮后盡早關閉傷口,創造一個封閉的環境,有利于傷口一期愈合。腰椎取內固定后皮緣壞死患者(清理壞死皮緣后竇道形成)及其他3 例竇道形成患者發現早期同樣是拆除滲出切口縫線,傷口每日換藥,待患者身體素質改善、炎癥控制傷口四周紅腫好轉后積極在全麻下行傷口徹底開創清理術。竇道形成患者一般傷口外表小,但是皮下直至肌層大面積壞死,形狀為漏斗狀。術前要有充分的準備,向患者及家屬講解病情,不僅僅是竇道大小的傷口,術中需要完全切開傷口、甚至要延長切口,徹底清除壞死組織、沒有血運的肌肉、內固定四周的膿苔。因為感染后植骨無法愈合,有可能形成死骨反而影響患者脊柱融合和傷口愈合。將所有橫突間植骨患者所植的骨塊去除,傷口使用雙氧水、生理鹽水、碘伏方法浸泡后一期縫合,切口放置引流。因為傷口皮下、肌肉清理后會留有空腔,術后需每日換藥、擠壓傷口,預防皮下積血,傷口給予加壓包扎,囑患者術后1周內行側臥位,1周后傷口基本愈合,可以平臥。其中腰椎骨折患者一期手術時清理外傷壞死肌肉較多,再次清創時存在僥幸心理、對周圍壞死肌肉清理不徹底,導致術后傷口總是不愈合,有滲出,細菌培養陰性,第2次術后10 d再次清創后傷口才愈合。抗生素停用指證為體溫正常,連續2~3次復查血常規、血沉及C反應蛋白均為正常,傷口愈合良好、四周無紅腫、無明顯深壓痛,患者翻身自如后停止。本組抗生素使用時間10~27 d,平均15 d。
2 結 果
1 例腰椎骨折及2 例腰椎退變術后出現傷口滲出患者早期拆除縫線、傷口換藥后加壓包扎、清理壞死組織,待周圍切口愈合、滲出傷口肉芽組織新鮮后一期清創閉合傷口,均愈合良好,后期隨訪未再出現傷口疼痛及滲出。皮緣壞死及竇道形成患者清創前傷口換藥及身體準備時間較長。本組術前準備時間7~15 d,平均12 d。術前患者傷口膿液滲出減少或沒有,四周紅腫明顯減輕、顏色變暗,術前必需完全清理壞死組織、特別是肌肉,不能因為害怕清除肌肉太多將快失活的肌肉留下,否則影響傷口愈合,甚至出現不愈合,從而需要多次手術。本組1 例腰椎骨折術后患者即因此而行二次清除手術。
3 討 論
根據腰椎術后傷口感染發生時間分為早期感染和遲發感染。如何定義早期感染和遲發感染,目前尚無統一認識。但是大多數學者同意Wimmer的定義,其將發生在術后20周以前的感染稱為早期感染,而發生在術后20周以后的感染稱為遲發感染[1]。
3.1 腰椎術后感染的原因及處理措施
3.1.1 患者術前情況 腰椎骨折患者外傷后腰背部肌肉損傷嚴重,部分肌肉術前即出現缺血、術后出現逐漸壞死,而且此類患者多伴有其他部位的外傷,整個身體體質差,術后恢復慢,易出現傷口感染、不愈合。退行性變患者一般為老年人,該人群特點是年齡大、病變節段多、背部軟組織臃腫、肌肉松弛,手術切口深、顯露時間長、肌肉牽拉多,術后肌肉因為彈性差不能很好的擠壓止血。而且老年人術前有不同程度的貧血、低蛋白血癥,但是沒有輸血指證,這些均對術后恢復造成影響[2]。
3.1.2 術中處理不當 a)電刀是通過高頻(通常200 kHz至3 MHz)高壓電流與肌體接觸時對組織進行加熱,實現對肌體組織的分離和凝固,從而起到切割和止血的目的。電刀的出現使外科出血得到有效的控制,同時長時間使用電刀對組織會有明顯損傷,加上腰椎手術一般時間相對較長、出血多,易引起肌肉組織的壞死。我們目前在腰椎手術過程中使用一段時間的電刀即同時給予傷口沖洗降溫,可以減少組織壞死的概率。b)骨科術中因為需要使用內固定物,出現感染將是災難性后果,所以無菌操作非常重要。如果術中忽視無菌操作,手法粗暴,損傷過大,造成血腫殘留或引流不暢均易引起細菌繁殖導致傷口感染。c)硬脊膜損害引起腦脊液漏,細菌易逆向感染,所以術中應仔細操作,盡可能減少硬膜損傷,并對破損的硬脊膜細致修補,嚴密縫合肌層,引流管口應遠離硬膜破口。d)手術結束時應常規用過氧化氫、生理鹽水、甲硝唑反復沖洗,最重要的是縫合傷口前再次檢查肌肉血運,徹底剪除切口四周壞死或對刺激無反應的肌肉和組織。
3.1.3 忽視術后治療 a)腰椎手術術中出血較多,加上患者年齡大,術后身體狀況差,易出現貧血、低蛋白血癥,電解質紊亂,導致機體抵抗力下降滋生細菌。b)患者術后平臥時間過長,未及時翻身,出現切口局部受壓時間長引起皮緣壞死。c)術中有硬膜破裂、術后出現腦脊液漏患者,術后過早拔除引流管,會出現傷口局部形成腦脊液囊腫,時間稍長會出現感染。筆者經驗是通過對癥治療處理腦脊液漏,引流管暫時放置,待切口基本愈合后即術后1周拔除引流管、局部加壓包扎,傷口會愈合良好。期間傷口需及時更換敷料,如果傷口滲出過多而不及時更換,易引起細菌逆向感染。
3.2 傷口感染后抗生素的選擇與應用 患者出現感染癥狀后首先選用廣譜的可透過血腦屏障的抗生素,然后根據藥敏試驗調整用藥,必要時可以行椎管內穿刺局部用藥。抗生素的使用不能替代外科傷口的處理,傷口滲出時不能堵,早期拆除縫線保證其他切口愈合非常重要,只有在傷口處理同時使用敏感、有效抗生素才能使傷口愈合。但對嚴重深部感染、竇道形成、內固定外露患者,單純使用藥物、簡單換藥往往難以取得滿意效果,且有可能導致傷口壞死面積加大、膿腫等壞死組織擠壓脊髓等嚴重后果,要結合手術治療才能治愈。本組4 例傷口流膿、竇道形成患者在使用大劑量抗生素治療同時,積極切開清創引流,均獲得愈合,未遺留雙下肢運動、感覺功能障礙。
3.3 傷口感染的外科手術處理 腰背部傷口膿液位于肌層,包裹明顯,普通換藥無法完全清理傷口膿液,而且炎癥周圍有纖維組織包裹,內固定金屬物表面有一層生物膜,抗生素無法達到有效的血藥濃度,保守治療結果不理想[3]。只有行病灶切開,清除膿液及炎癥肉芽組織,反復沖洗傷口,才能迅速控制感染,避免炎癥蔓延。術前準備良好,如術中清創滿意,傷口可以一期縫合,嚴重感染者可置管灌注沖洗,一期縫合傷口。本組傷口深部感染、竇道形成患者均行切開清創,除1 例因為術中肌肉清理不完全再次手術外均一期愈合。
3.4 感染傷口的內固定處理 腰椎術后發生切口感染,內固定物是否取出目前存在許多爭議。多數作者認為感染傷口通過徹底清創,給予敏感抗生素靜點,感染得控制,傷口愈合,內固定物可以不取,畢竟患者術后感染發生時大部分骨折未完全愈合或退變性疾病術后脊柱融合欠佳[4]。也有學者認為,內固定術后傷口感染,細菌會通過內固定螺釘擴散至椎體,同時沿椎管蔓延,控制不好會出現嚴重的椎管內感染,可能危及患者生命,而且內固定感染后螺釘周圍感染不好控制,易出現內固定松動、脫落等情況[5]。因為本組患者均為早期感染,內固定置入時間短,手術時還沒有發現內固定失效,膿苔及炎性物質均居中在椎管外、螺釘釘尾周圍,內固定取出不是必要條件。但是如內固定周圍植入的骨塊被膿苔和肉芽組織包裹,應給予完全去除。本組采取徹底清創,特別是內固定周圍的炎性肉芽組織、骨塊清除,加上術中方法沖洗、浸泡以及合理的抗生素應用,控制了細菌的繁殖生長,達到傷口完全愈合,隨訪3個月~3年,未見局部感染復發。這樣即維持了脊柱穩定性,又避免了再次手術,住院時間短,減輕了患者的經濟負擔。但是對于腰椎術后傷口遲發感染、且感染難以控制、竇道又長時間不愈者,可考慮取出內固定,待感染控制后根據局部穩定情況再行處理[6]。
胸腰術后傷口深部感染是一個比較嚴重的手術并發癥,術中、術后使用有效的抗生素,術前充分準備,術后嚴密觀察,發現傷口感染后對患者全身情況及傷口局部感染深度要有準確把握,及時處理傷口,改善患者身體狀況,條件允許的情況下積極的外科清創術可以獲得良好的療效。
[1] Wimmer C,Gluch H.Management of postopeartive wound infaction in posteiror spinal fusion with instrumentation[J].J Spnial Disord,1996,9(6):505-508.
[2] 仉建國,李書綱,楊新宇,等.脊柱側凸后路矯形融合術術后感染的治療[J].中華骨科雜志,2001,21(8):453-456.
[3] 胥少汀.骨科手術并發癥預防及處理[M].北京:人民軍醫出版社,2003:200-201.
[4] 田耘,陳仲強,周方,等.脊柱術后傷口深部感染的處理[J].中華外科雜志,2005,43(4):229-231.
[5] 端木群力,劉新功,黃東輝.椎管內感染的分析和探討[J].中國骨傷,2005,18(9):521-523.
[6] 張斌,畢大衛,陳億民,等.腰突癥術后椎間隙感染的診斷和治療進展[J].吉林醫學,2012,33(2):342-344.
1008-5572(2014)03-0249-04
R63
:B
2013-09-02
歐陽振(1981- ),男,主治醫師,西安交通大學醫學院附屬三二〇一醫院骨科,723000。

