超聲檢查對殘角子宮、子宮腺肌癥的診斷價值(附2例報告)
譚文佳,王 輝,軒麗麗,王 佳,左欣曌,鄒積艷*
(1.吉林大學中日聯誼醫院,吉林 長春130033;2.吉林大學第二醫院,吉林 長春130041)
通過對2例殘角子宮、子宮腺肌癥的診療過程的分析,探討超聲檢查對殘角子宮、子宮腺肌癥的診斷意義。
1 病例資料
病例1 患者,女,39歲,已婚,因閉經23年,規律性下腹痛1年,加重半年,于2012年10月18日入我院,無發熱、無嘔吐,大小便正常。入院查體:一般狀態尚可。婦科查體:尿道口下方0.5 cm處可見一凹陷,容納一指,皺襞較淺,深約2 cm,形成盲端。肛診:于左附件區觸及一直徑約4 cm的實性包快,活動性尚可,有壓痛;右附件區未見異常。婦科彩超(見圖1、圖2):盆腔內未探及子宮回聲。盆腔內可探及液性暗區,最大前后徑約1.7 cm。雙側卵巢可探及,左卵巢旁可探及大小5.5 cm×3.9 cm的低回聲區,右卵巢旁可探及大小2.3 cm×1.5 cm的低回聲區。陰道左上方可探及大小4.6 cm×0.8 cm的無回聲區,陰道右上方可探及大小2.0 cm×1.7 cm的無回聲區。
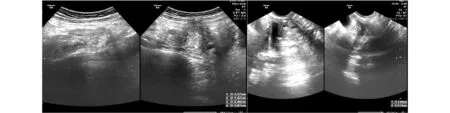
圖1示:兩側卵巢旁低回聲區圖2示:陰道上方無回聲區
檢驗結果:CA12-5:132U/ml(參考值1.00-35.00)。于2013年10月21日全麻下行腹腔鏡雙側殘角子宮切除術,術中膀胱與直腸之間未見正常子宮。于左側盆壁可見一大小5.0 cm×4.0 cm×4.0 cm的殘角子宮,質硬,與左側圓韌帶、輸卵管及卵巢固有韌帶相連,與卵巢緊密粘連;于右側盆壁可見一大小2.0 cm×1.0 cm的殘角子宮,質韌,與右側圓韌帶、輸卵管及卵巢固有韌帶相連,與周圍組織無粘連,右側卵巢未見異常。盆腔內可見散在藍紫色結節,大小0.1 cm-0.3 cm。術中經過順利,出血不多。病理結果回報:左側:子宮腺肌癥,腺體、內膜呈增生期改變;右側:子宮內膜增生期改變;左側卵巢巧克力囊腫。
病例2 患者,女,15歲,因經期下腹痛1年半,加重5個月,于2008年06月16日入吉林大學第二醫院。入院查體:一般狀態尚可,無貧血貌。婦科查體(肛診):外陰發育正常,陰道外口發育正常。盆腔偏左側可觸及一較正常子宮略小的實性包塊,活動尚可,壓痛陽性;偏右側可觸及大小3.0 cm×2.5 cm的實性包塊,活動尚可,略有壓痛。左側附件區可
觸及一大小約5.0 cm×4.0 cm的囊性包塊,活動尚可,略有壓痛;右側附件區未觸及明顯異常。婦科彩超:盆腔內探及兩個偏低回聲區,左側大小約5.3 cm×4.9 cm×3.7 cm;右側大小約3.3 cm×2.7 cm×2.5 cm。左附件區可探及一大小約4.6 cm×4.5 cm的低回聲區,形態尚規則,邊界尚清晰。余未見異常。于2008年6月23日全麻下行殘角子宮切除術,剖腹探查見:大網膜與腹膜廣泛粘連,分離粘連見,左側子宮大小約8.0 cm×7.0 cm×6.0 cm,左側卵巢大小約1.0 cm×1.0 cm×1.0 cm;右側子宮大小約4.0 cm×3.0 cm×2.0 cm,右卵巢未見異常。術中經過順利,出血不多。病理結果回報:(殘角子宮)子宮腺肌癥,增生型子宮內膜。
2 討論
2.1女性生殖道畸形合并子宮內膜異位癥的發生率
女性生殖道畸形分為梗阻性生殖道畸形和非梗阻性生殖道畸形。梗阻性包括:陰道橫隔、殘角子宮II型、處女膜閉鎖和先天性無陰道;非梗阻性包括:中隔子宮、陰道中隔、雙角子宮、雙子宮雙陰道、單角子宮和殘角子宮I型和III型[1]。Jacobson等報道正常育齡婦女中子宮內膜異位癥發病率10%-15%[2]。據國內相關文獻記載在230例生殖道畸形中,合并內異癥185例,發生率80.4%(185/230)。其中殘角子宮II型9例,發生率3.9%(9/230)[3]。
2.2生殖道畸形合并子宮內膜異位癥的病因學
20世紀20年代子宮內膜種植學說,解釋了婦女在月經期的經血可經輸卵管進入腹腔,在腹腔內的子宮內膜組織可進行廣泛的播散。于此同時部分逆流的內膜組織碎片獲得血液營養后在腹腔內繼續侵潤生長。患有生殖道畸形的女性,可因經血外流受阻、子宮內膜組織經淋巴或血管異常播散、激素水平和代謝異常而引起的分子生物學異常變化,從而顯著提高了脫落的子宮內膜逆流進入盆腔種植的機會。這些學說從不同角度闡明了生殖道畸形合并子宮內膜異位癥發病率較高的可能因素。
2.3殘角子宮(Rudimentaryuterinehorn)
在胚胎發育過程中一側米勒管中、下段發育不全,形成一側小的子宮,有肌層或纖維帶與發育側子宮相連,但多與發育側子宮腔不相通。殘角子宮有正常卵巢和韌帶,有時有正常輸卵管。根據有無內膜分為無內膜殘角子宮和有內膜殘角子宮,后者根據內膜腔與對側宮腔是否相通又分為內膜相通型與內膜不通型。內膜不相通型殘角子宮易發展為子宮腺肌病、子宮內膜異位囊腫[4]。
2.4殘角子宮的分型
根據1998年美國生殖醫學會(AFS)對米勒管發育異常的分型,殘角子宮被認為是II型米勒管異常。IIA型:單角子宮一側為殘角子宮,又分為三種亞型,IIA-1a型:殘角子宮有宮腔無宮頸,與發育側單角子宮腔相通;IIA-1b型:殘角子宮有宮腔無宮頸,與發育側單角子宮宮腔不相通;IIA-1c型:殘角子宮為發育不良的實體始基子宮,無宮腔無宮頸,以纖維束與發育側單角子宮相連。IIB型:發育側為單角子宮,一側有輸卵管、卵巢與韌帶,另一側子宮完全未發育[5-6]。
2.5殘角子宮、子宮腺肌癥的診斷
在臨床工作中存在多種診斷殘角子宮、子宮腺肌癥的方法,作為對該疾病的廣泛篩查和對患者創傷最小的原則考慮,超聲診斷該疾病有其顯著地優越性。殘角子宮的超聲診斷特征為無內膜殘角子宮:超聲子宮冠狀面內膜呈“半月形”彎向一側,另一側宮角區可見實性包塊,內部回聲較均勻,無內膜樣回聲顯示;有內膜殘角子宮:殘角子宮無宮腔積液時,一側宮角區可見實性包塊,邊界清楚,包塊中央可見內膜樣回聲且與宮頸管不相通;殘角子宮有宮腔積液時,一側宮角區可見包塊,周邊回聲與子宮肌層相似,內部為液性區,多伴有細小點狀回聲[7]。實性殘角子宮:子宮旁見類似子宮回聲的包塊,中央無內膜,無積血[8]。在超聲顯像下子宮腺肌癥的表現 BazotM等認為,子宮肌層內小囊樣回聲是超聲診斷子宮腺肌癥的最明顯特征。彩色多普勒超聲顯示典型的子宮腺肌癥,子宮壁間血供較豐富,可見點狀或細條狀血流信號;腺肌瘤體內則為繁星樣或短棒狀動、靜脈血流,脈沖多普勒示子宮動脈阻力低于正常,一般搏動指數<2.0,阻力指數<0.8[9]。子宮腺肌癥聲像圖分為五種類型:1.單純子宮腺肌癥:表現為子宮體積增大,肌層增厚,多為后壁增厚,內膜線前移;2.腺肌癥合并腺肌瘤:子宮形態不規則,局限性隆起,隆起部分邊界不清,回聲不均勻;3. 腺肌癥合并子宮肌瘤:子宮體積增大,形態失常,肌層可見混合回聲包塊,包塊邊界清楚,CDFI顯示有環狀、半環狀血流;4. 腺肌癥合并腺肌瘤、子宮肌瘤:子宮體積增大,形態失常明顯,肌層回聲不均,既有邊界不清,回聲不均勻的包塊,又有邊界清楚的包塊,CDFI顯示有環狀、半環狀血流;5.腺肌癥合并巧克力囊腫:表現單純腺肌癥的基礎上發現盆腔囊性包塊,包塊囊壁增厚,欠光滑,內部可有細密點狀或團塊狀回聲,后壁回聲增強[10]。
2.6總結
通過對這兩例臨床病例分析和查閱國內外相關文獻報道,觀察到殘角子宮、子宮腺肌癥的發生是極其罕見的,綜合考慮這兩例病例的診療過程,對于復雜的女性生殖系統畸形,應結合多種影像學方法和手術學方法等來明確診斷,從而采取最恰當的治療,以達到最佳的預后效果。
參考文獻:
[1]樂杰,主編.婦產科學[M].第7版. 北京:人民衛生出版社,2008:334-337.
[2]TZ Jacobson,DH Barlow,et al.Laparoscopic surgery for subfertility associated with endometriosis[J].Cochrane Database Syst Rev,2002,(4):CD001398.
[3]鄧玉清,吳瑞芳.女性生殖道畸形合并子宮內膜異位癥185例臨床分析[J].中國微創外科雜志,2013,13(2):142.
[4]謝紅寧.婦產科超聲診斷學[M].北京:人民衛生出版社,2005:194-197.
[5]曹澤毅.中華婦產科學[M].第2版.北京:人民衛生出版社,2005:1430-1433.
[6]Buttram VC Jr &Gibbons We. Mullerian anomalies:a proposed classification (An analysis of 144 case)[J].Fertil Steril,1979,32(1):40.
[7]李婧宇,蔡愛露.三維超聲診斷殘角子宮[J].中國醫學影像技術,2011,27(3):586.
[8]應偉雯,金杭美.三維超聲診斷單角子宮和殘角子宮的價值[J].中國超聲影像學雜志,2005,14(6):478.
[9]王 華.子宮腺肌癥的超聲診斷價值[J].實用醫技雜志,2012,19(8):831.
[10]李永瓊.子宮腺肌癥的超聲診斷[J].中國超聲診斷雜志,2006,7(9):697.

