前列腺增生患者術前進行尿流動力學檢查的臨床意義
王冰峰 唐化勇 王立國 張萬生
前列腺增生癥(BPH)是老年男性中的一種常見病,且普遍認為年齡增長及睪丸存在是導致前列腺增生的兩個必備條件。患者早期癥狀不明顯,但隨著病情的加重,常伴有尿頻、排尿困難、泌尿系統感染、血尿等典型癥狀[1]。目前,臨床上對于前列腺增生患者的診斷方法有很多,但普遍存在諸多不合理之處。在深入研究前列腺增生癥尿動力學改變后,發現逼尿肌收縮無力、逼尿肌不穩定、膀胱出口梗阻(BOO)等都是造成與排尿相關的刺激和梗阻癥狀的主要原因。所以只有存在BOO的BPH患者才合適做前列腺手術。據可靠報道,有BPH患者做完前列腺手術之后,有25%的患者反映癥狀改善不明顯,很有可能是因為這些患者并不存在BOO的問題,所以術后沒有改善患者的癥狀[2]。BPH的患者里面,有部分患者排尿出現異常不是由于BOO的原因,而是膀胱逼尿肌功能異常才導致的,例如逼尿肌收縮無力、逼尿肌不穩定收縮等等。像此類患者,單純施行解除BOO的前列腺手術是不適當的。最好是先進行尿流動力學檢查。
所謂尿流動力學就是借助流體力學及電生理學方法研究尿路貯存、輸送、排出尿液功能的一門新興學科,近年來對下尿路生理學的檢查技術較成熟,尤其是隨著對排尿的解剖生理學、神經生理學等基礎理論方面越來越深入的研究,以及現代電子技術測量技術的飛速進展,創造了很多檢查和治療排尿功能障礙的新儀器和新方法,為排尿功能障礙患者的診斷、治療及療效評價提供了越來越客觀的依據。
尿流動力學一般分為上尿路尿流動力學和下尿路尿流動力學兩部分,上尿路尿流動力學主要研究腎盞、腎盂、輸尿管內尿流輸送過程,下尿路尿流動力學主要研究尿流率測定、尿道壓力分布測定、排尿時壓力/尿流率測定、膀胱壓力容積測定、排尿時膀胱尿道造影、括約肌肌電圖、下尿路尿流動力學的其他同步聯合檢查等。目前尿流動力學的發展主要集中在下尿路尿流動力學,是現代泌尿外科臨床中最常見的常規檢查技術之一。排尿運動包括儲尿期、排尿期,儲尿期的尿道呈關閉狀態,膀胱這時相對松弛,尿道的阻力大于膀胱內壓力,尿流得以儲于膀胱內,尿液在膀胱內呈現靜止狀態,也稱靜止期,用液體靜壓力原理可得到膀胱的儲尿功能。而排尿期是相反的作用,此時膀胱收縮,膀胱內壓力上升,尿道括約肌舒張,尿道內阻力降低,尿液在膀胱內由靜止狀態馬上轉為動態,此時用尿流動力學原理可測得排尿時的膀胱壓力、尿道阻力,這樣就可以了解排尿時這樣兩個器官相互間的協同功能及功能狀態。尿流動力學是一門相對復雜的學科,涉及多個相關學科,這種檢查手段正被廣泛的應用于患者的臨床治療中,對于患者治療方法的選擇及療效評定具有重要的指導意義[3]。本院通過將尿流動力學方法應用于BPH患者的術前檢查中,取得了一定的成效,現報告如下。
1 資料與方法
1.1 一般資料 選取2012年9月-2013年2月本院收治的BPH患者106例,年齡57~89歲,平均(71.3±10.5)歲;病程1~10年。患者臨床上均不同程度表現出尿頻、排尿困難、泌尿系統感染、血尿、膀胱結石等BPH典型癥狀,所有患者均通過前列腺B超、肛診、膀胱鏡等方法嚴格檢測,均確診為BPH,其中合并尿潴留19例。按照國際泌尿外科學會(SIU)推出的IPSS評分體系標準[4],中度81例,重度25例。患者入院時,院方通過與患者本人或家屬進行協商,均在治療同意書上簽字確認。
1.2 尿流動力學檢查方法 術前2~3 d、術后1~3個月應用荷蘭MMS尿流動力學檢測分析儀對106例患者進行尿流動力學檢查。檢查項目包括尿流率(15例患者無法自解小便未行尿流率檢查)、尿道壓、充盈膀胱測壓、逼尿肌功能、腹腔壓力、尿道外括約肌電圖、膀胱壓力/容積/流率等項目[5]。
1.3 檢查指標 BOOI(膀胱出口梗阻指數)、最大尿道壓、Qmax(最大尿流率)、BC(膀胱順應性)、PVR(殘余尿量)、Pdet-Qmax(最大尿流率時逼尿肌壓力)、VMCC(最大尿意膀胱容量)、IPSS(國際前列腺癥狀評分)。
1.4 治療方法 根據尿流動力學檢查結果,同時結合患者病史、體征及各項檢查針對性的給予患者不同的治療方案,包括藥物治療、經尿道前列腺電切術、尿道狹窄擴張術、尿道內切開術、尿道外口切開術、膀胱造瘺術[6]。
1.5 統計學處理 運用SPSS 16.0統計學軟件對數據進行處理,計量資料以(s)表示,比較采用t檢驗,以P<0.05表示差異有統計學意義。
2 結果
所有106例中重度BPH患者術前均給予積極的藥物治療及護理。其中,79例患者行經尿道前列腺電切術,膀胱造瘺術16例,尿道狹窄擴張術4例,尿道內切開術1例,尿道外口切開術1例,5例保守治療。
治療前106例患者的尿流動力學檢查,不穩定膀胱6例,膀胱逼尿肌乏力11例,低順應性膀胱33例,神經源性膀胱4例,逼尿肌亢進3例。尿流率檢查91例(15例患者無法自解小便未行尿流率檢查),Qmax在3~10 mL/s為71例,平均(7.1±1.5)mL/s;Qmax在10~15 mL/s為16例,平均(12.0±2.2)mL/s;Qmax>15 mL/s為4例,平均(18.5±3.7)mL/s。95例患者在尿道壓的檢查過程中出現異常,其中BOO 89例,尿道狹窄6例。91例進行尿流率檢測的患者中,87例診斷為BOO,3例可疑,1例無BOO。
治療后,患者的BOOI、最大尿道壓、Qmax、BC、PVR、Pdet-Qmax、VMCC、IPSS等8項尿流動力學參數均得到不同程度的緩解,患者癥狀及功能逐漸恢復,效果顯著。其中6例不穩定膀胱患者術后膀胱痙攣明顯減少或消失,膀胱壓下降,膀胱容量增加,沖洗時間縮短;11例膀胱逼尿肌乏力患者術后容收縮壓和最大尿流率均明顯高于術前,排尿功能基本恢復正常;33例低順應性膀胱患者中,30例無術后合并癥,另3例出現切口感染,延遲至術后30 d愈合;4例神經源性膀胱患者術后肌肉張力提高,膀胱功能和腎臟功能明顯改善,排尿功能增強;3例逼尿肌亢進患者術后每次導尿尿量、最大膀胱容積、逼尿肌壓力、膀胱內壓均明顯改善。治療前后患者尿流動力學參數比較差異均有統計學意義(P<0.05),見表1。
3 討論
BPH在老年人中較為普遍,且隨著年齡的增長,發病率逐漸升高。據相關數據顯示,我國50歲以上的老年人BPH發病率為50%,而到了80歲以上更高達80%。輕者會使患者記憶力下降,帶來排尿困難的困擾,重者會影響泌尿系統的正常功能,造成腎功能衰退,引發血尿、反復尿路感染、膀胱結石等嚴重并發癥,甚至還可能引起不可逆的慢性腎衰和尿毒癥,嚴重威脅患者生命的安全。由此可見,BPH給患者帶來的危害是非常大的。
表1 BPH患者治療前后尿流動力學參數比較(s)
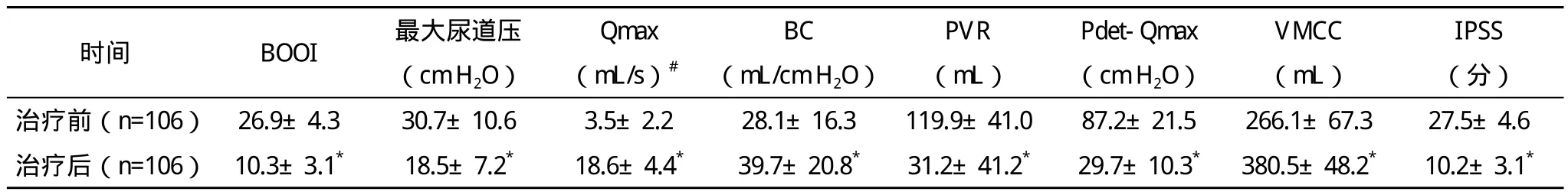
表1 BPH患者治療前后尿流動力學參數比較(s)
*與治療前比較,P<0.05;#治療前有15例患者因無法自解小便未行尿流率檢查
IPSS(分)治療前(n=106)26.9±4.3 30.7±10.6 3.5±2.2 28.1±16.3 119.9±41.0 87.2±21.5 266.1±67.3 27.5±4.6治療后(n=106)10.3±3.1* 18.5±7.2* 18.6±4.4* 39.7±20.8* 31.2±41.2* 29.7±10.3* 380.5±48.2* 10.2±3.1*時間 BOOI 最大尿道壓(cm H2O)Qmax(mL/s)#BC(mL/cm H2O)PVR(mL)Pdet-Qmax(cm H2O)VMCC(mL)
目前,醫學界關于BPH病因的討論很多,通常認為前列腺慢性炎癥未徹底治愈、青壯年時期過度的性生活和手淫、缺乏體育鍛煉、經常酗酒或長期飲酒等因素是導致前列腺增生的最主要原因。因此,人們在日常工作和生活中,要注意保持健康的體魄,少食辛辣刺激性食品,同時定期進行身體檢查,發現前列腺方面相關問題及時進行診治,充分做好BPH的預防工作。
傳統的直腸指診、B超內窺鏡檢查等診斷方法風險大、效果差,且不能準確判斷患者的膀胱功能、梗阻部位及梗阻功能,給老年患者帶來了極大的不便。而尿流動力學作為目前臨床上較為流行的一種檢測方法,為BPH患者的診斷、治療方法的選擇及療效評定提供了客觀依據,被公認為診斷BOO的金標準,越來越受到醫護工作者的普遍關注[7-10]。
BOO是BPH引起的一系列膀胱尿道功能異常的根源,也是臨床治療的直接目標。因此,判斷BPH患者是否存在BOO及BOO程度的輕重,對于臨床醫生選擇不同的治療方法具有非常重要的意義。本組研究結果顯示,有87例患者尿流率Qmax<15 mL/s,為BOO引起;4例Qmax>15 mL/s患者通過保守治療,病情有所好轉。由此證明,尿流率檢測是臨床上判斷患者是否存在BOO的重要方法[11]。同時,在91例進行尿流率檢測的患者中,87例診斷為BOO,3例可疑,1例無BOO,診斷率為95.6%。3例可疑患者尿流率檢測不成功,其原因是多方面的,嚴重的外括約肌功能失調或嚴重逼尿肌低反射是導致無法判斷患者是否為BOO的最重要原因。因此,尿流率檢測雖然能獲得比較滿意的BOO診斷效果,但仍然存在一定的局限性[12]。此外,尿流動力學檢查還能對因逼尿肌收縮無力、神經原性排尿功能異常和不穩定膀胱引起的尿頻、排尿困難等下尿路癥狀提供鑒別診斷依據,神經系統疾病、糖尿病等其他疾病也可引起BPH相似的癥狀,臨床上有時不容易鑒別,進行尿流動力學檢查,對評價膀胱功能及判斷是否存在梗阻給出最客觀的依據,對患者下一步的治療具有指導意義[13]。
目前,對于BPH患者的治療主要采用外科治療和藥物治療兩種方法。而無論選擇哪種方法進行治療,都是為了有效降低患者的前列腺張力,從而達到減輕或消除BOO的目的。因此,BOO程度、部位、膀胱功能狀態是決定是否進行手術治療的依據。本組106例BPH患者中,不穩定膀胱6例,膀胱逼尿肌乏力11例,低順應性膀胱33例,神經源性膀胱4例,逼尿肌亢進3例,其中101例BPH患者行經尿道前列腺電切術、膀胱造瘺術、尿道狹窄擴張術等外科手術,5例BPH患者采取保守治療。101行外科手術的患者皆因膀胱功能明顯受損,或梗阻程度較重同時合并有膀胱結石、尿潴留、感染等疾病,患者術后保持引流及沖洗通暢,術后72 h拔除引流管。同時要注意常用消毒棉球擦拭尿道外口以免患者感染,有效促進傷口愈合。而對于不穩定膀胱和低順應性膀胱患者術后要有目的地進行對癥治療,以減輕并發癥對患者的痛苦;5例梗阻程度較輕、膀胱功能較好的BPH患者嚴格遵醫囑,同時根據患者實際情況服用托特羅定、非那雄胺、舍尼通、通尿靈、三苯氧胺等藥物進行積極的保守治療,療程3~6個月不等,患者臨床癥狀均明顯緩解[14-15]。
綜上分析,通過將尿流動力學方法應用于BPH患者的術前檢查中,106例患者臨床癥狀及膀胱功能等均得到不同程度的緩解,尤其在能直接反映患者癥狀改善程度的IPSS評分中,患者由術前的(27.5±4.6)分下降到術后的(10.2±3.1)分,癥狀程度改善明顯,手術前后SPSS評分比較差異具有統計學意義(P<0.05)。
由此可見,BPH患者術前進行尿流動力學檢查能比較客觀地反映患者膀胱尿道功能狀況,這對于醫生合理選擇治療方法,提高療效意義重大。此方法科學、合理、有效,值得在臨床上大力推廣及應用。
[1]程文,高建平,張征宇,等.術前尿流動力學檢查對TURP術后療效預測的研究[J].中華男科學雜志,2005,11(3):207-209.
[2]Schafer W.Basic principles and clinical application of ad-vanced urodynmic analysis of voiding function[J].Urol Clin Nodh Am,1990,(17):553-566.
[3]Jean-Jacques Wyndaele.Conservative Treatment of Patients with Neurogenic Bladder[J].European Urology Supplements,2008,7(8):557-565.
[4]史東民,史沛清,劉國斌,等.用尿動力學檢查預測前列腺增生癥術后療效的研究[J].黑龍江醫學,2007,31(11):822-823.
[5]Djavan B,Madershacher S,Klingler C,et a1.Urodynamic assement of patients With acute urinary retention[J].Jurol,1997,158(14):1829-1883.
[6]Rodringes P,Lucon A M,Freire G C,et al.Urodynamie pressure flowstudies can predict the clinical outcome after transurethal prostatic re-section[J].J Urol,2001,165(2):49-50.
[7]胡海峰,陳剛,彭秀坤,等.尿流動力學在BPH術前準備的應用[J].四川醫學,2006,27(1):25-26.
[8]李杰.前列腺增生癥行經尿道前列腺球囊擴張術的臨床分析[J].中國醫學創新,2013,10(1):121-122.
[9]Schaler W,Abrams P,Liao L,et al.Good urodynamic practices:uroflowmetry filling cystometry and pressure—flow studies[J].Neu rourol Urodyn,2002,21(3):261-274.
[10]杜森.腔內手術和開放手術在治療良性前列腺增生中的療效對比分析[J].中國醫學創新,2013,10(2):35-36.
[11]崔喆,尹鑒淳,張和平,等.壓力流率測定在診斷老年男性排尿困難中的意義[J].中華泌尿外科雜志,2002,25(5):592-595.
[12]周芳堅,謝晉良.尿動力學檢查在處理前列腺增生癥中的意義[J].中華泌尿外科雜志,1998,18(5):271-273.
[13]程文,魯功成.前列腺增生癥尿流動力學分析[J].臨床泌尿外科雜志,1999,14(1):3-7.
[14]De Lima M L,Netto N R.Urodynamic studies in the surgical treatment of benign prostatic hyperplasial[J].Int Braz J Urol,2003,29(5):418-422.
[15]鄧軍洪,王良圣,魏鴻藹,等.前列腺增生癥患者的尿流動力學診斷價值評估[J].廣州醫藥,2002,51(14):12-14.

