鮑曼不動桿菌的臨床分布及耐藥情況分析
葛學順,陶曉軍,陳維開,程景騫
(高郵市人民醫院1.檢驗科;2.醫院感染管理科,江蘇揚州225600)
鮑曼不動桿菌的臨床分布及耐藥情況分析
葛學順1,2,陶曉軍1,陳維開2,程景騫1
(高郵市人民醫院1.檢驗科;2.醫院感染管理科,江蘇揚州225600)
目的 了解高郵市人民醫院鮑曼不動桿菌的臨床分布狀況及耐藥情況,為有效預防和控制醫院感染、指導臨床合理用藥提供理論依據。方法 對2010-2012年我院臨床分離的鮑曼不動桿菌進行鑒定,采用紙片擴散法進行藥敏試驗,采用WHONET 5.6軟件對數據進行統計分析鮑曼不動桿菌的科室分布情況與耐藥率及變化趨勢。結果3年共分離出155株鮑曼不動桿菌,主要分離來自痰液(82.6%),其次為分泌物及膿汁(12.3%);科室分布以ICU(34.2%)為主,其次是神經外科(18.1%)和呼吸內科(15.5%);3年來鮑曼不動桿菌總體耐藥率呈現上升趨勢,尤其以亞胺培南最為明顯,亞胺培南3年的耐藥率分別是23.3%,44.2%和68.3%;臨床常用抗菌藥物中只有頭孢哌酮/舒巴坦和哌拉西林/他唑巴坦的耐藥率低于40%,其余均大于65%。結論 鮑曼不動桿菌是醫院感染中重要的條件致病菌,且耐藥率較高,臨床醫務人員應根據藥敏結果合理選擇抗菌藥物,控制耐藥菌株的流行及醫院感染。
鮑曼不動桿菌;耐藥性;醫院感染
(Chin J Lab Diagn,2014,18:1163)
鮑曼不動桿菌(Acinetobacter baumannii,AB)是一種不發酵糖、氧化酶陰性、動力陰性的革蘭陰性桿菌,廣泛地分布于自然界、社區環境、醫院環境及人的皮膚表面,是一類重要的條件致病菌,是導致醫院感染的主要病原菌之一[1]。鮑曼不動桿菌主要引起醫院獲得性肺炎、尿道感染、傷口感染和菌血癥,近年來,隨著廣譜抗菌藥物的廣泛運用,多重耐藥的鮑曼不動桿菌比例也在增加[2,3],這些給臨床抗感染治療和控制醫院感染增加了一定的困難。我們對我院近3年來檢出的鮑曼不動桿菌的標本來源、分布及耐藥性進行回顧分析,為有效預防醫院感染、控制耐藥菌株的流行、指導臨床合理用藥提供理論依據。
1 材料與方法
1.1 標本來源
2010-2012年間從本院住院患者送檢的各類疑似感染性標本(包括血液、尿液、痰液、創面分泌物及膿汁、胸腹水等),經分離培養得到鮑曼不動桿菌155株。同一患者的相同標本分離出相同菌株,藥敏結果相同時視為同一菌株。
1.2 菌種鑒定
標本按照《全國臨床檢驗操作規程》(第3版)進行分離、分純后。采用法國生物梅里埃公司API20NE鑒定系統。
1.3 藥敏試驗
藥敏試驗采用K-B法進行檢測。抗菌藥物紙片選用:哌拉西林、哌拉西林/他唑巴坦、頭孢他啶、頭孢曲松、頭孢噻肟、頭孢哌酮/舒巴坦、亞胺培南、阿米卡星、慶大霉素、妥布霉素、環丙沙星、復方新諾明、四環素。這些抗菌藥物紙片為英國Oxoid公司產品。結果判定嚴格按照美國臨床實驗室標準協會文件NCCLS/CLSI-2011規定的標準折點判定耐藥(R)、中介(I)、敏感(S)。
1.4 質控菌株 標準菌株金黃色葡萄球菌ATCC25923、大腸埃希茵ATCC25922、銅綠假單胞菌ATCC27853均購自衛生部臨床檢驗中心。每周用標準菌株進行質量控制,藥敏質控結果符合CLSI-2011的要求。
1.5 統計分析 采用WHONET 5.6軟件對數據進行統計分析。
2 結果
2.1 鮑曼不動桿菌感染分布狀況 從標本來源情況來看,AB檢出率最高的是痰標本,為128株(82.6%),其次為分泌物及膿汁19株(12.3%),見表1。從科室分布情況來看,AB來自ICU病房的最多,為53株(34.2%),其次是神經外科,為28株(18.1%),呼吸內科,為24株(15.5%),見表2。

表1 155株鮑曼不動桿菌的臨床標本來源分布(株,%)
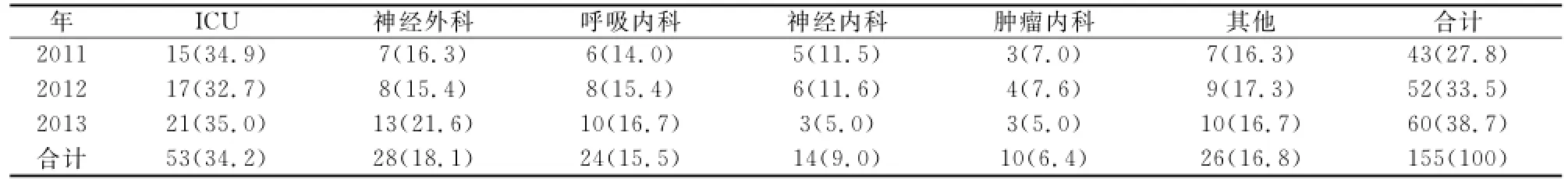
表2 155株鮑曼不動桿菌的臨床科室分布(株,%)
2.2 藥敏結果
我院所分離的鮑曼不動桿菌對臨床上常有的抗菌藥物耐藥性呈現逐年上升趨勢,具體的藥敏結果見表3。
3 討論
鮑曼不動桿菌(AB)是非發酵的革蘭陰性桿菌,該菌具有很強的環境適應能力,也具有快速獲得及傳播耐藥性的能力,容易引起醫院感染的傳播流行[35]。近年來在臨床標本中的分離率和耐藥率逐年增加,已成為醫院感染的重要病原菌[6]。鮑曼不動桿菌常可在插管、機械通氣、長期住院的呼吸道、傷口、血液等部位分離到[7]。
本次回顧分析發現,鮑曼不動桿菌在我院分離率有逐年增加趨勢,從2011年的43株、2012年的52株到2013年的60株。由表1可見,標本來源主要是以痰標本為主,占82.6%,其次是分泌物及膿汁,占12.3%。由表2可見,鮑曼不動桿菌主要分布在ICU,占34.2%,其次是神經外科、呼吸內科、神經內科和腫瘤內科,其他科室較少見。究其原因,可能是由于這些科室的患者(尤其ICU患者)自身抵抗力差,病情嚴重,存在嚴重基礎疾病,且住院時間長,免疫力低下,加之營養不良,呼吸道和全身防御功能減退,再加上各種侵襲性操作增加,破壞了人體正常的屏障系統,且常常伴有大量的廣譜抗菌藥物和免疫抑制劑的使用等因素,從而增加了患者感染的機會[8]。所以,對ICU等重點科室應加強對環境消毒、隔離措施的落實,減少侵襲性操作,嚴格遵守無菌操作原則,嚴格遵守手衛生指針,合理使用抗菌藥物,以及增強患者的免疫力,是避免鮑曼不動桿菌在醫院內感染和傳播的有效方法。
由表3可見,從13種抗菌藥物對鮑曼不動桿菌的耐藥監測結果顯示,該菌的耐藥率在逐年呈現上升趨勢。在13種抗菌藥物中,至2013年僅頭孢哌酮/舒巴坦(耐藥率26.7%)和哌拉西林/他唑巴坦(耐藥率38.3%)的耐藥率低于40%,其余11種抗菌藥物均大于65%。耐藥率上升最明顯的是亞胺培南,耐藥率從2011年23.3%到2013年的68.3%,而且多重耐藥的鮑曼不動桿菌也在逐年增加,甚至出現“泛耐藥”,這些可能與臨床不合理使用抗菌藥物有密切的關系,導致鮑曼不動桿菌已經成為醫院感染暴發流行的主要病原菌[9-11]。
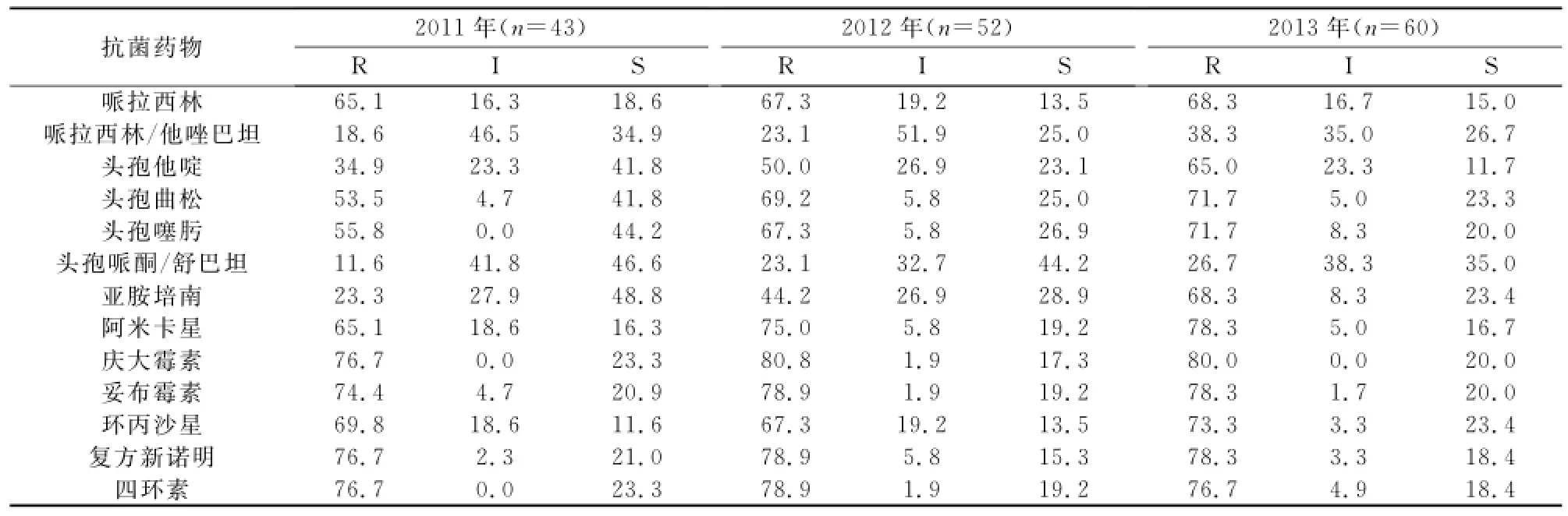
表3 2011-2013年鮑曼不動桿菌的耐藥性(%)
綜上所述,鮑曼不動桿菌的分離率和對抗菌藥物的耐藥率逐年增高,且多重耐藥的鮑曼不動桿菌感染的比例也在逐年增加,臨床應參照藥敏結果合理使用抗菌藥物,減緩其耐藥率的增長。又由于鮑曼不動桿菌在自然界的生存能力特別強,可在醫院環境中長期存在,因此應加強對醫院環境消毒、隔離,嚴格遵守無菌操作,嚴格遵守手衛生指針等相關醫院感染控制的相關措施的落實,可以控制耐藥的鮑曼不動桿菌在醫院內感染與暴發流行。
[1]俞云松.多重耐藥鮑曼不動桿菌-21世紀革蘭氏陰性桿菌的“MRSA”[J].中華臨床感染病雜志,2009,2(2):65.
[2]朱會英,王 艷,楮亞輝,等.2005-2009年鮑氏不動桿菌檢出率與耐藥率分析[J].中華醫院感染學雜志,2010,20(23):3778.
[3]何 臣,徐 羽,李元廣,等.下呼吸道鮑曼不動桿菌感染的臨床分布于耐藥性分析[J].臨床肺科雜志,2013,18(9):1563.
[4]任 波,周麗娟,劉廣彬.鮑曼不動桿菌耐藥性研究[J].中華實驗診斷學,2013,17(10):1886.
[5]歸巧娣,蒼金榮,劉 英,等.2007-2009年曼不動桿菌耐藥監測結果分析[J].現代檢驗醫學雜志,2013,28(4):139.
[6]陳柳勤,孫誠,張莉艷,等.2007-2009年分離958株鮑曼不動桿菌分布狀況及其耐藥趨勢分析[J].廣東醫學,2011,31(22):2812.
[7]王 莉,周鳳萍.ICU多重耐藥鮑曼不動桿菌醫院感染暴發流行病學調查[J].中華感染控制雜志,2013,12(2):113.
[8]李 萍,董明駒,史 莉.重癥監護病房鮑氏不動桿菌醫院感染的耐藥性監測[J].中華醫院感染學雜志,2010,20(7):1013.
[9]唐吉斌,章 文,胡志軍,等.2009-2011年銅陵地區鮑曼不動桿菌醫院感染的臨床分布及耐藥性分析[J].現代檢驗醫學雜志,2012,27(6):61.
[10]孟小斌,張國雄.耐碳青霉稀類鮑曼不動桿菌感染暴發的分子流行病學研究[J].中國感染控制雜志,2013,12(3):173.
[11]Karageorgopoulous DE,Fallagas ME.Current control and treatment of multidrug-resistant Acinetobacter baumannii infections[J].Lancet Infect Dis,2008,8(12):751.
Analysis of Clinical Distribution and Drug Resistance of Acinetobacter baumannii
GE Xue-shun,TAO Xiao-jun,CHEN Wei-kai,et al.
(Gaoyou People’s Hospital,Yangzhou,Jiangsiu225600,China)
Objective To analyze of Clinical Distribution and Drug Resistance of Acinetobacter baumannii(AB)in Gaoyou People’s Hospital,and to prevention and control of healthcare-associated infection,and provide theoretical basis to selection of clinical drugs.Methods The isolated of AB strains from 2010to 2012in our hospital were identified and antimicrobial susceptibility tests were performed using the K-B method,and thus,the ward distribution and the drug resistance rates and the changing trend were respectively analyzed by WHONET 5.6software.Results A total of 155 AB strains were isolated in 3years,in which the most common specimens were sputum(82.6%),followed by secretions and pus(12.3%).When it came to the ward distribution,ICU was the primary,which accounted for 34.2%,followed by the department of neurosurgery(18.1%)and respiratory medicine(15.5%).There was a obviously increasing overall trend in drug resistance rates from 2011to 2013,while imipenem was especially obvious,in which the drug resistance rates of imipenem were 3.3%,44.2%and 68.3%in 3years.The drug resistance rates of the most commonly used antibiotics were more than 65%,only Cefoperazone/Sulbactam and Piperacllin/Tazobactam below 40%.ConclusionAcinetobacter baumannii is the major opportunistic pathogenic bacteria in nosocomial infection,and drug resisance rate is higher.Clinicians should rationally choose antibacterials according to susceptibility test results,in order to control the epidemic of the drug resistance strains and healthcare-associated infection.
Acinetobacter baumannii;drug resistance;healthcare-associated infection
R446.5
A
2013-06-28)
1007-4287(2014)07-1162-03

