阻塞性睡眠呼吸障礙低通氣綜合征與2型糖尿病的相關性探討
蘭亞紅
(河南省鄭州市第二人民醫院呼吸內科,河南 鄭州 450006)
阻塞性睡眠呼吸障礙低通氣綜合征與2型糖尿病的相關性探討
蘭亞紅
(河南省鄭州市第二人民醫院呼吸內科,河南 鄭州 450006)
目的 分析阻塞性睡眠呼吸暫停低通氣綜合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)與2型糖尿病之間的相關性。方法 分別檢測56例確診為OSAHS患者與52例正常人的空腹血糖、餐后2h血糖、胰島素、糖化血紅蛋白。結果 OSAHS組和對照組在BMI,空腹血糖、餐后2h血糖、胰島素、糖化血紅蛋白間比較差異顯著(P<0.05)。結論 OSAHS與2型糖尿病相關,可能互為危險因素。
阻塞性睡眠呼吸暫停低通氣綜合征;2型糖尿病
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)是臨床常見的睡眠呼吸障礙性疾病,主要表現為睡眠時打鼾并伴有呼吸暫停和呼吸表淺,夜間反復發生低氧血癥、高碳酸血癥和睡眠結構紊亂,導致白天嗜睡、心腦肺血管并發癥乃至多臟器損害,嚴重影響患者的生活質量和壽命[1]。有研究顯示,OSAHS可能是糖尿病、高血壓、冠心病、腦中風等多種心血管疾病的危險兇素[2],另有研究表明,OSAHS可能是引起2型糖尿病的獨立危險因素[3]。
1 資料與方法
1.1 研究對象
OSAHS患者為隨機抽取我院2011年5月至2012年12月門診及住院且經多導睡眠監測儀診斷為OSAHS的患者,OSAHS診斷標準采用2002年中華醫學會呼吸病學分會睡眠呼吸疾病學組制定的成人OSAHS診治指南(草案)標準[1]。對照組為在我院隨機抽取的不患OSAHS的人群。
1.2 診斷標準
OSAHS診斷標準:采用2002年中華醫學會呼吸病學分會睡眠呼吸疾病學組制定的成人OSAHS診治指南(草案)標準[1]:每晚7h的睡眠呼吸過程中呼吸暫停及低通氣反復發作30次以上,或呼吸暫停低通氣指數AHI≥5次/h。2型糖尿病符合以下診斷標準:采用2010年ADA糖尿病診斷標準:①糖化血紅蛋白A1c≥6.5%。②空腹血糖FPG≥7.0mmol/L。空腹定義為至少8h內無熱量攝入。③口服糖耐量試驗時2h血糖≥11.1mmol/L。④在伴有典型的高血糖或高血糖危象癥狀的患者,隨機血糖≥11.1 mmol/L。在無明確高血糖時,應通過重復檢測來證實標準①~③。
1.3 標本采集
OSAHS組及對照組患者常規抽靜脈血測空腹血糖、胰島素和餐后2h血糖、胰島素。血糖測定采用葡萄糖氧化酶法,胰島素測定采用γ-放射免疫法,餐后血糖測定采用口服75g葡萄糖2h后抽血復查。
1.4 統計學處理
采用SPSS 17.0統計軟件包,計量資料以均數±標準差表示,兩組間比較采用兩獨立樣本t檢驗,P<0.05有統計學意義。
2 結 果
其中OSAHS組患者56例,男性43例,女性13例,年齡29~68歲,平均(49.7±5.32)歲,對照組52例,男性34例,女性12例,年齡24~73歲,平均(45.32±6.58)歲。兩組間年齡和性別比較差異無統計學意義(P>0.05),說明具有可比性。OSAHS組和對照組在BMI,空腹血糖、餐后2h血糖、胰島素、糖化血紅蛋白間比較差異顯著(P<0.05),見表1。
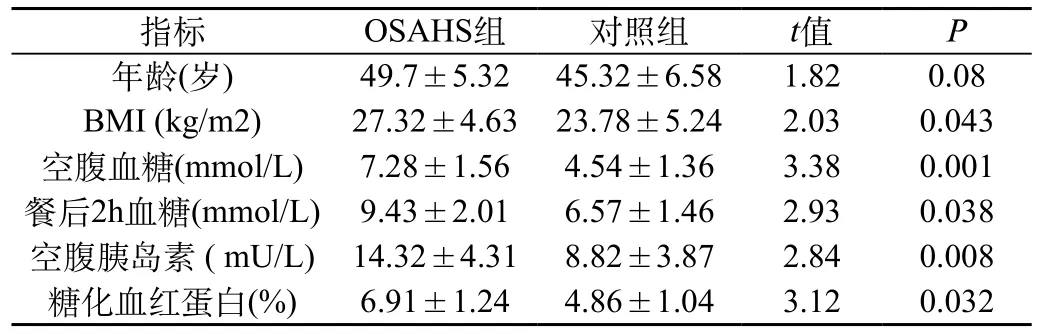
表1 OSAHS組和對照組比較
3 結 論
隨著人們生活水平的不斷提高,肥胖病人逐漸增多,與之相關的疾病亦逐漸增多,包括阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)、2型糖尿病等。最初發現OSAHS時,Burwell等人將其命名為肥胖性低通氣綜合征,隨著對OSAHS認識的深入,Guilleminauh才提出睡眠呼吸暫停綜合征的概念及其診斷標準,可見OSAHS與肥胖有密切的關系,可以說OSAHS是伴隨著肥胖被發現的,肥胖是OSAHS發生的重要因素,而2型糖尿病患者中約80%為超重或肥胖[4],尤其是腹型肥胖。OSAHS患者又常合并2型糖尿病,童茂榮等[5]認為OSAHS是高胰島素血癥及糖代謝異常的獨立致病因子。研究表明2型糖尿病患者常伴有自主神經功能紊亂及血中兒茶酚胺濃度增高,而OSAHS的主要病理生理變化是由于反復發作睡眠呼吸暫停引起間歇低氧血癥、高碳酸血癥和pH值失代償,刺激兒茶酚胺及皮質酮釋放,刺激交感神經系統活性增加,導致胰島素敏感性下降,從而因胰島素抵抗導致糖代謝紊亂引起2型糖尿病。Lam JC等[6]研究發現,作為反應胰島索抵抗程度的脂聯素在中重度0SAHS中是獨立于肥胖而受抑制的,這意味著胰島素抵抗可能部分或完全的導致睡眠呼吸紊亂的發生。而Lain DC等[7]研究表明,脂肪細胞型脂肪酸結合蛋白(A-FABP)與OSAHS和胰島素抵抗相關聯,并且是獨立于肥胖因素,這種相關性在重度OSAHS中更為顯著。由此可見,OSAHS與2型糖尿病關系密切,危害人體健康,影響生活質量,早期發現OSAHS患者中的糖尿病患者,早期治療糖尿病,可減少糖尿病相關并發癥的發生,降低病死率及致殘率,提高生活質量及延長壽命。
[1] 中華醫學會呼吸病學分會睡眠呼吸疾病學組.阻塞性睡眠呼吸暫停低通氣綜合征診治指南(草案)[J].中華結核和呼吸雜志,2002,25(4):195-198.
[2] Abu SMS,Bernard IG,Virend KS.Obstructive Sleep Apnea Implications for Cardiac and Vascular Disease[J].JAMA,2003,290 (14):1906-1914.
[3] Chobanian AV,Bakris GL,Black HR,et a1.The seventh report of Joint National Committee On prevention,detectio,evaluation,and treatment of high blood pressure:the JNC 7report[J].JAMA,2003, 289(19):2560-2572.
[4] 劉新民,潘長玉,張達青.實用內分泌學[M].3版.北京:人民軍醫出版社,2004:1253.
[5] 童茂榮,夏錫榮.阻塞性睡眠呼吸暫停為高胰島素血癥及糖代謝異常的獨立致病因子[J].解放軍醫學雜志,1998,23(6):428-431.
[6] Lam JC,Xu A,Tam S,et a1.Hypodiponectinemia is related to sympathetic activation and severity 0f 0bstructive sleep apnea[J].Sleep, 2008,31(12):1721-1727.
[7] Lain DC,Xu A,Lam KS,et a1.Serum adipocyte-fatty acid binding protein level is elevated in severe OSA and correlates with insulin resistance[J].Eur Respir J,2009,33(2):346-351.
Obstructive Sleep Apnea-hypopnea Syndrome and Type 2 Diabetes-related Discussion
LAN Ya-hong
(Department of Respiratory, Second People′s Hospital of Zhengzhou, Zhengzhou 450006, China)
Objective Analysis of obstructive sleep apnea-hypopnea syndrome (OSAHS ) and a correlation between type 2 diabetes mellitus. Methods 56 cases of OSAHS and 52 cases of normal human fasting blood glucose and HbA1c were analyzed. Results In OSAHS group,fasting blood glucose and glycosylated hemoglobin was significantly higher than that in control group. Conclusion OSAHS had significant correlation with type 2 diabetes,may be common risk factors for.
Obstructive sleep apnea-hypopnea syndrome; Type 2 diabetes mellitus
R563.8;R587.1
B
1671-8194(2013)21-0080-02

