兒童過敏性紫癜急性期Th17細胞功能和CD4+CD25+調節性T細胞水平變化
劉萍,張秋業
(1 青島市李滄區中心醫院兒科,山東 青島 266041; 2 青島大學醫學院附屬醫院兒科)
過敏性紫癜(HSP)是兒童時期最常見的一種自身免疫性血管炎性疾病,臨床癥狀表現為紫癜樣皮膚損害以及胃腸道、腎臟、關節等多個系統的損害。HSP急性期有明顯免疫功能失調,表現為外周血T淋巴細胞亞群功能紊亂,B淋巴細胞呈多克隆活化,抗體分泌增多及相關細胞因子的改變。HSP病因及發病機制十分復雜,其免疫失衡機制尚未闡明。Th17細胞是最近發現的一種以分泌白細胞介素17(IL-17)為主的效應性T細胞,在自身免疫和促炎癥反應方面具有重要作用。CD4+CD25+調節性T細胞(CD4+CD25+Treg)是一群重要的具有免疫調節和免疫抑制雙重作用的CD4+T細胞,它對效應性T細胞有抑制作用,是機體維持自身免疫耐受的重要組成部分。業已證實,Th17細胞增加和(或)CD4+CD25+Treg降低與炎癥和各種自身免疫性疾病發病密切相關。本文觀察了54例HSP病兒急性期外周血IL-17和CD4+CD25+Treg細胞水平變化,以及其與淋巴細胞亞群之間的相關性,以期探討Th17和CD4+CD25+Treg水平變化在兒童 HSP發病機制中的作用。
1 資料和方法
1.1 對象及分組
1.1.1 HSP組 2009年10月—2010年12月,選取青島大學醫學院附屬醫院兒科診治的HSP急性發作期病兒54例,男34例,女20例;年齡3~13歲,平均7.5歲。均符合1990年美國風濕病協會制定的診斷標準[1]。根據是否有血尿或(和)蛋白尿分為腎炎組(HSPN組)23例和非腎炎組(NHSPN組)31例。近期未使用免疫抑制性藥物。
1.1.2 對照組 為同期青島大學醫學院附屬醫院兒童保健門診健康查體兒童30例,男18例,女12例;年齡2~13歲,平均7.2歲。其中20例應用流式細胞術檢測CD4+CD25+Treg亞群,男18例,女2例;年齡2~11歲,平均年齡5.1歲。既往均無過敏性疾病史,采血前4周內無感染及用藥史。
1.2 檢測指標及方法
1.2.1 標本采集 清晨6:00-7:00時取空腹肘靜脈血2 mL,即刻加入無菌肝素管(肝素20 k U/L)充分抗凝,分裝入兩支試管,一支試管即刻送檢;另一試管以1 200 r/min離心10 min,收集血漿,-30℃冰箱保存。
1.2.2 血漿IL-17水平測定 采用雙抗體夾心酶聯免疫吸附試驗(ELISA)法,按試劑盒說明書操作。試劑盒購自上海迪奧生物制品公司(R&D分裝)。
1.2.3 CD4+CD25+Treg和淋巴細胞亞群的檢測采用流式細胞術,試劑購自美國Beck man-Coulter公司。
1.3 統計學處理
應用SPSS 17.0及PPMS 1.5[2]統計學軟件進行數據處理,結果以±s表示,數據間比較采用t檢驗,兩變量間相關性采用直線相關分析法。
2 結 果
2.1 HSP病兒血漿IL-17水平變化
HSP組血漿IL-17水平為(86.65±13.90)ng/L,對照組為(29.75±21.65)ng/L,兩組比較差異有極顯著意義(t=14.66,P<0.01)。HSPN 組與NHSPN組血漿IL-17水平比較差異無統計學意義(P>0.05)。見表1。
表1 各組血漿IL-17和CD4+CD25+Treg水平比較(±s)

表1 各組血漿IL-17和CD4+CD25+Treg水平比較(±s)
組 別 n IL-17(ρ/ng·L-1)CD4+CD25+Treg(χ/%)對 照 組 30 29.75±21.65 3.93±0.42 NHSPN組 31 89.48±11.22 2.22±1.09 HSPN組23 82.45±16.28 2.29±0.95
2.2 HSP病兒外周血CD4+CD25+Treg水平變化
HSP組病兒外周血CD4+CD25+Treg水平為(2.25±1.02)%,較對照組(3.93±0.42)%明顯降低(t=7.28,P<0.01)。HSPN組與NHSPN組外周血CD4+CD25+Treg水平相比較,差異無顯著意義(P>0.05)。見表1。
2.3 HSP病兒淋巴細胞亞群水平變化
與對照組比較,HSP組外周血CD4+細胞比例明顯降低,CD19+細胞比例升高,差異有統計學意義(t=4.363、7.370,P<0.05);CD3+、CD8+、CD3-CD56+和CD3+HLADR+比例均無明顯改變(t=-1.30~1.98,P均>0.05)。HSP組CD4+CD25+Treg的水平與CD4+細胞呈正相關(r=0.554,P<0.01),而與CD19+細胞呈負相關(r=-0.305,P<0.05)。而CD4+CD25+Treg水平與CD8+細胞、CD3+細胞、CD3-CD56+細胞和CD3+HLADR+細胞則無相關性(r=-0.109~0.287,P>0.05)。見表2。
表2 HSP病兒外周血T細胞亞群檢測(χ/%,±s)
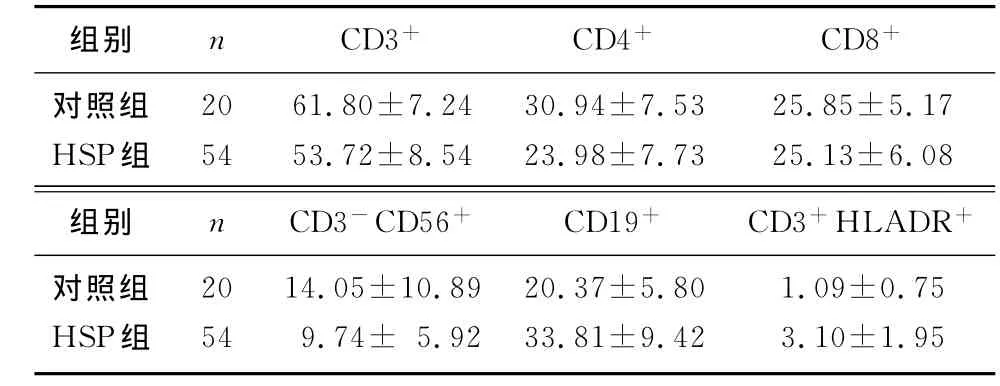
表2 HSP病兒外周血T細胞亞群檢測(χ/%,±s)
組別 n CD3+ CD4+ CD8+對照組 20 61.80±7.24 30.94±7.53 25.85±5.17 HSP組 54 53.72±8.54 23.98±7.73 25.13±6.08組別 n CD3-CD56+ CD19+ CD3+HLADR+對照組 20 14.05±10.89 20.37±5.80 1.09±0.75 HSP組54 9.74± 5.92 33.81±9.42 3.10±1.95
2.4 HSP病兒血漿IL-17水平與CD4+CD25+Treg水平相關性
HSP病兒血漿IL-17水平與CD4+CD25+Treg細胞水平呈明顯負相關(r=-0.295,P<0.05)。
3 討 論
HSP是以小血管炎為主要病變的系統性血管炎,是兒童期最常見的免疫性血管炎,可出現紫癜樣皮膚損害以及胃腸道、腎臟、關節等多個系統的損害。迄今為止,該病的病因及發病機制仍未完全闡明。前期大量研究結果表明,HSP病兒存在Th1/Th2亞群功能失調,尤其是Th2亞群功能亢進,表明HSP急性期存在免疫功能紊亂[3]。
Th17細胞是一種不同于Th1、Th2的CD4+T細胞亞群,其分泌的最重要的效應因子是IL-17。IL-17與受體結合后,通過活化絲裂原活化的蛋白激酶和NF-k B發揮其生物學效應,并上調IL-1β、TNF-α、IFN-γ等炎癥細胞因子的基因表達,促進機體炎癥進展。Th17細胞還可分泌IL-6及TNF-α等以動員、募集和分化中性粒細胞,介導促炎癥反應,在感染性疾病和自身免疫性疾病的病理過程中發揮重要作用。近期大量文獻報道,冠心病、過敏性疾病和自身免疫性疾病如類風濕性關節炎病人IL-17表達增加[4-6]。本實驗結果顯示,HSP病兒血漿IL-17水平明顯增高,與對照組比較差異有顯著性,與文獻[5]結果相符,說明異常增高的IL-17參與了HSP的發病,在HSP的病理過程中起到重要作用。本文結果還顯示,HSPN組與NHSPN組血漿IL-17水平差異無顯著性,提示急性期有無腎臟損害的HSP病兒外周血IL-17水平變化并無差異。
研究認為,HSP存在的T細胞功能紊亂不僅僅局限于Th2優勢明顯,調節性T細胞數量減少導致免疫抑制效應不足也可能是導致HSP免疫失衡的重要原因。Treg細胞是一群重要的同時具有免疫調節和免疫抑制雙重作用的CD4+T細胞,其參與了維持外周耐受及抑制自身免疫。Treg細胞既可通過細胞間直接接觸、分泌抑制性細胞因子如IL-10、TGF-β等發揮抑制效應,還可下調抗原呈遞細胞(APC)上CD80和CD86的表達來影響其抗原呈遞能力,并誘導APC分解色氨酸,降低效應性T細胞活性,從而發揮抑制作用。由此可見,Treg細胞對機體免疫應答起著調節與抑制雙重作用,使機體免疫系統既清除異物抗原,又不致損傷機體。本研究結果顯示,HSP病兒CD4+CD25+Treg細胞水平較對照組顯著降低,與文獻[7]結果一致。HSP病兒CD4+CD25+Treg細胞與CD4+細胞呈正相關,而與CD19+細胞呈負相關,提示CD4+CD25+Treg細胞異常與HSP發病機制中免疫功能紊亂有密切的關系,表明HSP急性期存在Treg細胞免疫調節及對機體的免疫抑制功能不足,從而引發免疫紊亂。
近年來,Th17/Treg的平衡在維持免疫系統穩態中的作用越來越受到重視。Th17細胞和Treg細胞分別對自體免疫和炎癥反應起正向和負向調控作用,同時兩種細胞的分化也是互為逆反的過程。RORγt及Foxp3分別是Th17及Treg的特異性轉錄因子。當機體處于穩定狀態下或無炎癥損傷時,免疫系統產生的TGF-β濃度較高,可上調Foxp3的表達,誘導Treg的產生,從而維持機體的免疫耐受;而當機體發生感染時,炎癥遞質IL-6則大量產生,協同低濃度的TGF-β誘導RORγt的產生,從而促進Th17細胞的分化,介導前炎癥反應[8]。由此可見,Th17/Treg平衡維持機體免疫平衡,一旦受感染、遺傳體質影響,兩者的平衡打破,便可引起機體全身或局部的免疫異常反應。既往研究已經證實,Th17增加和(或)Treg降低在大量的炎癥和自身免疫性疾病如動脈粥樣硬化、腎臟移植排斥等反應中發揮重要的作用[9-10]。本文的研究結果顯示,兒童HSP急性期血漿IL-17水平顯著增高,同時伴有CD4+CD25+Treg細胞明顯降低,且兩者呈明顯負相關,表明在HSP急性期Th17細胞功能增強而CD4+CD25+Treg細胞免疫抑制效應不足,呈現Th17/Treg失衡狀態。Th17/Treg失衡是導致HSP免疫紊亂的重要原因,在HSP發病機制中具有重要作用。如何調整這種平衡或許會為HSP的免疫治療提供新思路,為臨床治療開辟新的途徑。
[1]MILLS J A,MICHEL B A,BLOCH D A,et al.The American College of Rheu matology 1990 criteria for the classification of Henoch-Schonlein pur pura[J].Art hritis Rheu m,1990,33(8):1114-1121.
[2]周曉彬.醫用統計學軟件PPMS 1.5在醫學科學研究中的應用價值[J].青島大學醫學院學報,2011,47(6):504-506.
[3]董勝英,陳彤,張秋業,等.過敏性紫癜病兒急性期外周血輔助性T淋巴細胞亞群功能的變化[J].齊魯醫學雜志,2004,19(2):134-136.
[4]CHENG X,YU X,DING Y J,et al.The Th17/Treg imbalance in patients with acute coronary syndr o me[J].Clin Immunol,2008,127(1):89-97.
[5]楊軍,李成榮,王國兵,等.Th17細胞與CD4+CD25+TREG在兒童過敏性紫癜發病機制中的作用[J].臨床兒科雜志,2009,27(7):645-648.
[6]YUAN R,MAEDA Y,LI W,et al.Erythr opoietin:a potent inducer of peripheral immuno-infla mmatory modulation in autoimmune EAE[J].PLoS One,2008,3(4):1924-1928.
[7]柏翠,宗金寶,張秋業.過敏性紫癜病兒急性期免疫細胞功能變化[J].齊魯醫學雜志,2010,25(2):137-139.
[8]PARK H,LI Z X,YANG X O,et al.A distinct lieage of CD4 Tcells regulates tissue inflammation by pr oducing interleukin 17[J].Nat Immunol,2005,6(11):1133-1141.
[9]AFZALI B,LOMBARDI G,LECHLER R I,et al.The role of Thelper 17(Th17)and regulatoryTcells(Treg)in human organ transplantation and autoimmune disease[J].Clin ExpImmunol,2007,148(1):32-46.
[10]CEDERBOM L,HALL H,IVARS F.CD4+CD25+regulatory Tcells down-regulate co-stimulatory molecules on antigenpresenting cells[J].Eur J Immunol,2000,30(6):1538-1543.

