重比重羅哌卡因單側腰-硬聯合麻醉在老年病人下肢手術的臨床觀察
浦紅茜 江蘇省太倉市中醫醫院 215400
老年病人由于生理退變,循環系統的代償調節能力下降,當體位改變或麻醉引起回心血量下降時,通過交感反射升高心率的代償能力降低,易引起血壓下降甚至嚴重的循環呼吸抑制[1]。因而對于老年病人,尤其是伴有心血管及呼吸系統異常者,尋求既能滿足手術要求又能盡量減少或避免其對循環及呼吸功能不良影響的麻醉方法一直是臨床關注的焦點,近年來,隨著腰-硬聯合麻醉(CSEA)技術的開展與成熟應用,提高了臨床諸多手術的麻醉質量與安全性,大大減少了手術及麻醉并發癥的產生。本文先采用不同劑量0.5%重比重羅哌卡因腰麻,隨后根據情況再經硬膜外給藥,觀察其麻醉效果,現將麻醉情況總結如下。
1 資料與方法
1.1 一般資料 擇期行下肢骨科手術的老年病人80例,男46例,女34例,年齡70~92歲,ASAⅡ~Ⅲ級,手術為人工股骨頭置換術、全髖置換術、DHS內固定術、髕骨骨折、脛骨骨折、踝骨骨折等。術前合并高血壓21例,冠心病6例,老慢支8例,肺部炎癥5例,肺氣腫4例,糖尿病7例,支氣管哮喘2例,腦梗死后遺癥5例,房顫3例,頻發房早2例,右束支傳導阻滯3例,左前分支傳導阻滯2例,貧血3例。術前完善各項檢查,對合并病予以對癥治療,調整肝腎功能、電解質、凝血功能。依據局麻藥劑量不同,隨機分為四組:A組1ml(5mg),B組1.5ml(7.5mg),C組2ml(10mg),D組2.5ml(12.5mg),每組20例。
1.2 麻醉方法 術前30min均肌注苯巴比妥鈉0.1g,患者入手術室后常規無創監測BP、HR、SpO2和ECG。開放上肢靜脈,輸入復方乳酸鈉,并常規吸氧。取患側在下臥位,于L2~3間隙行腰-硬聯合麻醉穿刺,腰穿成功后,注入重比重羅哌卡因(配方為0.75%羅哌卡因2ml+10%葡萄糖1ml),注藥速度為0.2ml/s,然后向頭置入硬膜外導管,固定20min后,患者置于手術體位,若有腰麻阻滯平面消退不能滿足手術需要,經硬膜外予以局麻藥,所有患者均不給予鎮靜藥,術中行硬膜外自控鎮痛(PCEA)。
1.3 觀察指標 在給藥后0.5、1、2、3、5、10、15、20min測定阻滯情況,采用針刺法測試感覺平面,以患側針刺無痛感為準,記錄感覺阻滯起效時間、最高阻滯平面上界、感覺平面固定時間、感覺阻滯平面消退時間;運動阻滯采用改良Bromage評分法(0分:無阻滯;1分:不能抬腿而僅能屈膝、踝關節;2分:不能屈膝而能屈踝關節;3分:下肢完全不能動),并觀察血流動力學變化及不良反應。
2 結果
四組患者年齡、體重、身高、疾病種類、ASA分級構成比差異無統計意義。四組患者在麻醉操作完(3~5min)即不感到患肢疼痛,感覺和運動阻滯起效時間差異無統計意義。阻滯平面固定時間B、C、D組都顯著長于A組(P<0.05或P<0.01),見表1,感覺阻滯消退時間B、C、D組亦都顯著長于A組(P<0.05或P<0.01)(見表1)。最高阻滯平面D組>C組>B組>A組,A組有4例最高阻滯平面僅達T12,其中有2例因平面消退而經硬膜外追加局麻藥,C組、D組分別有2例和12例阻滯平面高達T6以上。Bromage達3分,B、C、D組都顯著多于A組(P<0.05或P<0.01),見表2。四組間BP、HP、SpO2及不良反應差異無顯著意義。
表1 四組患者患側感覺和運動阻滯效果(±s,n=20)
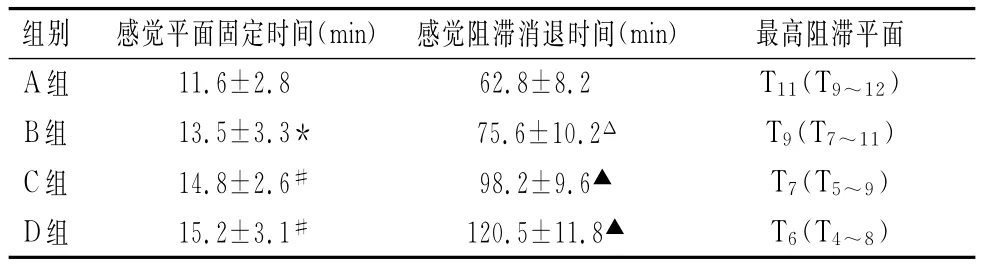
表1 四組患者患側感覺和運動阻滯效果(±s,n=20)
注:與 A組比較:*P<0.05,#P<0.01,△P<0.05,▲P<0.01。
最高阻滯平面A組 11.6±2.8 62.8±8.2 T11(T9~12組別 感覺平面固定時間(min) 感覺阻滯消退時間(min))B組 13.5±3.3* 75.6±10.2Δ T9(T7~11)C組 14.8±2.6# 98.2±9.6▲ T7(T5~9)D組 15.2±3.1# 120.5±11.8▲ T6(T4~8)

表2 患側Bromage評分比較〔n(%)〕
3 討論
隨著老年人口數量的增加。老年人骨科手術量亦相應增多,但老年人重要臟器儲備及代償功能明顯下降,所以高齡且高危患者麻醉的關鍵在于最大限度地降低對心肺功能的干擾[2],阻斷應激反應,全身麻醉或輔助靜脈用藥對循環、呼吸干擾大,增加了麻醉風險和管理難度[3]。
近年來,CSEA用于老年患者下肢手術麻醉也有較多的報道,腰麻麻醉誘導時間短,鎮痛肌松都滿意,但是安全和效果好的關鍵在腰麻用藥量的掌握和適時補充硬膜外用藥[4]。本文從腰麻常用的重比重藥物觀察其安全、適宜的劑量。
本文根據文獻提到的羅哌卡因腰麻用于下腹部和下肢手術的常用劑量,設計了5、7.5、10、12.5mg四種不同劑量用于老年患者,結果顯示:(1)在麻醉操作完即不再感到患肢疼痛,減輕了患者的痛苦;(2)感覺阻滯消退時間,B、C、D組顯著長于A組,顯示劑量越大,阻滯時間越長;(3)最高阻滯平面,D組>C組>B組>A組,亦顯示劑量越大,阻滯平面越高;(4)Bromage評分亦與劑量有關,劑量越大,下肢運動阻滯程度越深;(5)單側阻滯,患側在下,重比重局麻藥有足夠的時間與患側脊神經根充分固定,其鎮痛完善,準持時間長;(6)單側交感神經阻滯及健側神經未被阻滯,保持了血管的緊張性,而對循環有較小的影響[5]。
臨床觀察顯示,老年人下肢手術,脊神經最高阻滯平面達T10較理想,四種劑量均可滿足或基本滿足下肢手術的麻醉要求,單側腰-硬聯合麻醉以其獨特優勢既能做到鎮痛完善,患者舒適,又使副作用最少,還可以行術后硬膜外鎮痛,對于下肢手術是一較理想的麻醉方法,但對于老年人這類手術麻醉則以7.5mg和10mg更加適宜。
[1] 陳國振,陳傳義,張志輝,等.股骨頭置換術老年病人輕比重布比卡因單側連續腰麻的可行性〔J〕.中華麻醉學雜志,2005,25(5):338-341.
[2] 井郁陌,王香梅,劉莉,等.腰-硬聯合麻醉用于高齡高危患者下肢手術的臨床觀察〔J〕.臨床麻醉學雜志,2007,23(6):504-505.
[3] 毛劍霞,許靖.腰麻-硬膜外聯合麻醉在老年患者的應用〔J〕.臨床麻醉學雜志,2009,25(4):359.
[4] 曹國平.腰麻-硬膜外麻醉在老年患者股骨頸骨折手術中的應用〔J〕.臨床麻醉學雜志,2006,22(10):795.
[5] 徐桂茹,賈方,桂曉臣,等.0.15%羅比卡因輕比重腰-硬聯合麻醉用于側臥位下肢骨科手術的可行性〔J〕.臨床麻醉學雜志,2006,22(7):518-519.

