影響重型顱腦損傷患者大骨瓣減壓術后預后的多因素分析
大骨瓣減壓 (decompressive craniectomy,DC)自1901年由Kocher提出用于治療創傷后難治性腦水腫,此后廣泛應用于重型顱腦損傷(severe craniocerebral injury sTBI)患者的救治[1];但 sTBI患者行DC術后療效差異較大[2]。本文回顧分析我院從2009年1月至2011年6月收治121例行DC治療的sTBI患者的臨床資料,分析預后及相關因素。
1 臨床資料
1.1 一般資料 我院從2009年1月至2011年6月收治的sTBI患者,按江基堯等[3]《顱腦創傷臨床救治指南》行DC者131例,手術方式參照文獻[4],出院1個月后獲得隨訪121例。16歲以下,合并多發傷、休克、多器官功能障礙者排除。本組男85例,女 36例,年齡 16~80歲,平均 47.70歲;致傷原因分別為:交通傷97例(80.2%),高處墜落傷18例(14.8%),其他 6 例(5.0%);入院時平均 GCS 評分6.80分,其中入院時GCS評分 3~5分 53例(43.8%)、6~8 分 42 例(34.7%),9 分以上 26 例(21.5%),受傷至手術時間 1.4~52 h,平均 6.62 h;雙側瞳孔等大、等圓60例,一側瞳孔散大或雙側瞳孔散大61例,術前中線移位<1 cm 59例,≥1 cm 62例,術前基底池形態正常50例,受壓、閉塞71例,術前血糖≤11.1 mmol/L 60例,>11.1 mmol/L 61例。失訪10例患者在年齡、致傷原因、入院時GCS評分等方面與本組比較差異無統計學意義(P>0.05)。
1.2 方法 根據出院1個月后GOS評分,GOS 1~3分為預后不良組,4~5分為預后良好組[5]。確定可能存在影響預后的因素包括年齡、性別、入院時GCS評分、受傷至手術時間、瞳孔變化、術前中線移位、術前基底池形態和術前血糖,并對上述因素進行量化和賦值(表1)。
1.3 統計方法 采用SPSS 12.0進行處理。計量資料以x±s表示,計數資料以百分比表示,兩組間各項分析指標比較,計量資料采用t檢驗,計數資料采用χ2檢驗,多因素分析采用Logistic回歸分析,α =0.05。
2 結果
2.1 預后 121例患者預后不良 72例(59.5%),其中 GOS 1 分 53 例(43.8%),GOS 2 分 11 例(9.1%),GOS 3 分 8 例(6.6%);預后良好 49 例(40.5%),其中 GOS 4 分 12 例(9.9%),GOS 5 分37 例(30.6%)。
2.2 影響DC術后患者預后的單因素分析 預后不良組和預后良好組兩組之間受傷至手術時間、入院時GCS評分、瞳孔變化、術前中線移位、術前基地池形態和術前血糖水平比較差異有統計學意義(P<0.05),見表 2。
2.3 影響DC術后患者預后的多因素分析 見表3。采用Logistic回歸分析上述因素表明,影響預后的相關因素分別為入院時GCS評分、瞳孔變化、術前中線移位、術前基地池形態、受傷至手術時間和術前血糖。

表1 相關因素的量化及賦值

表2 影響sTBI患者DC術后預后的單因素分析
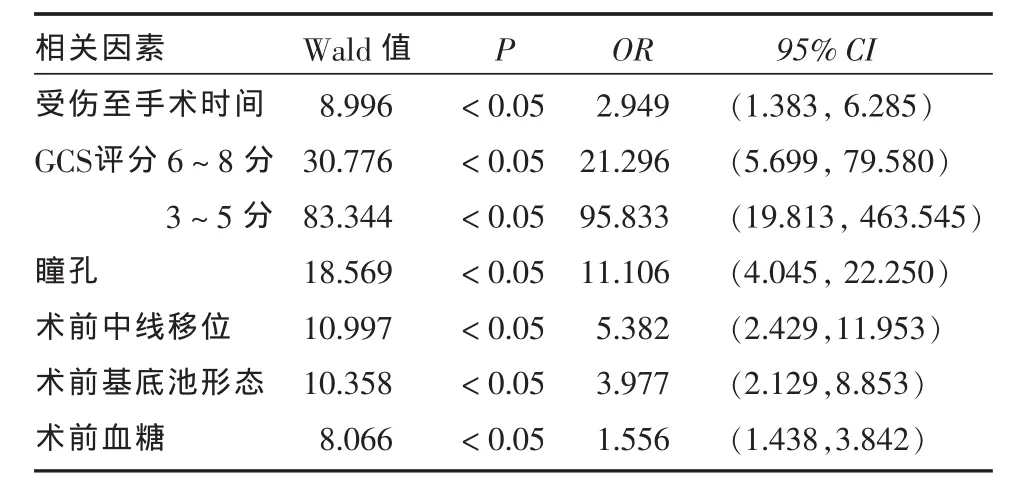
表3 影響sTBI患者DC術后預后多因素分析
3 討論
目前,sTBI患者的死亡率仍居高不下,其主要原因是傷后腦水腫等因素引起的惡性顱內壓增高[6]。DC可切除部份顱骨,增加顱腔容積而降低顱內壓力,在臨床上廣泛應用于sTBI患者的救治,但療效差異較大,死亡率為11%~40%。分析引起療效差異的原因,多數學者認為主要與患者的傷情及DC時機等因素有關[2]。
在所有影響DC術后患者預后的因素中,入院時GCS評分是公認的影響預后因素,傷后GCS評分越低,預后越差。研究顯示,死亡的大多數患者GCS評分在4~6分,而預后較好的患者GCS評分大多在8分以上[7]。本文多因素分析表明,在所有影響預后的因素中,入院時GCS評分與預后不良關系最為密切(OR =95.833)。
對于sTBI患者,是早期積極行DC,預防性減壓,還是先保守治療,根據顱內壓監測結果行DC,目前存在爭議[6]。手術時機選擇是決定療效的關鍵因素之一,多數學者主張在不可逆性神經損害發生之前進行,以傷后 24~48 h為宜[7]。Mahmut等[8]發現,影響 DC術后患者預后的最主要因素為受傷至手術時間,受傷至手術在4 h內者預后好于超過4 h者。Münch等[9]報道的一組資料中,在4 h內行DC手術者,死亡率為30%,而超過4 h接受手術的患者,死亡率90%。本文結果也表明,受傷至手術>4 h為影響預后的相關因素(OR=2.949)。
此外,術前患者一側或雙側瞳孔散大、腦疝形成,頭顱CT提示中線結構移位>1 cm、基地池受壓閉塞,高血糖、合并有多發傷及骨瓣大小等也影響 DC 術后患者預后[5-7、10]。總之,sTBI患者行 DC術后的預后與入院時患者的傷情、血糖水平和手術時機等因素有關,了解其相關因素,選擇恰當的手術時機,可改善預后。
致謝 本文的統計學分析部分得到了陜西中醫學院統計教研室孫娜老師的幫助,特表示衷心感謝!
[1]Lucia M,Bchir MB,Ivan T,et al.The Surgical Approach to the Management of Increased Intracranial Pressure After Traumatic Brain Injury[J].Surg Neurol,2010,111(3):736-747.
[2]楊樹源.如何評價大骨瓣減壓術治療顱腦創傷的療效[J].中華創傷雜志,2011,27(3):197-199.
[3]羅其中,鐘春龍,劉百運.顱腦創傷患者的手術指征//江基堯,朱誠,羅其中.顱腦創傷臨床救治指南[M].第三版 .上海:第二軍醫大學出版社,2007:24-27.
[4]劉佰運,江基堯,張賽.外傷性大骨瓣手術方法介紹[J].中華神經外科雜志,2008,24(2):153-154.
[5]Eghwrudjakpor PO,Allison AB. Decompressive craniectomy following brain injury: factors important to patient outcome[J].Libyan J Med,2010,5:4620.
[6]梁玉敏,高國一,江基堯.去骨瓣減壓術治療重型顱腦創傷的臨床應用進展[J].中華創傷雜志,2010,26(1):83-85.
[7]王均,陳禮剛.腦外傷后去骨瓣減壓術對病人預后影響因素研究進展[J].西南軍醫,2011,13(3):521-523.
[8]Mahmut A,Tanju U,Cem A,et al.Effect of Early Bilateral Decompressive Craniectomy on Outcome for Severe Traumatic Brain Injury[J].Turkish Neurosurgery,2010,20(3):382-389.
[9]Münch E,Horn P,Schürer L,et al.Management of severe traumatic brain injury by decompressive craniectomy[J].Neurosurgery,2000,47(2):315-323.
[10]賈佐延.影響急性閉合性嚴重顱腦損傷預后諸因素的分析[J].中國神經精神疾病雜志,1990,16(6):345-347.

