人體脂肪/非脂成分比值與非酒精性脂肪肝關系的橫斷面研究
陸思源* 汪毓誠 王新宜#
上海市徐匯區中心醫院消化內科1(200031) 營養科2
非酒精性脂肪性肝病(NAFLD)是一種與胰島素抵抗和遺傳易感性密切相關的代謝應激性肝損傷,病理學改變與酒精性肝病相似,但患者無過量飲酒史,疾病譜包括非酒精性單純性脂肪肝、非酒精性脂肪性肝炎(NASH)及其相關肝硬化和肝細胞癌[1]。NAFLD是21世紀全球重要的公共健康問題之一。近年來,隨著我國人口的老齡化以及生活方式和飲食結構的改變,脂肪肝發病率呈逐年增長趨勢,上海、廣州、香港等地區的成人NAFLD患病率約為15%[2]。NAFLD的病因尚未完全闡明,其危險因素包括高脂高熱量膳食、多坐少動的生活方式、胰島素抵抗、代謝綜合征(肥胖、高血壓、血脂紊亂和2型糖尿病)[2~4]。肥胖者血液循環中游離脂肪酸(FFAs)水平升高,導致肝細胞脂質過度蓄積,進而發生脂肪變性,研究發現NAFLD患者的循環FFAs水平升高并與疾病嚴重程度相關[5]。亞太地區體質指數(BMI)和(或)腰圍(WC)正常的 NAFLD 患者不在少數[2~4],因此尋找其他測量簡便的NAFLD預測指標具有重要意義。本研究以接受定期體檢的上海市公務員為研究對象行橫斷面調查,旨在探討人體脂肪/非脂成分比值(fat mass to fat-free mass ratio,FFR)與非酒精性脂肪肝的關系,以明確FFR能否作為預測非酒精性脂肪肝發生風險的指標,為衛生部門預防、控制NAFLD及其相關肝硬化、肝細胞癌提供安全、簡便、可靠的手段。
對象與方法
一、研究對象
選擇上海市徐匯區中心醫院為研究現場,2010年1~6月于該院接受定期體檢、對研究方案知情同意的上海市公務員納入研究。研究方案經院倫理委員會批準。納入標準:①年齡20~60歲,性別不限;②無煙酒嗜好。排除標準:①肝硬化、肝癌患者;②脂肪性肝炎、病毒性肝炎、藥物性肝炎、遺傳代謝性肝病、自身免疫性肝病患者。
二、方法
1.現況調查:由經培訓并考查合格的專業人員采用統一設計的調查表,對研究對象進行面對面問卷調查,實施全程質量控制。調查和檢測內容:①人口統計學資料;②既往疾病史;③身高、體質量、WC;④腹部B超檢查;⑤人體成分分析;⑥空腹血糖(FPG)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C)。
2.脂肪肝的診斷:由臨床醫師結合腹部B超檢查結果與臨床癥狀診斷脂肪肝。參照《超聲醫學》中的B超診斷標準,具備以下第①項以及第②~⑤中任意1~4項者為脂肪肝:①肝區近場回聲彌漫性增強(肝回聲強度大于脾、腎回聲),遠場回聲逐漸衰減;②肝內管道結構顯示不清;③肝臟輕至中度腫大,邊緣角圓鈍;④彩色多普勒血流顯像提示肝內彩色血流信號減少或不易顯示,但肝內血管走向正常;⑤肝右葉包膜和橫膈回聲顯示不清或不完整。
3.人體指標測量:參照《中國成人超重和肥胖癥預防與控制指南》[6],以標準化方法測量身高、體質量和 WC,BMI≥24 kg/m2為超重,≥28 kg/m2為肥胖,男性WC≥85 cm、女性WC≥80 cm為腹型肥胖。人體成分分析采用韓國百斯公司生產、上海佰尼好科貿有限公司經銷的InBody 3.0人體成分分析儀,該儀器系應用生物電阻抗原理,采用8個接觸電極、多元回歸分析以及多頻率檢測的方法對人體成分進行綜合分析。提取脂肪成分(fat mass,FM)和非脂成分(fat-free mass,FFM)數據,計算FFR(FFR=FM/FFM)。
4.血生化指標測定:研究對象于早晨抽取空腹靜脈血5 ml,分離血清,日立7020全自動生化分析儀測定FPG、TG、HDL-C水平。
三、統計學分析
結 果
一、一般情況
共1025例接受定期體檢的上海市公務員納入研究,其中男605例,女420例,平均年齡(41.83±9.98)歲,其中353例(34.4%)診斷為脂肪肝,另672例(65.6%)無脂肪肝。脂肪肝組男性比例、平均年齡、BMI、WC、FFR 以及 FPG、TG 水平明顯高于無脂肪肝組,HDL-C水平明顯低于無脂肪肝組,差異均有統計學意義(見表1)。
二、FFR與脂肪肝的劑量-反應關系
根據 FFR 的四分位數(P25、P50、P75)將研究對象按FFR由低至高分為四組,以FFR最低組為參照進行logistic回歸,結果顯示在未調整其他因素的情況下,脂肪肝發生風險隨FFR的增高呈上升趨勢;調整性別、年齡因素后,此種趨勢仍然存在,第四組脂肪肝發生風險為第一組的12.40倍;調整性別、年齡、BMI、WC、FPG、TG、HDL-C 因素后,除第二組外其余各組脂肪肝發生風險均增高,并隨FFR的增高呈上升趨勢,其中第四組脂肪肝發生風險為第一組的2.59倍(見表2)。
討 論
盡管酒精濫用和HCV感染與肝臟脂肪變性的關系密切,但全球范圍內的脂肪肝流行仍主要與肥胖癥患病率的迅速增長密切相關[2,3,7]。有學者指出,NAFLD的病因不是一般意義上的肥胖,而是內臟性肥胖,不是量的肥胖,而是質的肥胖,內臟性肥胖與脂肪肝形成的關聯比皮下脂肪更有意義[8]。然而目前國內探討肥胖與脂肪肝關系的研究多以BMI為肥胖指標[9,10],BMI反映的是身體的整體肥胖程度,并不能反映體內脂肪蓄積程度和蓄積部位。FFR為人體脂肪成分與非脂成分的比值,是一項主要反映人體脂肪蓄積程度的測量指標,FFR越大表明人體脂肪蓄積越多,從而可能與脂肪肝的發生存在某種關聯。
生物電阻抗技術是利用生物組織和器官的電特性及其變化提取與人體生理、病理狀況相關的生物醫學信息的一種無損傷檢測技術。它通常是借助置于體表的電極系統向檢測對象送入一微小的交流測量電流或電壓,檢測相應的電阻抗及其變化情況,然后根據不同應用目的,獲取相關生理、病理信息。該法無創、價廉、安全、操作簡便、功能信息豐富,易于為醫師和患者所接受[11]。應用生物電阻抗原理的人體成分分析儀可對人體成分進行綜合分析,檢測身體脂肪比例和脂肪分布、細胞內外液、無機鹽等多個人體成分指標,操作簡便,測試數據穩定,1~2 min即可完成全部測量。李愛霞等[12]對98例NAFLD患者以人體成分分析儀行人體成分分析,提取蛋白質、無機鹽、體脂肪等數據,發現體脂肪含量與NAFLD患病率密切相關,證實了該法的可行性。
本研究應用人體成分分析儀測定1025例接受定期體檢的上海市公務員的脂肪成分和非脂成分,計算得到FFR,結果顯示脂肪肝組FFR顯著高于無脂肪肝組,盡管橫斷面研究不能明確FFR增高是非酒精性脂肪肝的獨立危險因素,但通過將FFR細分為四個水平,以FFR最低組為參照進行logistic回歸,發現脂肪肝發生風險隨FFR的增高呈上升趨勢,調整性別、年齡因素或性別、年齡、BMI、WC、FPG、TG、HDL-C因素后,此種趨勢仍然存在,提示FFR增高與非酒精性脂肪肝相關,兩者間存在劑量-反應關系。
除預測脂肪肝發生風險外,尋找與脂肪肝嚴重程度相關的預測指標亦具有重要意義。脂肪肝的嚴重程度與肝臟脂肪含量之間存在密切聯系,研究[13,14]顯示磁共振氫波譜成像能定量評價肝臟脂肪含量,從而精確反映脂肪肝的嚴重程度,但該法存在一定的輻射危害,不宜作為普通人群的體檢手段,而僅適用于科研。此外,脂肪肝的嚴重程度及其進展還與肥胖的嚴重程度有關[15],由于FFR反映的是人體脂肪蓄積程度,因此其不僅與脂肪肝的發生風險有關,還可能與脂肪肝的嚴重程度有一定關聯。然而本研究資料系源自普通體檢人群,難以獲得脂肪肝嚴重程度的精確信息,因此未能深入分析兩者間的關聯性,下一步擬完善此方面的工作。
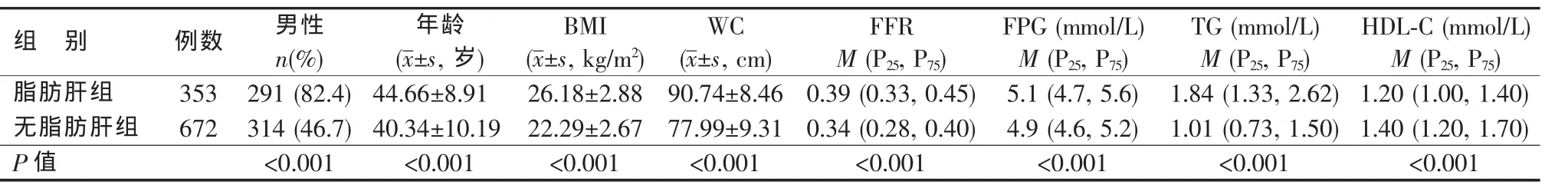
表1 脂肪肝組與無脂肪肝組一般情況比較
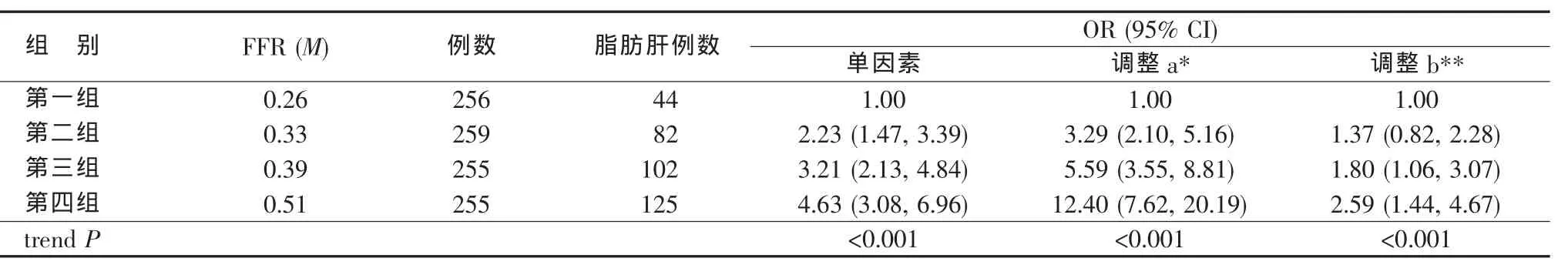
表2 FFR與脂肪肝的劑量-反應關系
本研究的不足之處在于對初步診斷為脂肪肝者未能根據NAFLD的診斷標準進一步明確診斷,但研究對象的納入標準中有無煙酒嗜好的要求,且排除了肝硬化、肝癌、脂肪性肝炎等患者,因此基本能肯定為非酒精性單純性脂肪肝。未檢測研究對象的胰島素水平并在logistic回歸中調整該因素為本研究的另一缺陷,因為胰島素抵抗為NAFLD的危險因素之一。
綜上所述,以人體成分分析儀檢測FFR安全、簡便、可靠、價廉;FFR增高與非酒精性脂肪肝相關,兩者間存在劑量-反應關系。因此對健康體檢人群進行人體成分分析并計算FFR,對FFR偏高者提出警告并進行健康宣教,囑其改變飲食結構和生活習慣,增加體育運動,從而減輕體質量,減少脂肪蓄積,對預防NAFLD的發生具有重要意義。
1 范建高;中華醫學會肝臟病學分會脂肪肝和酒精性肝病學組.非酒精性脂肪性肝病診療指南.胃腸病學,2010,15(11):676-680.
2 Fan JG,Farrell GC.Epidemiology of non-alcoholic fatty liver disease in China.J Hepatol,2009,50(1):204-210.
3 Angulo P.GI epidemiology:nonalcoholic fatty liver disease.Aliment Pharmacol Ther,2007,25(8):883-889.
4 Fan JG,Saibara T,Chitturi S,et al;Asia-Pacific Working Party for NAFLD.What are the risk factors and settings for non-alcoholic fatty liver disease in Asia-Pacific?J Gastroenterol Hepatol,2007,22(6):794-800.
5 Feldstein AE,Werneburg NW,Canbay A,et al.Free fatty acids promote hepatic lipotoxicity by stimulating TNF-alpha expression via a lysosomal pathway.Hepatology,2004,40(1):185-194.
6 中國肥胖問題工作組.中國成人超重和肥胖癥預防與控制指南(節錄).營養學報,2004,26(1):1-4.
7 Cheung O,SanyalAJ.Hepatitis C infection and nonalcoholic fatty liver disease.Clin Liver Dis,2008,12(3):573-585,viii-ix.
8 羅雁.脂肪肝的研究進展.醫學綜述,2003,9(2):97-98.
9 邵桂霞,張獻共,黃志平,等.深圳地區28 384例體檢者體重指數與脂肪肝分布的探討.中華肝臟病雜志,2003,11(6):372-373.
10 程朝英,盧仙娥,鐘朝暉,等.重慶市不同職業人群中脂肪肝現況調查與分析.重慶醫學,2005,34(12):1807-1809.
11 任超世.生物電阻抗技術與人體功能信息.電子科技導報,1998(11):17.
12 李愛霞,溫麗艷,李春芳,等.人體相關成分的改變與非酒精性脂肪肝相關性的分析.東南國防醫藥,2007,9(3):218.
13 趙黎明,宋彬,陳光文,等.3.0 T1H-MRS定量評價脂肪肝的價值探討.中國普外基礎與臨床雜志,2010,17(1):92-96.
14 鐘喨,陳潔,程杰軍,等.脂肪肝的磁共振檢測與對照分析.中國醫學影像技術,2008,24(12):1984-1987.
15 吳文君,卜瑞芳.代謝綜合征的行為干預:減肥對非酒精性脂肪肝的防治作用.中國臨床康復,2004,8(33):7542-7543.

