剖宮產同時行子宮肌瘤剔除術90例分析
全玉
(廣東省廣州市從化市中心醫院產科,廣東廣州 510900)
剖宮產同時行子宮肌瘤剔除術90例分析
全玉
(廣東省廣州市從化市中心醫院產科,廣東廣州 510900)
目的:探討妊娠合并子宮肌瘤在剖宮產術中同時行肌瘤剔除術的可行性及安全性。方法:回顧性分析2005年1月~2009年12月本院收治的90例妊娠合并子宮肌瘤在剖宮產同時行肌瘤剔除術的患者及同期180例妊娠未合并子宮肌瘤單純剖宮產術的患者的臨床資料。結果:剖宮產同時行肌瘤剔除術組手術操作時間較對照組延長,P<0.05,但兩組平均術中出血量、產后24 h出血量、術后病率、術后血紅蛋白下降值及術后住院天數差異無統計學意義(P>0.05)。結論:對于有經驗的產科醫生,根據患者具體情況,在剖宮產同時行子宮肌瘤術是安全可行的。
子宮肌瘤;剖宮產;妊娠
子宮肌瘤是女性生殖系統最常見的良性腫瘤,好發于30~50歲生育期婦女,妊娠合并子宮肌瘤已成為目前產科較為常見的妊娠合并癥[1],文獻報道發病率為0.3%~2.6%,其中圍生期并發癥為10.0%~37.0%[2]。目前對于剖宮產術中是否同時行肌瘤剔除術仍存在爭議,現以我院90例妊娠合并子宮肌瘤患者剖宮產術中同時行肌瘤剔除術進行回顧性分析,報道如下:
1 資料與方法
1.1 一般資料
選取2005年1月~2009年12月我院產科住院分娩剖宮產同時行子宮肌瘤剔除術90例患者為研究組,按1∶2配比并參照研究組患者的剖宮產產科指征,以同期妊娠無合并子宮肌瘤單純行剖宮產術患者180例作為對照組。研究組90例,年齡26~43歲,其中初產婦72例,經產婦18例;單個肌瘤75例,多發性肌瘤15例,肌瘤直徑3.0~10.5 cm;黏膜下肌瘤3例,肌壁間肌瘤72例、漿膜下肌瘤15例。對照組年齡22~40歲,初產婦153例,經產婦27例,剖宮產指征見表1。所有患者術前均無嚴重內、外科合并癥及嚴重貧血。
1.2 方法
麻醉方式采取連續硬膜外麻醉或腰硬聯合麻醉。均采用子宮下段剖宮產術,取子宮下段橫切口,胎兒娩出后,宮體注射縮宮素20 U,同時靜脈點滴生理鹽水+縮宮素20 U,取出胎盤后,探查宮腔,若肌瘤位于子宮切口附近或黏膜下肌瘤先行肌瘤剔除術,后縫合子宮漿肌層,其他部位肌瘤則先縫合子宮切口,再行肌瘤剔除術;肌瘤剔除術與非孕期肌瘤剔除術相同,先予縮宮素10 U于瘤體四周及基底部封閉,并按摩20 s使子宮收縮加強后剔除肌瘤,肌瘤剔除后送病理檢查。

表1 兩組患者剖宮產指征(例)Tab.1 Cesarean section indication of the two groups
比較兩組患者手術操作時間、術中出血量、產后24 h出血量、術后病率、術后血紅蛋白下降值、術后恢復肛門排氣時間、切口愈合情況及術后住院天數等指標。
1.3 統計學方法
采用SPSS11.5統計軟件進行分析,計量資料用t檢驗,計數資料用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 手術操作時間、出血量、血紅蛋白下降值、產后24 h出血量比較
兩組手術操作時間、出血量、血紅蛋白下降值、產后24 h出血量比較,研究組手術操作時間較對照組長,兩組比較差異有統計學意義(P<0.05),其余各項比較差異無統計學意義,見表 2。
表2 兩組手術操作時間、出血量等比較(±s)Tab.2 Operation time and blood loss of the two groups(±s)
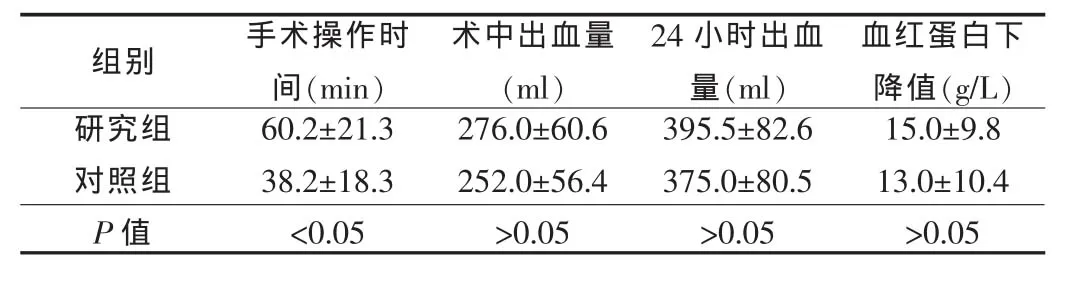
表2 兩組手術操作時間、出血量等比較(±s)Tab.2 Operation time and blood loss of the two groups(±s)
研究組對照組P值組別 手術操作時間(min)60.2±21.3 38.2±18.3<0.05術中出血量(m l)276.0±60.6 252.0±56.4>0.05 24小時出血量(m l)395.5±82.6 375.0±80.5>0.05血紅蛋白下降值(g/L)15.0±9.8 13.0±10.4>0.05
2.2 兩組術后恢復情況比較
兩組患者術后體溫恢復(<38℃)時間、術后恢復肛門排氣時間、術后病率、術后住院時間、以及術后子宮復舊情況,見表3。
表3 兩組術后恢復情況比較(±s)Tab.3 Recovery condition of the two groups(±s)
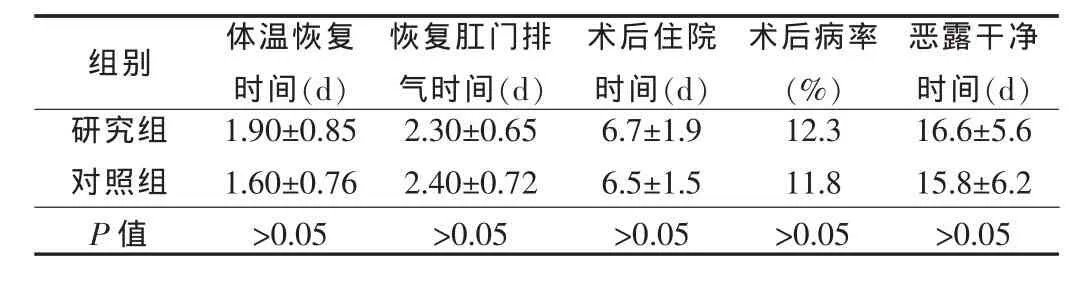
表3 兩組術后恢復情況比較(±s)Tab.3 Recovery condition of the two groups(±s)
組別 體溫恢復時間(d)恢復肛門排氣時間(d)研究組對照組P值1.90±0.85 1.60±0.76>0.05 2.30±0.65 2.40±0.72>0.05術后住院時間(d)6.7±1.9 6.5±1.5>0.05術后病率(%)12.3 11.8>0.05惡露干凈時間(d)16.6±5.6 15.8±6.2>0.05
以上結果說明剖宮產術時同時行子宮肌瘤剔除術并不明顯增加手術難度、出血量以及術后并發癥,有利于產后子宮復舊、惡露排除。
2.3 研究組子宮肌瘤切除情況
術中見單發子宮肌瘤75例,多發15例,最大肌瘤10.5 cm×8.7 cm×7.0 cm,最多達11個大小不等的肌瘤。肌瘤剔除縫合方法以可吸收線連續縫合為主。肌瘤大小按患者最大肌瘤統計見表4,剔除的肌瘤均行病理檢查,本研究有35例子宮肌瘤發生了變性,且以紅色變性居多。
3 討論
3.1 剖宮產同時行子宮肌瘤剔除的可行性
妊娠合并子宮肌瘤在剖宮產時是否應同時行肌瘤剔除,目前仍有爭議。支持者認為[3-4],肌瘤剔除后免受再次手術之苦,亦可減輕患者的經濟負擔、精神壓力;留下肌瘤不處理,影響術后子宮復舊、產后陰道出血時間長、出血多,并可增加盆腔感染機會;產后激素水平下降雖可使肌瘤縮小,但不會完全消失,以后肌瘤變性或增大仍需二次手術。不同意見主要是考慮,妊娠的子宮高度充血,肌瘤變軟邊界不清,包膜不易分離,因而使得剖宮產時剔除肌瘤出血量增多,嚴重時甚至難以控制,增加子宮切除及產后感染的風險。近年來,越來越多的研究證實,剖宮產術中同時行肌瘤剔除術,并沒有明顯增加手術風險。多數文獻報道,剖宮產時發現足月妊娠時子宮肌瘤邊界清晰、易分離,而且子宮對縮宮素敏感,術中出血量雖增加,但不足以影響患者生命體征及身體狀況。張明等[5]報道,剖宮產同時行肌瘤剔除術,手術操作時間延長,但術中出血量、術后血紅蛋白下降值及術后恢復情況與對照組差異無統計學意義。本文研究結果與之相似,無一例出現嚴重并發癥,術中出血及產后出血并無明顯增加。Kaymak等[6]通過前瞻性隨機對照研究認為,對于有經驗的產科醫生在剖宮產同時行子宮肌瘤剔除通常不會帶來嚴重并發癥及大的危險,故認為剖宮產同時行肌瘤剔除術是安全可行的。
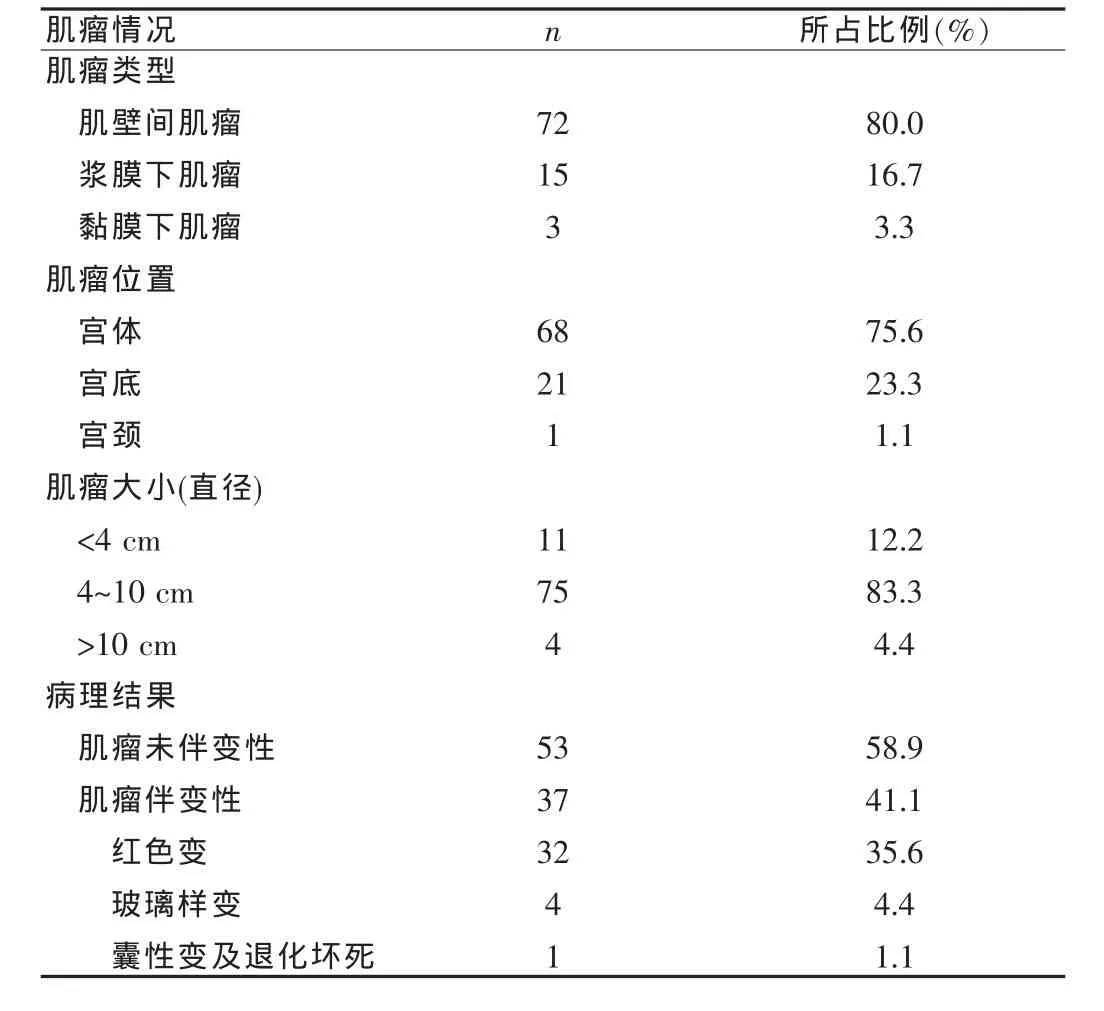
表4 研究組子宮肌瘤切除情況Tab.4 Hysteromyoma classification of the study group
3.2 剖宮產同時行子宮肌瘤剔除的必要性
妊娠期由于子宮血循環增加,肌瘤組織充血、水腫、肌細胞肥大,表現為肌瘤迅速長大,分娩后多數肌瘤可以縮小,但是部分患者可因妊娠、分娩及產后肌瘤周圍環境的改變,血流發生障礙,引起一些不良變化如透明性變及紅色退變,其中紅色退變較為常見。張明等[5]研究證實,妊娠期直徑>4 cm的子宮肌瘤變性尤其紅色變性幾率很高,可達44%。本研究肌瘤變性率為41.1%,與之相似,故也認為,對于妊娠合并子宮肌瘤患者剖宮產指征應適當放寬,除非術中切除肌瘤可能明顯增加手術風險(例如患者合并嚴重的心臟病或凝血功能障礙),剖宮產時應盡可能剔除子宮肌瘤。王清[3]研究報道,妊娠合并子宮肌瘤術中未行肌瘤剔除組產后出血率明星高于肌瘤剔除組,這也說明子宮肌瘤明顯影響子宮收縮及復舊,剖宮產術中不予剔除增加產后出血及感染的風險。
總之,剖宮產同時行子宮肌瘤剔除術,雖會延長一些手術時間,但不明顯增加手術風險和出血量及術后并發癥,并能減少產后出血的發生,有利于產后子宮復舊、惡露排除,又可以使患者免受再次手術之苦,減輕患者的經濟負擔、精神壓力,對于有經驗的產科醫生,根據患者具體情況選擇地剖宮產同時行子宮肌瘤剔除術,是有必要且安全可行的。
[1]曹澤毅.中華婦產科學[M].2版.北京:人民衛生出版社,2005:2100.
[2]Sheiner E,Bashiri A,et al.obstetric characteristics and perinatal outcome of pregnancies with uterine leiomyomas[J].Reprod Me,2004,49(3):182-186.
[3]王清.對妊娠合并子宮激肌瘤在剖宮產術中處理的分析[J].中國醫師進修雜志,2007,30(9):12-14.
[4]葉紅,董金翰.剖宮產術同時行子宮肌瘤剔除術的探討[J].現代婦產科進展,2000,9(6):465-466.
[5]張明,成寧海,劉俊濤,等.剖宮產同時行子宮肌瘤切除術134例分析[J].實用婦產科雜志,2007,23(12):728-730.
[6]Kaymak O,Ustunyurt E,Okyay RE,et aLMyomectomy during cesarean section[J].Int JGynaecol Obstet,2005,89(2):90-93.
m yomactom y performed during cesarean section
QUANYu
(Obstetrics Department,Central Hospital of Conghua City,Guangzhou City,Guangzhou 510900,China)
Objiective:To approach the feasibility and safety about myomactomy performed during cesarean section.Methods:Medical records of 270 pregnantwomen were collected from January 2005 to December 2009.90 women
myomactomy during cesarean section,which were compared with 180 women with simple cesarean section.Results:The operation time of the cesarean section group simultaneouslymyomectomy was longer than the control group (P<0.05),but the average blood loss,blood loss 24 hours of delivery,postoperative morbidity,decreased postoperative hemoglobin value and the postoperative hospital stay had no significant difference(P>0.05).Conclusion:For experienced obstetricians,according to the specific circumstances of patients,myomactomy during cesarean section is both safe and feasible.
Hysteromyoma;Cesarean section;Pregnancy
R719.8
A
1673-7210(2011)02(c)-047-03
Analysis about 90 cases
2010-12-03)

