丙泊酚復合納布啡用于無痛纖維支氣管鏡檢查的麻醉效果及對受檢者血流動力學的影響

【摘要】目的 觀察丙泊酚復合納布啡用于無痛纖維支氣管鏡檢查的麻醉效果,并分析其對受檢者血流動力學的影響,為臨床提供參考。方法 按照隨機數字表法將2021年6月至2023年6月于莊浪縣人民醫院行無痛纖維支氣管鏡檢查的80例受檢者分為對照組(給予丙泊酚復合舒芬太尼進行麻醉)和觀察組(給予丙泊酚復合納布啡進行麻醉),各40例。比較兩組研究對象麻醉情況、各時間點血流動力學指標[平均動脈壓(MAP)、心率(HR)和血氧飽和度(SpO2)]水平、檢查過程中的嗆咳程度和不良反應發生情況。結果 觀察組研究對象麻醉蘇醒時間、麻醉清醒時間均短于對照組(均P<0.05)。兩組研究對象MAP水平有時間、組間、交互效應差異,兩組纖維支氣管鏡進入聲門時(T1)、檢查過程中(T2)和蘇醒時(T3)的MAP水平均低于麻醉前(T0),但觀察組T1、T2和T3均高于對照組(均P<0.05);兩組研究對象HR水平有時間、組間、交互效應差異,觀察組T1、T2的HR水平均低于T0,對照組T1、T2和T3的HR水平均低于T0,但觀察組T1、T2和T3的HR水平均高于對照組(均P<0.05);兩組研究對象SpO2水平無時間、組間、交互效應(均P>0.05)。觀察組研究對象的嗆咳程度優于對照組(P<0.05)。觀察組研究對象不良反應總發生率低于對照組(P<0.05)。結論 丙泊酚復合納布啡用于無痛纖維支氣管鏡的麻醉效果顯著,蘇醒時間、麻醉清醒時間更短,血流動力學更穩定,檢查過程中的嗆咳反應較輕,且安全性好。
【關鍵詞】丙泊酚;納布啡;無痛纖維支氣管鏡;麻醉效果;血流動力學
纖維支氣管鏡檢查具有創傷小、恢復快、直觀和方便等優勢,但該種檢查方式作為一種侵入性操作,會導致疼痛、嗆咳和惡心嘔吐等情況,可能誘發強烈的應激反應,進而引發心腦血管疾病[1-2]。而無痛纖維支氣管鏡檢查前使用麻醉藥物能提高檢查前的依從性,保障檢查的順利進行。丙泊酚作為內鏡檢查的常用鎮靜藥物,起效快、蘇醒迅速,但鎮靜效果不佳,且易產生心血管抑制,再加上受檢者檢查過程中易發生劇烈嗆咳,會增加窒息風險,因此多復合使用其他麻醉藥物進行麻醉,以保障受檢者呼吸順暢[3]。有學者發現,丙泊酚復合納布啡在無痛胃鏡檢查等方面顯示出了較好的麻醉效果,但該方案應用于無痛纖維支氣管鏡檢查的研究較少[4]。基于此,本研究觀察丙泊酚復合納布啡應用于無痛纖維支氣管鏡檢查的麻醉效果,并分析對血流動力學的影響。
1 資料與方法
1.1 一般資料 按照隨機數字表法將2021年6月至2023年6月于莊浪縣人民醫院行無痛纖維支氣管鏡檢查的80例受檢者分為對照組(給予丙泊酚復合舒芬太尼進行麻醉)和觀察組(給予丙泊酚復合納布啡進行麻醉),各40例。對照組研究對象中男性和女性分別為23例和17例;年齡46~71歲,平均年齡(58.93±7.41)歲;美國麻醉醫師協會(ASA)分級[5]:Ⅰ級30例,Ⅱ級10例。觀察組研究對象中男性和女性分別為22例和18例;年齡45~73歲,平均年齡(59.54±7.12)歲;ASA分級:Ⅰ級32例,Ⅱ級8例。兩組研究對象一般資料比較,差異均無統計學意義(均P>0.05),有可比性。本研究經莊浪縣人民醫院醫學倫理委員會批準,研究對象及其家屬均簽署知情同意書。納入標準:⑴符合無痛纖維支氣管鏡檢查指征[6];⑵年齡≥45歲;⑶ASA分級為Ⅰ~Ⅱ級。排除標準:⑴合并重要臟器功能嚴重障礙者;⑵對本研究麻醉藥物過敏者;⑶合并心腦血管疾病者。
1.2 麻醉方法 兩組研究對象入檢查室后建立外周靜脈通道,進行咽喉部表面麻醉噴霧處理,經鼻導管給氧3 L/min,連接監護儀(深圳邁瑞生物醫療電子股份有限公司,型號:BeneVision N17 OR)進行血壓、心率(HR)等生命體征的常規監測。在纖維支氣管鏡(上海成運醫療器械股份有限公司,滬械注準20172060374,型號:FB-53A)操作開始前靜脈注射麻醉藥物。對照組研究對象靜脈注射0.1 μg/kg舒芬太尼[江蘇恩華藥業股份有限公司,國藥準字H20203650,規格:1 mL∶50 μg(按C22H30N2O2S計)],注射時間>1 min[最大用量為1 μg/(kg·h)],5 min后注射1.5 mg/kg丙泊酚(遼寧海思科制藥有限公司,國藥準字H20213723,規格:20 mL∶0.2 g)(最大用量為4 mg)。給予觀察組研究對象丙泊酚復合納布啡。將0.1 mg/kg鹽酸納布啡(揚子江藥業集團江蘇紫龍藥業有限公司,國藥準字H20213884,規格:1 mL∶20 mg)行靜脈推注,注射時間>1 min(最大用量為160 mg),5 min后注射1.5 mg/kg丙泊酚(最大用量為4 mg)。待研究對象失去意識后,開始無痛纖維支氣管鏡操作,檢查結束后送恢復室觀察。
1.3 觀察指標 ⑴比較兩組研究對象麻醉情況。麻醉蘇醒時間是指停止所有麻醉藥物至睜眼的時間。麻醉清醒時間是指停止所有麻醉藥物至研究對象完全清醒(意識清醒,正確回答簡單問題,呼吸道通暢,咽喉反射恢復,肌力正常)的時間。⑵比較兩組研究對象各時間點血流動力學指標水平。記錄兩組研究對象麻醉前(T0)、纖維支氣管鏡進入聲門時(T1)、檢查過程中(T2)、蘇醒時(T3)的平均動脈壓(MAP)、HR、血氧飽和度(SpO2)水平。⑶比較兩組研究對象檢查過程中的嗆咳程度。未發生嗆咳和肢體動作變化為無嗆咳;嗆咳頻率<3次,肢體動作變化不明顯為輕度嗆咳;嗆咳頻率為3~5次,出現彎腰、捂住嘴巴或鼻子的肢體動作變化為中度嗆咳;嗆咳頻率>5次,身體會因為咳嗽而顫抖或扭曲為嚴重嗆咳[7]。⑷比較兩組研究對象不良反應發生情況。不良反應包括低血壓[收縮壓<90 mmHg(1 mmHg=0.133 kPa)且舒張壓<60 mmHg]、惡心嘔吐和眩暈。不良反應總發生率=不良反應發生例數之和/總例數×100%。
1.4 統計學分析 采用SPSS 22.0統計學軟件處理數據。計量資料用(x)表示,組間比較采用獨立樣本t檢驗,不同時間點結果比較行重復測量的方差分析,兩兩比較采用LSD-t檢驗;計數資料用[例(%)]表示,采用χ2或秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
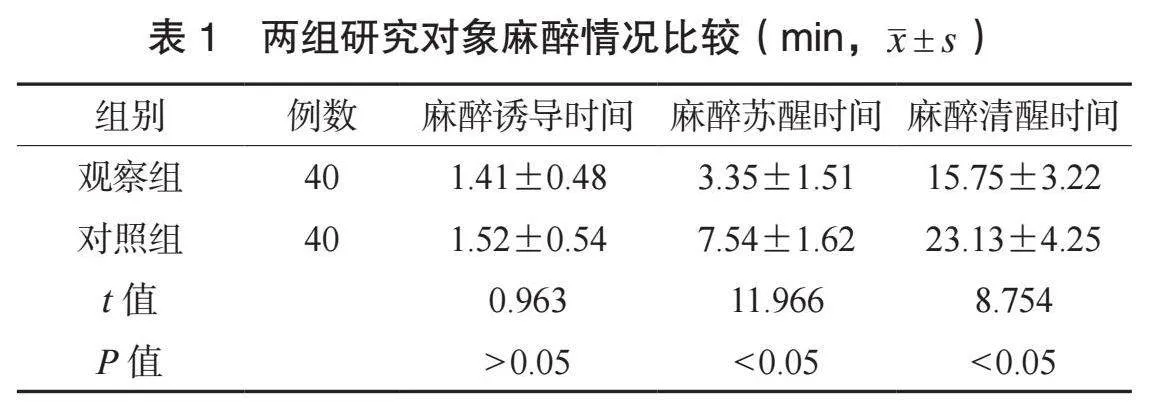
2.1 兩組研究對象麻醉情況比較 兩組研究對象麻醉誘導時間比較,差異無統計學意義(P>0.05);與對照組相比,觀察組研究對象的麻醉蘇醒時間、麻醉清醒時間均更短,差異均有統計學意義(均P<0.05),見表1。
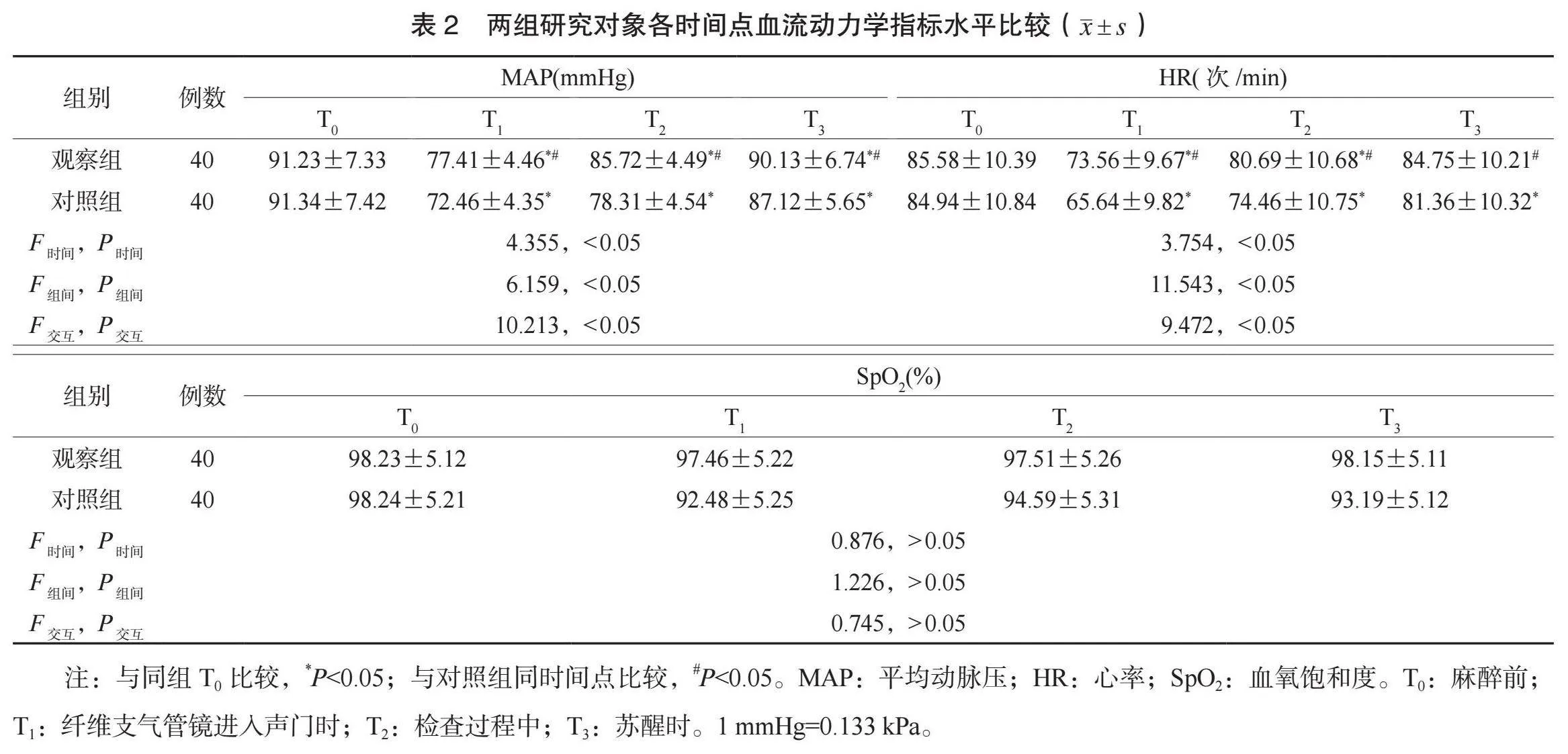
2.2 兩組研究對象各時間點血流動力學指標水平比較 兩組研究對象MAP水平有時間、組間、交互效應差異,兩組T1、T2和T3的MAP水平均低于T0,但觀察組均高于對照組,差異均有統計學意義(均P<0.05);兩組研究對象HR水平有時間、組間、交互效應差異,觀察組T1、T2的HR水平均低于T0,對照組T1、T2和T3的HR水平均低于T0,且觀察組T1、T2和T3的HR水平均高于對照組,差異均有統計學意義(均P<0.05);兩組研究對象SpO2水平無時間、組間、交互效應差異(均P>0.05),見表2。
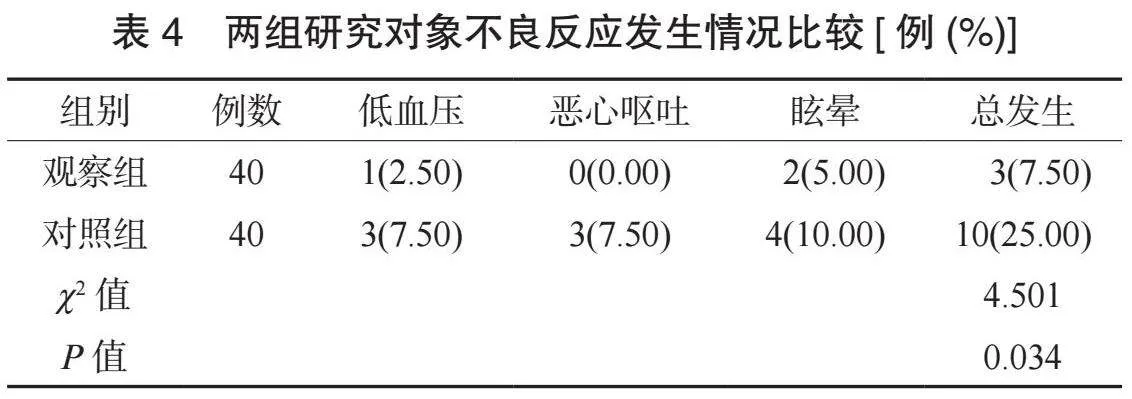
2.3 兩組研究對象檢查過程中的嗆咳程度比較 觀察組研究對象的嗆咳程度優于對照組,差異有統計學意義(P<0.05),見表3。
2.4 兩組研究對象不良反應發生情況比較 觀察組研究對象不良反應總發生率低于對照組,差異有統計學意義(P<0.05),見表4。
3 討論
由于受檢者鼻腔、口腔、咽喉和氣道內的神經感受器均較多,纖維支氣管鏡檢查過程中會產生嗆咳、支氣管痙攣等反應,而無痛纖維支氣管鏡檢查可在麻醉藥物作用下使受檢者保持鎮靜。傳統阿片類藥物多存在可能誘發受檢者循環、呼吸抑制等不良反應,存在安全隱患而影響麻醉效果[8]。因此,選擇科學有效的麻醉藥物與麻醉方案,對減輕受檢者疼痛、應激反應和減少不良反應均具有重要作用。
本研究結果顯示,觀察組研究對象麻醉蘇醒時間、麻醉清醒時間均短于對照組,嗆咳程度優于對照組,這提示丙泊酚復合納布啡用于無痛纖維支氣管鏡的麻醉效果與抑制檢查過程中的嗆咳反射的效果更理想。分析原因為丙泊酚具有麻醉和鎮靜作用,是一種短效、速效麻醉劑,易產生心血管抑制;舒芬太尼通過激動μ受體發揮鎮痛作用,丙泊酚聯合舒芬太尼會抑制機體循環系統,可能延長研究對象蘇醒時間[9]。而納布啡作為新型的阿片類藥物,能激動κ受體,發揮迅速、持久的鎮痛作用;還能拮抗μ受體,減少阿片類藥物相關不良反應,降低對受檢者呼吸系統的影響;同時,納布啡能在未抑制受檢者呼吸系統的情況下發揮作用,復合丙泊酚鎮靜效果更佳,更能減少嗆咳的發生[10]。本研究結果顯示,兩組研究對象MAP、HR水平有時間、組間、交互效應,兩組T1、T2和T3的MAP均低于T0,且觀察組均高于對照組;觀察組T1、T2的HR均低于T0,對照組T1、T2和T3的HR均低于T0,且觀察組T1、T2和T3的HR均高于對照組;兩組研究對象SpO2水平無時間、組間、交互效應,這提示丙泊酚復合納布啡對血流動力學影響更小。分析原因為納布啡能夠減少交感神經的興奮性,從而降低血壓,使血流動力學保持穩定[11]。而舒芬太尼可通過激活交感神經系統來緩解受檢者的疼痛感,這會加重心臟負荷,因此血流動力學波動幅度更大。此外,本研究結果顯示,觀察組研究對象不良反應總發生率低于對照組,這表明納布啡與丙泊酚的復合應用未增加不良反應發生率。分析原因為丙泊酚可以迅速起效,縮短麻醉誘導時間,提高麻醉效果,而納布啡則能通過阿片受體激活,減輕疼痛感、焦慮情緒和丙泊酚引起的呼吸抑制,減少術后惡心、嘔吐等不良反應。
綜上所述,丙泊酚復合納布啡用于無痛纖維支氣管鏡的麻醉效果好,蘇醒時間、麻醉清醒時間更短,血流動力學更穩定,可抑制檢查過程中的嗆咳反射,且安全性高。
參考文獻
楊秀麗,李元海.靜脈輸注利多卡因在無痛纖維支氣管鏡檢查中的應用[J].中國醫藥導報, 2020, 17(16): 105-108.
柏璐,鄭銘陟,毛鑫城,等.無痛技術在支氣管鏡診治中的研究進展[J].醫學綜述, 2020, 26(23): 4728-4733.
張蕾,寇立華,高學.丙泊酚對行無痛氣管鏡檢查患者的陣痛效果評估[J].解放軍預防醫學雜志, 2019, 37(5): 117-118.
陸葉蘭,林家燕,周誠忠.丙泊酚分別復合地佐辛和納布啡在胃癌患者無痛胃鏡檢查中的應用比較[J].腫瘤基礎與臨床, 2023, 36(5): 426-428.
ENNEKING F K, RADHAKRISHNAN N S, BERG K, et al. Patient-centered anesthesia triage system predicts ASA physical status[J]. Anesth Analg, 2017, 124(6): 1957-1962.
顏衛峰,秦龍,劉秋旻,等.纖維支氣管鏡在重癥醫學科臨床診斷中的應用[J].中華醫學雜志, 2015, 95(29): 2372-2374.
胡瀟,付海濱,張旭.靜脈注射不同劑量右美托咪定對全喉切除術后患者嗆咳和躁動的影響[J].復旦學報(醫學版), 2016, 43(5): 586-590.
殷霞麗,倪杰.依托咪酯聯合瑞芬太尼在無痛電子纖維支氣管鏡檢查中的應用[J].中國臨床研究, 2020, 33(11): 1520-1522, 1526.
何東海,宋俊杰,王如雪,等.鹽酸納布啡復合丙泊酚對無痛纖維支氣管鏡檢查患者麻醉效果及安全性的影響[J].安徽醫學, 2021, 42(10): 1127-1131.
別小敏,張力,陳治軍.鹽酸納布啡用于無痛纖維支氣管鏡對嗆咳反應及相關指標的影響[J].中國內鏡雜志, 2021, 27(11): 49-54.
宋俊杰,白明松,陳勇,等.鹽酸納布啡在無痛纖維支氣管鏡中的應用[J].臨床研究, 2020, 28(4): 91-93.
作者簡介:馬忠良,大學本科,主治醫師,研究方向:臨床麻醉。

