天然多酚類成分緩解高尿酸血癥及其機制研究進展
劉雙 董紅敬 陳盼盼 王曉

摘要:高尿酸血癥(hyperuricemia, HUA)是一種機體中嘌呤類物質代謝紊亂導致血清中尿酸水平升高的一種代謝性疾病,嚴重者可導致痛風。HUA的發病機制主要包括酶活失調、尿酸轉運體表達失衡、糖代謝及脂代謝紊亂、腸道穩態失衡等。許多研究報道了天然多酚對高尿酸血癥和痛風具有良好的緩解作用。本文對HUA的發病機制和多酚類成分的降尿酸作用及其機制進行了總結與歸納,以期為降尿酸藥物的研究與開發提供理論依據。
關鍵詞:多酚類成分;高尿酸血癥;作用機制;研究進展
中圖分類號:R285?? 文獻標志碼:A?? 文章編號:1002-4026(2024)02-0012-08
Research progress on the mechanisms by which natural phenolic compounds alleviate hyperuricemia
Abstract∶Hyperuricemia (HUA) is a metabolic disorder caused by the physiologic disorders in purine metabolism, resulting in increased serum uric acid levels, which can lead to gout in severe cases. HUA pathogenesis primarily involves enzyme dysfunction, urate transporter expression dysregulation, glucose and lipid metabolism disorders, and intestinal homeostasis disruption. Numerous studies have reported the effectiveness of natural polyphenols in alleviating hyperuricemia and gout. This article summarizes HUA pathogenesis and the mechanisms of action of polyphenolic compounds in reducing uric acid, to provide a theoretical basis for the research and development of uric acid-lowering drugs.
Key words∶polyphenols; hyperuricemia; mechanism of action; research progress
高尿酸血癥(hyperuricemia, HUA)是一種由體內嘌呤類物質代謝紊亂導致血清中尿酸水平升高的一種代謝性疾病[1-2]。近年來,我國HUA的發病率呈顯著上升趨勢,2015—2016年,我國成年人HUA發病率為11.1%,2018—2019年,發病率為14.0%[3]。研究表明血中尿酸水平的持續升高與糖尿病、高脂血癥、慢性腎臟疾病、心血管疾病的風險增加密切相關[4],嚴重者可導致痛風。痛風的主要發病機制為單鈉尿酸鹽(MSU)晶體在關節及其周圍組織內持續沉積,引起關節疼痛[5]。目前,非甾體抗炎藥、糖皮質激素、秋水仙堿、別嘌醇、非布司他等為痛風的臨床常用藥物,然而這些藥物存在胃腸道、腎臟、心臟毒性及超敏反應等多種不良反應[6]。因此控制尿酸水平藥物的研究成為目前開發重點和熱點。
天然多酚類成分是一類化學結構以酚羥基為主的次生代謝產物,具有抗氧化、抗炎、免疫調節、抗過敏、抗動脈粥樣硬化、抗微生物、抗血栓形成、調節血糖、心臟保護和抗腫瘤等多種藥理活性[7-9]。同時,多種多酚類成分已被報道具有降尿酸的作用,本文基于國內外研究進展對高尿酸血癥發病及多酚類成分的降尿酸機制進行綜述,以期為降尿酸藥物的研究與開發提供理論依據。
1 高尿酸血癥的發病機制
1.1 酶活失調
人體內尿酸的生成涉及多種酶的參與,其主要過程如圖1所示。嘌呤核苷磷酸化酶(PNP)是催化形成次黃嘌呤的關鍵酶,PNP可以催化肌酐分解為次黃嘌呤[10]。隨后,黃嘌呤氧化酶(XOD)作為機體內尿酸生成的關鍵酶,可將次黃嘌呤催化氧化成中間產物黃嘌呤,并進一步將黃嘌呤氧化成尿酸[11]。當XOD活性失調時,較高活性的XOD將加速催化次黃嘌呤及黃嘌呤的氧化,導致機體尿酸水平持續升高,產生高尿酸血癥。
1.2 尿酸轉運體表達失衡
人體內尿酸的排泄主要通過腎臟(約為2/3),少部分通過腸道(約為1/3)[12],其中腎臟中尿酸轉運體調控尿酸重吸收和分泌的動態平衡,在尿酸排泄過程中發揮著重要作用[13]。尿酸轉運體主要分為尿酸重吸收轉運蛋白,包括尿酸鹽轉運蛋白1(eecombinant urate transporter 1,URAT1)、葡萄糖轉運體9(glucose transporter 9,GLUT9)、有機陰離子轉運蛋白4(organic anion transporter 4,OAT4)和OAT10等,以及尿酸分泌轉運蛋白,包括人腺苷三磷酸結合盒轉運體G2(human ATP-binding cassette transporter G2,ABCG2)、OAT1、OAT3、鈉依賴性磷酸鹽轉運蛋白1(sodium-dependent phosphate transporter 1,NPT1)和NPT4等[14]。其中,尿酸重吸收轉運蛋白的過高表達會引起尿酸重吸收異常,導致血清尿酸水平過高;尿酸分泌轉運蛋白的表達過低會引起腎尿酸分泌減少,出現排泄不足,使血清尿酸水平升高。據統計,90%的高尿酸血癥患者都會出現腎臟排泄和尿酸轉運體表達失衡的情況[15]。
1.3 糖代謝和脂代謝紊亂
糖代謝和脂代謝紊亂均會引起高尿酸血癥。果糖水平升高和胰島素生物效應降低是糖代謝紊亂的主要表現形式,其中,果糖的代謝主要是在果糖激酶的作用下發生磷酸化反應生成果糖-1-磷酸,該過程會消耗大量ATP且不存在負反饋調節,果糖水平升高,將會使ATP的消耗量增加,進而激活嘌呤代謝酶,使尿酸的生成量增加。果糖還可以介導還原型輔酶Ⅱ的激活,阻止腸道中的尿酸排泄,導致機體內尿酸升高[16]。脂代謝紊亂會導致脂肪細胞肥大且數量增多,使其分泌的瘦素、抵抗素及脂聯素等激素的表達異常,進而影響胰島素生物效應,導致胰島素抵抗,高含量的胰島素可以使腎小管Na+-H+的交換增加,促進腎小管的重吸收,在URAT1的作用下,機體對尿酸的重吸收增加,排泄減少,引起高尿酸血癥及痛風的發作[17]。此外,脂代謝紊亂會導致內臟脂肪積累,造成新陳代謝中游離脂肪酸水平升高,進而刺激脂肪酸的合成,影響嘌呤的合成過程,促使甘油三酯的合成以及尿酸的產生[18]。同時,甘油三酯的升高會消耗更多的ATP,同時引起炎癥反應和氧化應激,進而增加尿酸的生成量。此外,脂肪分解產生的中間代謝產物酮體會阻礙尿酸的排泄,間接使尿酸的水平升高,引起高尿酸血癥[19]。
1.4 腸道穩態失衡
研究表明多種腸道菌群可以降解嘌呤類成分,進而調節尿酸的生成,例如,腸道中的加氏乳桿菌PA-3可以吸收和利用嘌呤,從而減少嘌呤的腸道吸收,以降低血清中尿酸的水平[20];腸致病性大腸桿菌和產志賀毒素性大腸桿菌可以促使XOD的釋放,促進次黃嘌呤和黃嘌呤轉化為尿酸[21];乳酸桿菌DM9218可通過抑制XOD的活性,降低血清中尿酸的水平[22];羅伊氏乳桿菌TSR332和發酵乳桿菌TSF331可以降解嘌呤,以緩解尿酸的生成過程[23]。
有些腸道菌群產生的代謝物可以直接或間接調節尿酸的代謝進而調控尿酸水平,例如,乳酸桿菌和假單胞菌可以產生SCFAs(短鏈脂肪酸),進而促進尿酸的分解和排泄[24];乳酸桿菌OL-5、植物乳桿菌Mut-7和植物乳桿菌Dad-13等腸道菌群中含有較高活性的尿酸酶,可促進尿酸的分解[25]。腸道菌群也會通過影響氨基酸代謝,引發高尿酸血癥[26]。綜上可見,腸道菌群穩態被破壞后,有益菌和有害菌群失調,明確的分工被打破,進而導致嘌呤、尿酸及氨基酸等的代謝異常,引發高尿酸血癥。
2 多酚類成分降尿酸作用及機制
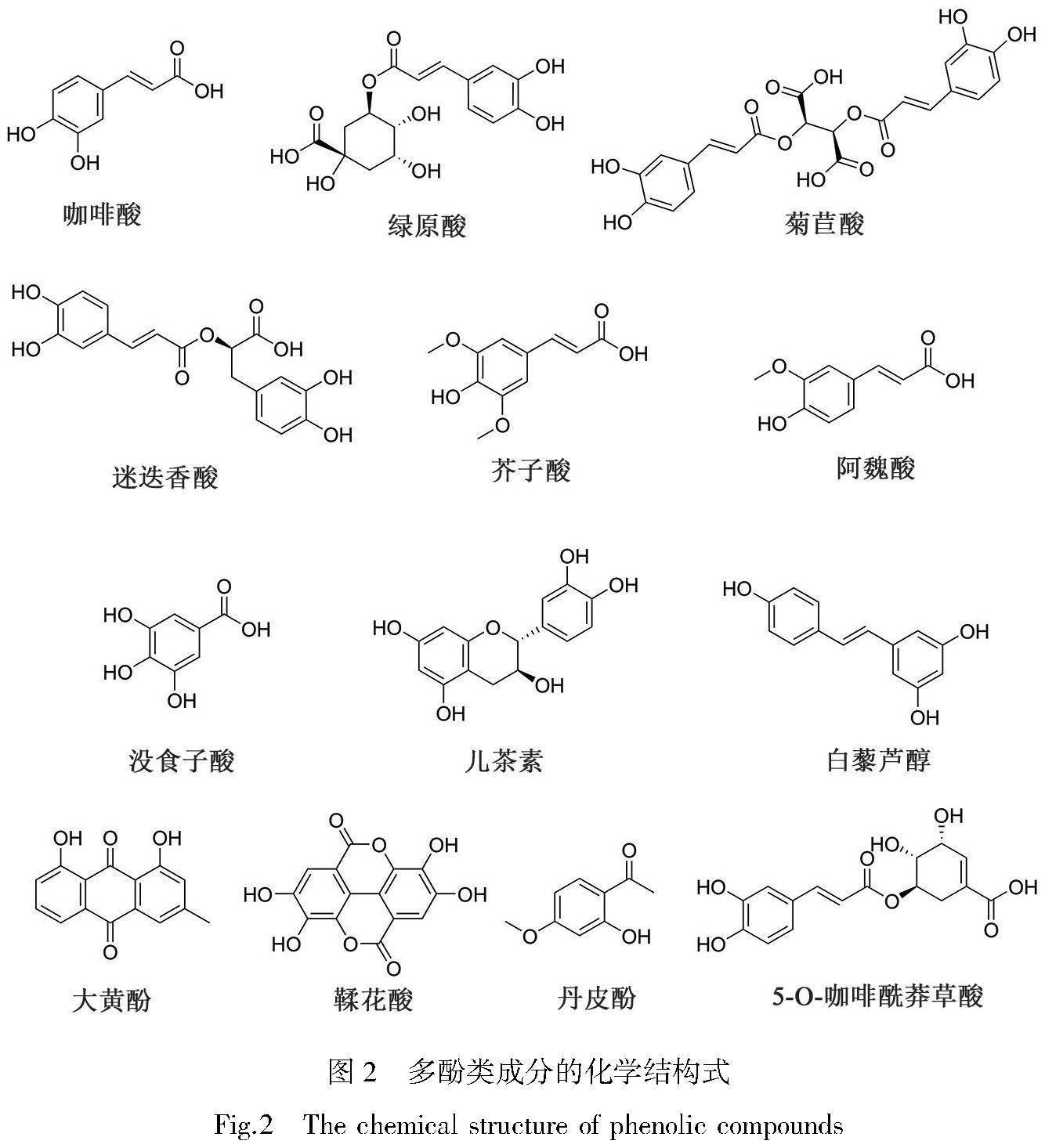
多種多酚類成分已被證實具有降尿酸的作用,如咖啡酸、綠原酸、菊苣酸、迷迭香酸及芥子酸等(圖2)。
2.1 抑制尿酸生成酶的活性
多酚類成分可以抑制XOD的活性,進而調節次黃嘌呤和黃嘌呤的催化氧化,減少機體尿酸的生成量。多種多酚類成分在體內外表現出良好的XOD抑制活性,如咖啡酸[27]、綠原酸[28]、菊苣酸[29]、迷迭香酸[30]、芥子酸[31]、阿魏酸[32]、沒食子酸[33]、兒茶素[34]、白藜蘆醇[35]、大黃酸[36]、鞣花酸[37]、5-O-咖啡酰莽草酸[38]等。這是由于多酚類成分含有較多的電負性基團,能夠與XOD之間發生較強的相互作用。
2.2 恢復尿酸轉運體的表達平衡
尿酸轉運體的動態平衡會影響尿酸的代謝。多酚類成分可以上調尿酸分泌轉運蛋白水平并下調尿酸重吸收轉運蛋白水平以促進機體尿酸排泄過程,降低機體尿酸水平,緩解高尿酸血癥。例如,咖啡酸可通過下調URAT1和GLUT9的水平,上調OAT1、UAT和ABCG2的水平,恢復尿酸重吸收和排泄的動態平衡[27]。綠原酸可以通過上調腎臟和回腸中尿酸分泌蛋白的表達,下調URAT1和GLUT9的水平,抑制尿酸的重吸收過程,降低機體尿酸水平[39-40]。沒食子酸可以有效地下調URAT1和GLUT9的表達減少機體對尿酸的重吸收過程,上調ABCG2、OAT1和OAT3的表達提高機體對尿酸的排泄過程[41]。白藜蘆醇可以降低URAT1的表達,抑制腎臟中尿酸的重吸收過程,以降低機體尿酸水平[42]。
2.3 恢復糖代謝及脂代謝紊亂
多酚類成分可以通過調節糖代謝及脂代謝紊亂,降低機體尿酸水平并緩解高尿酸血癥。例如,咖啡酸可以下調炎癥標志物和氧化應激參數,以逆轉脂代謝和糖代謝紊亂,進而降低尿酸水平、緩解高尿酸血癥[43]。阿魏酸可以通過減輕脂肪沉積、氧化應激和炎癥反應,恢復多種代謝紊亂,抑制尿酸生成,進而改善高尿酸血癥[44]。白藜蘆醇可以通過抑制糖異生過程、抑制糖苷酶活性、促進胰島素合成與分泌等途徑以調節糖代謝,進而恢復糖代謝紊亂[35]。白藜蘆醇還可以抑制NOD樣受體家族、NLRP3、TLR4、MyD88及NF-κB等信號通路,進而逆轉脂質沉積、糖原積累、炎癥反應及腎臟纖維化改變等過程,下調小鼠腎臟中尿酸轉運蛋白的表達,降低機體尿酸水平[45]。大黃酸可以逆轉果糖誘導的痛風大鼠的腎損傷,恢復尿酸的代謝,降低機體尿酸水平[46]。鞣花酸可以顯著降低血清脂質、尿酸、葡萄糖、胰島素水平、ATP-檸檬酸裂解酶活性、醛縮酶B和脂肪酸合酶活性、固醇調節元件結合蛋白1水平改善尿酸水平,這可能與鞣花酸激活C1q腫瘤壞死因子相關蛋白3和抑制ATP-檸檬酸裂解酶活性有關[47]。
2.4 調節腸道菌群結構
高尿酸血癥與腸道菌群存在密切關系,研究發現許多HUA患者存在腸道菌群紊亂、有益菌屬豐度下降的現象[48]。多酚類成分可以改善腸道菌群結構,提高有益菌豐度,進而降低機體尿酸水平并緩解高尿酸血癥。其中,綠原酸可以降低擬桿菌屬、普雷沃氏菌屬及丁酸弧菌的相對豐度,逆轉腸道中的嘌呤代謝和谷氨酸代謝,緩解高尿酸血癥和痛風[40]。綠原酸還可以提高經黏液真桿菌屬、腸球菌及糞桿菌屬的相對豐度,逆轉血清中三甲胺氧化物水平的升高,進而減少蛋白激酶B(protein kinase B,PKB)、胞內磷脂酰肌醇激酶(phosphoinositide 3 kinase,PI3K)和哺乳動物雷帕霉素靶蛋白(mammalian target of Rapamycin,mTOR)等蛋白的表達,緩解大鼠腎纖維化,避免高尿酸血癥的發生[49]。
2.5 抑制炎癥反應
機體尿酸水平持續升高會誘導MSU晶體的形成,MSU晶體可以通過影響免疫細胞、激活Toll 樣受體(Toll-like receptors,TLRs)和NOD樣受體熱蛋白結構域相關蛋白3(NOD-like receptor thermal protein domain associated protein 3,NLRP3)受體,直接誘導炎癥因子的分泌失調等途徑啟動炎癥反應,引起組織或器官損傷。多酚類成分可以通過抑制炎癥反應,以減輕炎癥反應引起的機體損傷,恢復尿酸正常代謝,降低機體尿酸水平。例如,綠原酸可以通過抑制IL-1β、IL-6和TNF-α等促炎細胞因子的分泌,降低血清尿酸水平,改善MSU晶體引起的炎癥反應和高尿酸癥狀[28]。綠原酸還可以降低NLRP3和caspase-1的水平,抑制腎臟中TLR4、MyD88及NF-κB等信號通路的激活,調節炎癥微環境,抑制氧化應激,降低小鼠的尿素氮、肌酐、谷草轉氨酶和谷丙轉氨酶的水平, 緩解肝損傷和腎損傷,恢復尿酸代謝[40]。菊苣酸可以顯著抑制MSU晶體誘導的THP-M細胞中人核因子κB抑制蛋白α(NF-kappa-B inhibitor alpha,IκB-α)的降解,阻斷NF-κB信號通路和NLRP3炎癥小體的激活,下調IL-1β、TNF-α、環氧化酶-2(cyclooxygenase-2,COX-2)及前列腺素E2(prostaglandin E2,PGE2)的水平,調控炎癥反應,緩解機體損傷,恢復尿酸代謝[50]。芥子酸可以清除自由基,下調TNF-α和IL-1β的水平,調節血清肌酐和尿素氮水平,減輕腎小管炎癥反應以緩解腎損傷,恢復尿酸代謝并治療高尿酸血癥[31]。沒食子酸可以抑制丙二醛(malondialdehyde,MDA)、IL-6、IL-1β、TNF-α、轉化生長因子β1(transforming growth factor beta 1,TGF-β1)、COX-2和胱抑素C(cystatin C,Cys-C)的表達,提高腎臟中超氧化物歧化酶(super oxide dismutase,SOD)、谷胱甘肽過氧化物酶(glutathione peroxidase,GSH-Px)、過氧化氫酶(catalase,CAT)和鈉鉀ATP酶(Na-K-ATPase,NKA)的活性,抑制氧化應激和炎癥反應,緩解以上過程引起的腎損傷,恢復腎臟的正常排泄,恢復尿酸的生成和代謝平衡[41]。兒茶素可以通過抑制氧化應激和炎癥反應,間接地調節高尿酸血癥的發作,如減少IL-1β和IL-6等促炎細胞因子的分泌與釋放,抑制NLRP3炎癥小體的激活,避免巨噬細胞被過量激活,減輕炎癥反應;同時清除自由基、降低線粒體的活性氧簇(mitochondria ROS,mtROS)的生成和細胞內鈣水平,上調B細胞淋巴瘤因子-2(recombinant B-cell leukemia/lymphoma 2,Bc1-2)水平,恢復線粒體膜電位損傷等,抑制氧化應激,緩解高尿酸血癥[51]。大黃酸可以顯著降低巨噬細胞中IL-1β、TNF-α和caspase-1蛋白酶的產生,抑制NLRP3蛋白復合體形成使巨噬細胞數量恢復正常水平,通過恢復炎癥微環境穩態,改善腎損傷,使尿酸代謝恢復正常[52]。鞣花酸可以抑制NLRP3炎癥小體和TLR4信號通路的激活,降低caspase-1的水平,減少TNF-α和IL-18的釋放,抑制炎癥反應,改善高尿酸血癥[37]。丹皮酚可以顯著下調TNF-α、IL-1β和IL-6的水平,抑制炎癥反應;降低大鼠關節滑膜組織中p65表達水平和NF-κB DNA 結合活性,抑制NF-κB的活化,緩解高尿酸血癥和痛風[53]。此外,丹皮酚還可以降低IL-1β和caspase-1的水平,減少MSU 誘導的胱天蛋白募集域(card)和熱蛋白樣結構域(pyd)的凋亡相關斑點樣蛋白(ASC)與pro-caspase-1之間的相互作用,降低HAP、NLRP3、磷酸化κB抑制蛋白激酶(phosphorylated kappa B inhibitor protein kinase ELISA Kit,p-IKK)、p-IκBα和p-p65的水平,抑制p65的DNA結合活性、下調磷酸化氨基末端蛋白激酶(phosphorylated C-JUN N-terminal protein kinase,p-JNK)、磷酸化細胞外調節蛋白激酶(phospho-extracellular signal-regulated kinase,p-ERK)和磷酸化p38絲裂原活化蛋白激酶(phosphorylated p38 mitogen-activated protein kinase,p-p38)的水平,進而抑制NLRP3炎癥小體的激活、NF-κB信號通路及絲裂原活化蛋白激酶(mitogen-activated protein kinase, MAPK)信號通路的活性,減輕機體損傷,促進尿酸排泄[54]。5-O-咖啡酰莽草酸可以降低TNF-α、IL-1β、IL-6和IL-18的水平,抑制炎癥反應,同時顯著降低小鼠的腎臟指數對腎臟起保護作用,進而恢復尿酸的正常排泄[38]。
3 結論與展望
高尿酸血癥發病機制復雜,且與糖尿病、心血管疾病等多種疾病的發生密切相關,同時持續的高尿酸血癥也會引發痛風,引起炎癥反應、氧化應激等各種病理現象,因此亟需尋找具有多途徑調節作用的緩解高尿酸血癥的藥物。多酚類成分可以通過多個途徑逆轉高尿酸血癥及其并發癥的發生和發展。目前主要通過直接抑制XOD活性以減少尿酸產生、下調尿酸重吸收轉運蛋白水平和上調尿酸分泌轉運蛋白水平以促進尿酸的排泄、直接或間接地調節炎癥因子和相關通路以減輕炎癥反應、調節糖代謝及脂代謝以逆轉代謝紊亂、提高有益菌并降低有害菌的相對豐度以恢復腸道穩態等多個途徑調節機體整體穩態,以改善高尿酸血癥。一種多酚類化合物常可以調節多個途徑,其他潛在機制有待繼續深入挖掘。同時,雖然已報道的多種多酚類成分具有良好的降尿酸作用,但其互作機理及其構效關系研究不足。因此,多酚類成分治療痛風的作用機制仍需深入挖掘,以期篩選出安全有效的降尿酸藥物。
參考文獻:
[1]WANG C Y, DAI J G. Research progress on the prevention and treatment of hyperuricemia by medicinal and edible plants and its bioactive components[J].Frontiers in Nutrition, 2023, 10: 1186161. DOI: 10.3389/fnut.2023.1186161.
[2]LIANG G Y, NIE Y C, CHANG Y B, et al.Protective effects of Rhizoma smilacis glabrae extracts on potassium oxonate- and monosodium urate-induced hyperuricemia and gout in mice[J]. Phytomedicine: International Journal of Phytotherapy and Phytopharmacology, 2019, 59: 152772. DOI: 10.1016/j.phymed.2018.11.032.
[3]ZHANG M, ZHU X X, WU J, et al.Prevalence of hyperuricemia among Chinese adults: findings from two nationally representative cross-sectional surveys in 2015-16 and 2018-19[J]. Frontiers in Immunology, 2022, 12: 791983. DOI: 10.3389/fimmu.2021.791983.
[4]MAJOR T J, DALBETH N, STAHL E A, et al. An update on the genetics of hyperuricaemia and gout[J]. Nature Reviews Rheumatology, 2018, 14(6): 341-353. DOI: 10.1038/s41584-018-0004-x.
[5]郭敏俠, 李娜芝, 張初玲, 等. 黃酮類化合物抗痛風和痛風性關節炎作用及機制的研究進展[J]. 中藥新藥與臨床藥理, 2022, 33(9): 1283-1288. DOI: 10.19378/j.issn.1003-9783.2022.09.020.
[6]林玉仙, 黃逸薇, 熊建華, 等. 治療痛風藥物的研究進展[J]. 中國鄉村醫藥, 2021, 28(24): 87-88. DOI: 10.19542/j.cnki.1006-5180.005844.
[7]RASHMI H B, NEGI P S. Phenolic acids from vegetables: a review on processing stability and health benefits[J]. Food Research International, 2020, 136: 109298. DOI: 10.1016/j.foodres.2020.109298.
[8]HELENO S A, MARTINS A, QUEIROZ M J R P, et al. Bioactivity of phenolicacids: metabolites versus parent compounds: a review[J]. Food Chemistry, 2015, 173: 501-513. DOI: 10.1016/j.foodchem.2014.10.057.
[9]李勝男, 曹坦, 劉雅萍. 藥用植物中咖啡酰奎寧酸類化合物的研究進展[J]. 中國民族民間醫藥, 2023, 32(7): 45-51.
[10]曾佳, 白雪, 尹相林, 等. 尿酸與DNA損傷之間關系的研究進展[J]. 生命科學, 2023, 35(10): 1372-1379. DOI: 10.13376/j.cbls/20230183.
[11]王愛華, 金玥, 吳越, 等. 具有黃嘌呤氧化酶抑制作用的中藥及中成藥治療高尿酸血癥研究進展[J]. 天津中醫藥, 2019, 36(12): 1241-1245. DOI: 10.11656/j.issn.1672-1519.2019.12.23.
[12]RUIZ A, GAUTSCHI I, SCHILD L, et al. Human mutations in SLC2A9 (Glut9) affect transport capacity for urate[J]. Frontiers in Physiology, 2018, 9: 476. DOI: 10.3389/fphys.2018.00476.
[13]MANDAL A K, MERCADO A, FOSTER A, et al. Uricosuric targets of tranilast[J]. Pharmacology Research & Perspectives, 2017, 5(2): e00291. DOI: 10.1002/prp2.291.
[14]辛家東, 周嘉寶, 吳志遠, 等. 尿酸排泄及其相關轉運蛋白在高尿酸血癥中的研究進展[J]. 中國全科醫學, 2023, 26(15): 1916-1922. DOI: 10.12114/j.issn.1007-9572.2022.0747.
[15]JOHNSON R J, KIVLIGHN S D, KIM Y G, et al. Reappraisal of the pathogenesis and consequences of hyperuricemia in hypertension, cardiovascular disease, and renal disease[J]. American Journal of Kidney Diseases, 1999, 33(2): 225-234. DOI: 10.1016/s0272-6386(99)70295-7.
[16]CIRILLO P, GERSCH M S, MU W, et al. Ketohexokinase-dependent metabolism of fructose induces proinflammatory mediators in proximal tubular cells[J]. Journal of the American Society of Nephrology: JASN, 2009, 20(3): 545-553. DOI: 10.1681/ASN.2008060576.
[17]周茹, 張明. 痛風、高尿酸血癥與肥胖及脂代謝紊亂的關系[J]. 世界中西醫結合雜志, 2014, 9(5): 554-557. DOI: 10.13935/j.cnki.sjzx.2014.05.031.
[18]陸宏虹, 郭志榮, 劉士俊, 等. 血尿酸與代謝綜合征及其各組分的相關性研究[J]. 中國糖尿病雜志, 2008, 16(5): 274-277. DOI: 10.3321/j.issn: 1006-6187.2008.05.007.
[19]GIL-CAMPOS M, AGUILERA C M, CAETE R, et al. Uric acid is associatedwith features of insulin resistance syndrome in obese children at prepubertal stage[J]. Nutricion Hospitalaria, 2009, 24(5): 607-613.
[20]YAMADA N, IWAMOTO C, KANO H, et al. Evaluation of purine utilization by Lactobacillus gasseri strains with potential to decrease the absorption of food-derived purines in the human intestine[J]. Nucleosides, Nucleotides & Nucleic Acids, 2016, 35(10/11/12): 670-676. DOI: 10.1080/15257770.2015.1125000.
[21]CRANE J K. Role of host xanthine oxidase in infection due to enteropathogenic and Shiga-toxigenic Escherichia coli[J]. Gut Microbes, 2013, 4(5): 388-391. DOI: 10.4161/gmic.25584.
[22]LI M, YANG D B, MEI L, et al.Screening and characterization of purine nucleoside degrading lactic acid bacteria isolated from Chinese sauerkraut and evaluation of the serum uric acid lowering effect in hyperuricemic rats[J]. PLoS One, 2014, 9(9): e105577. DOI: 10.1371/journal.pone.0105577.
[23]KUO Y W, HSIEH S H, CHEN J F, et al.Lactobacillus reuteri TSR332 and Lactobacillus fermentum TSF331 stabilize serum uric acid levels and prevent hyperuricemia in rats[J]. PeerJ, 2021, 9: e11209. DOI: 10.7717/peerj.11209.
[24]WRIGLEY R, PHIPPS-GREEN A J, TOPLESS R K, et al. Pleiotropic effect of the ABCG2 gene in gout: involvement in serum urate levels and progression from hyperuricemia to gout[J]. Arthritis Research & Therapy, 2020, 22(1): 45. DOI: 10.1186/s13075-020-2136-z.
[25]HANDAYANI I, UTAMI T, HIDAYAT C, et al. Screening of lactic acid bacteria producing uricase and stability assessment in simulated gastrointestinal conditions [J]. International Food Research Journal, 2018, 25(4): 1661-1667.
[26]SONG S Y, LOU Y, MAO Y Y, et al. Alteration of gut microbiome and correlated amino acid metabolism contribute to hyperuricemia and Th17-driven inflammation in Uox-KO mice[J]. Frontiers in Immunology, 2022, 13: 804306. DOI: 10.3389/fimmu.2022.804306.
[27]WAN Y, WANG F, ZOU B, et al. Molecular mechanism underlying the ability of caffeic acid to decrease uric acid levels in hyperuricemia rats[J]. Journal of Functional Foods, 2019, 57: 150-156. DOI: 10.1016/j.jff.2019.03.038.
[28]MENG Z Q, TANG Z H, YAN Y X, et al. Study on the anti-gout activity of chlorogenic acid: improvement on hyperuricemia and gouty inflammation[J]. The American Journal of Chinese Medicine, 2014, 42(6): 1471-1483. DOI: 10.1142/S0192415X1450092X.
[29]朱春勝, 張冰, 林志健, 等. 菊苣降尿酸藥效驗證[J]. 中華中醫藥雜志, 2018, 33(11): 4933-4936.
[30]LIU F, DENG C, CAO W, et al. Phytochemicals of Pogostemon Cablin (Blanco) Benth. aqueous extract: their xanthine oxidase inhibitory activities[J]. Biomedicine & Pharmacotherapy, 2017, 89: 544-548. DOI: 10.1016/j.biopha.2017.01.040.
[31]ISHAQ M, MEHMOOD A, REHMAN A U, et al. Antihyperuricemic effect of dietary polyphenol sinapic acid commonly present in various edible food plants[J]. Journal of Food Biochemistry, 2020, 44(2): e13111. DOI: 10.1111/jfbc.13111.
[32]LIN L Z, YANG Q Y, ZHAO K, et al. Identification of the free phenolic profile of Adlay bran by UPLC-QTOF-MS/MS and inhibitory mechanisms of phenolic acids against xanthine oxidase[J]. Food Chemistry, 2018, 253: 108-118. DOI: 10.1016/j.foodchem.2018.01.139.
[33]劉麗, 桂利利, 伍超奇, 等. UPLC-MS/MS法測定蛇菰中7種成分含量及其活性成分沒食子酸的降尿酸作用研究[J]. 中藥藥理與臨床, 2023, 39(9): 49-55. DOI: 10.13412/j.cnki.zyyl.20230331.004.
[34]金紅娜, 宋燁威, 崔衛波, 等. 兒茶素單體對小鼠急性高尿酸血癥的作用[J]. 茶葉科學, 2016, 36(4): 347-353. DOI: 10.13305/j.cnki.jts.2016.04.002.
[35]馬富利, 任國艷, 潘若瑤. 白藜蘆醇降糖作用機制的最新研究進展[J]. 食品與發酵工業, 2023, 49(23): 355-361. DOI: 10.13995/j.cnki.11-1802/ts.035273.
[36]MENG Z Q, YAN Y X, TANG Z H, et al. Anti-hyperuricemic and nephroprotective effects of Rhein in hyperuricemic mice[J].Planta Medica, 2015, 81(4): 279-285. DOI: 10.1055/s-0034-1396241.
[37]SUN Z R, LIU H R, HU D, et al.Ellagic acid exerts beneficial effects on hyperuricemia by inhibiting xanthine oxidase and NLRP3 inflammasome activation[J]. Journal of Agricultural and Food Chemistry, 2021, 69(43): 12741-12752. DOI: 10.1021/acs.jafc.1c05239.
[38]ZHANG D, ZHAO M J, LI Y M, et al.Natural xanthine oxidase inhibitor 5-O-caffeoylshikimic acid ameliorates kidney injury caused by hyperuricemia in mice[J]. Molecules, 2021, 26(23): 7307. DOI: 10.3390/molecules26237307.
[39]DAI H N, LV S, FU X Q, et al. Identification of scopoletin and chlorogenic acid as potential active components in sunflower calathide enzymatically hydrolyzedextract towards hyperuricemia[J]. Applied Sciences, 2021, 11(21): 10306. DOI: 10.3390/app112110306.
[40]ZHOU X F, ZHANG B W, ZHAO X L, et al.Chlorogenic acid supplementation ameliorates hyperuricemia, relieves renal inflammation, and modulates intestinal homeostasis[J]. Food & Function, 2021, 12(12): 5637-5649. DOI: 10.1039/d0fo03199b.
[41]JIANG L Y, WU Y L, QU C, et al.Hypouricemic effect of Gallic acid, a bioactive compound from Sonneratia apetala leaves and branches, on hyperuricemic mice[J]. Food & Function, 2022, 13(19): 10275-10290. DOI: 10.1039/D2FO02068H.
[42]LEE C T, CHANG L C, LIU C W, et al. Negative correlation between serum uric acid and kidney URAT1 mRNA expression caused by resveratrol in rats[J]. Molecular Nutrition & Food Research, 2017, 61(10): 10.1002/mnfr.201601030. DOI: 10.1002/mnfr.201601030.
[43]MUHAMMAD ABDUL KADAR N N, AHMAD F, TEOH S L, et al. Caffeic acid on metabolic syndrome: a review[J]. Molecules, 2021, 26(18): 5490. DOI: 10.3390/molecules26185490.
[44]ZHANG N H, ZHOU J X, ZHAO L, et al. Dietary ferulic acid ameliorates metabolism syndrome-associated hyperuricemia in rats via regulating uric acid synthesis, glycolipid metabolism, and hepatic injury[J]. Frontiers in Nutrition, 2022, 9: 946556. DOI: 10.3389/fnut.2022.946556.
[45]ZHANG X M, NIE Q, ZHANG Z M, et al.Resveratrol affects the expression of uric acid transporter by improving inflammation[J]. Molecular Medicine Reports, 2021, 24(2): 564. DOI: 10.3892/mmr.2021.12203.
[46]董曉琴. 大黃酸對果糖誘導的高尿酸大鼠的腎臟保護作用研究[J]. 海峽藥學, 2016, 28(3): 42-44. DOI: 10.3969/j.issn.1006-3765.2016.03.017.
[47]ELSEWEIDY M M, ELESAWY A E, SOBH M S, et al. Ellagic acid ameliorates high fructose-induced hyperuricemia and non-alcoholic fatty liver in Wistar rats: focusing on the role of C1q/tumor necrosis factor-related protein-3 and ATP citrate lyase[J]. Life Sciences, 2022, 305: 120751. DOI: 10.1016/j.lfs.2022.120751.
[48]WANG J, CHEN Y, ZHONG H, et al. The gut microbiota as a target to control hyperuricemia pathogenesis: potential mechanisms and therapeutic strategies[J].Critical Reviews in Food Science and Nutrition, 2022, 62(14): 3979-3989. DOI: 10.1080/10408398.2021.1874287.
[49]ZHOU X F, ZHANG B W, ZHAO X L, et al. Chlorogenic acid prevents hyperuricemia nephropathy via regulating TMAO-related gut microbes and inhibiting the PI3K/AKT/mTOR pathway[J]. Journal of Agricultural and Food Chemistry, 2022, 70(33): 10182-10193. DOI: 10.1021/acs.jafc.2c03099.
[50]WANG Q, LIN B F, LI Z F, et al.Cichoric acid ameliorates monosodium urate-induced inflammatory response by reducing NLRP3 inflammasome activation via inhibition of NF- k B signaling pathway[J]. Evidence-Based Complementary and Alternative Medicine: ECAM, 2021, 2021: 8868527. DOI: 10.1155/2021/8868527.
[51]JHANG J J, LU C C, HO C Y, et al. Protective effects of catechin against monosodium urate-induced inflammation through the modulation of NLRP3 inflammasome activation[J]. Journal of Agricultural and Food Chemistry, 2015, 63(33): 7343-7352. DOI: 10.1021/acs.jafc.5b02605.
[52]CHANG W C, CHU M T, HSU C Y, et al.Rhein, an anthraquinone drug, suppresses the NLRP3 inflammasome and macrophage activation in urate crystal-induced gouty inflammation[J]. The American Journal of Chinese Medicine, 2019, 47(1): 135-151. DOI: 10.1142/S0192415X19500071.
[53]CHEN G, JIA P, YIN Z Y, et al. Paeonol ameliorates monosodium urate-induced arthritis in rats through inhibiting nuclear factor-κB-mediated proinflammatory cytokine production[J]. Phytotherapy Research, 2019, 33(11): 2971-2978. DOI: 10.1002/ptr.6472.
[54]CHEN G, GUO T W, YANG L. Paeonol reduces IL-β production by inhibiting the activation of nucleotide oligomerization domain-like receptor protein-3 inflammasome and nuclear factor-κB in macrophages[J]. Biochemistry and Cell Biology, 2022, 100(1): 28-36. DOI: 10.1139/bcb-2021-0255.

