腦室出血后腦室外引流術聯合保守治療對患者認知功能的影響
林大暉 邱乃錫 黃煥容
【摘要】 目的 探討腦室出血后腦室外引流術聯合保守治療對患者認知功能的影響。方法 選取海豐縣彭湃紀念醫院在2019年1月—2021年12月期間收治的95例腦室出血患者,根據治療方式的不同分為2組,對照組46例接受保守治療,觀察組49例接受保守治療聯合腦室外引流術治療。對比2組的炎癥因子水平、神經細胞因子水平、意識狀態、認知功能。結果 治療7 d后,2組血清白細胞介素-6(interleukin-6,IL-6)、腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α)、降鈣素原(procalcitonin,PCT)水平對比,差異無統計學意義(P>0.05)。治療7 d后,觀察組血清腦源性神經營養因子(brain-derived neurotrophic factor,BDNF)、血清鐵蛋白(serum ferritin,SF)水平低于對照組,差異有統計學意義(P<0.05)。治療30 d后,觀察組格拉斯哥昏迷量表(Glasgow coma scale,GCS)評分高于對照組,差異有統計學意義(P<0.05)。觀察組認知障礙發生率低于對照組,差異有統計學意義(P<0.05)。結論 在保守治療基礎上聯合腦室外引流術治療腦室出血,不會增加患者機體的炎癥反應,有助于減輕腦室出血患者神經組織的損傷,利于患者意識恢復,減少認知障礙的發生。
【關鍵詞】 腦室出血;腦室外引流術;保守治療;認知功能
文章編號:1672-1721(2024)05-0064-03? ? ?文獻標志碼:A? ? ?中國圖書分類號:R651.1
腦室出血指腦室內脈絡叢血管或鄰近腦室的腦實質血管破裂后,血液進入腦室系統。該病發病急驟,病情進展迅速,病死率高,患者可能伴有認知障礙[1-2]。有效治療是改善患者預后的關鍵。針對腦室出血量不超過40 mL的患者,為避免加重顱腦損傷,臨床通常給予降壓、營養神經、止血、改善腦循環等藥物進行內科保守治療,但實踐中發現,此種治療方案清除血腫的速度較為緩慢,影響患者神經功能恢復進程[3]。腦室外引流術是最簡單的手術方式,在床旁即可進行手術,通過置管引流降低顱內壓,直接經管路內注射尿激酶以清除血腫。對于腦室少量出血的患者是否采用手術治療,目前暫無統一定論。基于此,本研究回顧性分析海豐縣彭湃紀念醫院既往接受保守治療和腦室外引流術治療的患者,探討不同治療方法對患者神經功能、認知功能的影響,報告如下。
1 資料與方法
1.1 一般資料
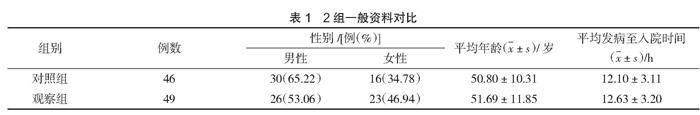
選取海豐縣彭湃紀念醫院2019年1月—2021年12月收治的95例腦室出血患者作為觀察對象,其中對照組46例,觀察組49例。2組一般資料見表1。2組患者基線資料對比,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。
納入標準:根據影像學、病史等診斷為腦室出血[4];發病到入院時間在24 h內;幕上出血<40 mL,幕下出血<10 mL;入院前未接受任何藥物治療;臨床資料完整。
排除標準:發病前即存在認知障礙或精神性疾病;有凝血功能障礙;腦卒中引起的血腫;伴有腦部良惡性腫瘤者;伴有頭外傷引起的顱內出血;既往有顱內損傷史、顱內手術操作史。
1.2 方法
對照組接受保守治療,均給予脫水、降顱內壓、營養神經、清除氧自由基、止血、改善腦循環等對癥綜合治療。觀察組接受保守治療聯合腦室外引流術治療,行局部麻醉,于冠狀縫前3 cm、中線旁2.5 cm處穿刺,平行矢狀面向穿刺點兩外耳道假想連線進行鉆孔,骨窗深度1.5 cm,針對雙側腦室、單側腦室出血者對應行雙側引流、單側引流,留置引流管,然后逐層關顱;術后1 d向腦室引流管內注入尿激酶(北京賽升藥業,H11021257,250 000 U/支)及質量分數為0.9%的氯化鈉注射液5 mL,2次/d,持續沖洗2~6 d。所有患者經復查頭顱CT顯示腦室出血完全消失后,可出院。
1.3 觀察指標
(1)血清炎癥因子水平。入院時、治療7 d后,采集患者的血液,離心后取血清樣本進行檢測,測定白細胞介素-6(IL-6)、腫瘤壞死因子-α(TNF-α)、降鈣素原(PCT)水平。(2)神經細胞因子水平。治療前、治療7 d后,采集患者的血液,離心后取血清樣本進行檢測,測定腦源性神經營養因子(BDNF)、血清鐵蛋白(SF)水平。(3)意識狀態。入院時、治療30 d后,采用格拉斯哥昏迷(GCS)評分[5]評價患者的意識情況,該量表總分15分,得分越低表示患者的意識障礙越嚴重。(4)認知功能。治療30 d后,采用蒙特利爾認知評估量表(Montreal cognitive assessment,MoCA)[6]評估患者的認知功能損害情況,該量表評分<27分表示患者發生認知功能障礙。統計認知障礙發生率。
1.4 統計學方法
應用SPSS 22.0統計學軟件進行統計分析;計量資料以x±s描述,采用t檢驗;計數資料以百分比描述,采用χ2檢驗;P<0.05為差異有統計學意義。
2 結果
2.1 2組血清炎癥因子水平對比
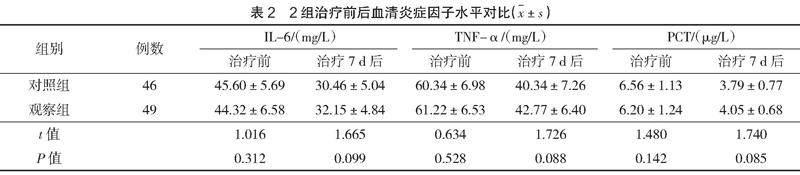
治療7 d后,2組血清IL-6、TNF-α、PCT水平對比,差異無統計學意義(P>0.05),見表2。
2.2 2組神經細胞因子水平對比
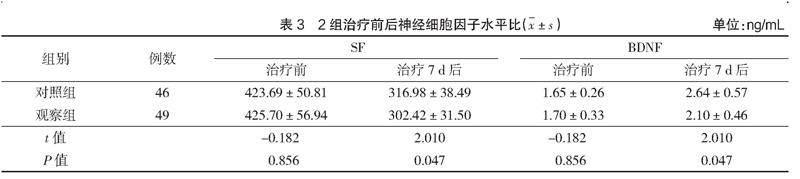
治療7 d后,觀察組血清SF、BDNF水平低于對照組,差異有統計學意義(P<0.05),見表3。
2.3 2組意識狀態對比
治療30 d后,觀察組GCS評分高于對照組,差異有統計學意義(P<0.05),見表4。
2.4 2組認知功能障礙對比
治療30 d后,對照組發生認知障礙9例(19.57%),觀察組發生認知障礙3例(6.12%)。觀察組認知障礙發生率低于對照組,差異有統計學意義(χ2=3.885,P=0.049)。
3 討論
盡早清除血腫、降低顱內壓、恢復正常的腦循環是改善腦室出血患者預后的關鍵,相應的治療方法有保守治療和手術治療。針對出血量較少的患者,臨床通常選擇應用止血、營養神經、降壓、鎮痛等藥物治療。該方法的優勢是可減少繼發性創傷,不足之處是雖能一定程度緩解血腫和顱內壓升高引起的神經損傷,但無法在短時間內完全解除血腫對腦神經組織的壓迫[7]。外科手術治療通過放置引流管、內注射溶栓藥物治療腦室出血,可加快腦室血液引流,但會增加顱內創傷風險。對于腦室出血的最佳治療方案尚未統一,本研究對此展開探討。
TNF-α具有促進炎癥因子合成和釋放的作用,PCT在人體發生感染、炎癥后水平上升,IL-6可促進黏附分子與其他炎癥介質的表達,這3種因子在繼發性神經損傷中具有重要作用。腦室出血后,血液進入蛛網膜下腔、腦室,形成血腫,引起顱內壓升高。血腫可對周圍組織產生壓迫,誘發顱內應激反應和炎癥反應,造成IL-6、TNF-α、PCT的釋放增加。本研究結果顯示,2組血清IL-6、TNF-α、PCT水平對比,差異無統計學意義(P>0.05)。腦出血后,腦組織局部的血紅素加氧酶參與機體的病理反應過程,使得血紅蛋白分離出游離鐵。SF可反映腦出血周圍鐵蛋白及鐵的含量,與BDNF一起可反映腦神經功能。觀察組血清SF、BDNF水平低于對照組,差異有統計學意義(P<0.05)。在內科保守治療基礎上聯合腦室外引流術,不會增加腦室出血患者機體的炎癥反應,有助于減輕患者的神經組織損傷,與宋志富等[8]、CHUNG D Y等[9]研究結果一致。有研究表明,腦室外引流術這種侵入性操作會造成人體炎癥應激反應,使得IL-6、TNF-α、PCT釋放增加[10]。本研究顯示,手術置管的機械刺激會在一定程度上引起炎癥反應,而機體炎癥主要是顱內血栓和積液引起。在置管引流出積液及纖溶酶溶解血栓后,可有效緩解血栓和積液引起的炎癥缺氧性損傷,不會加重炎癥反應。
腦室出血患者由于顱內壓升高,伴有腦積水形成,壓迫神經細胞,導致神經元損傷,繼而影響患者的認知功能。本研究結果顯示,觀察組GCS評分高于對照組,觀察組認知障礙發生率低于對照組,差異有統計學意義(P<0.05)。這表明,在保守治療基礎上給予腦室外引流術,有利于患者意識恢復,減少認知障礙發生。在置引流管后常聯合尿激酶內注射治療。該藥直接作用于內源性纖維蛋白溶解系統,使得纖溶酶原變成纖溶酶,發揮降解纖維蛋白凝塊的作用,促進腦室內血栓溶解,解除顱內形成血栓對腦神經組織壓迫造成的神經損傷和意識障礙。尿激酶還可提高血管的二磷酸腺苷(adenosine diphosphate,ADP)酶活性,抑制ADP誘導的血小板聚集過程,預防血栓形成,避免再次形成血栓對神經組織的不良影響。該藥的安全性較好,停藥幾小時后纖溶酶原水平即可恢復正常水平。裴本根等[11]報道顯示,穿刺引流術聯合保守治療在高血壓引起的腦室出血患者術后神經功能恢復方面效果更好,與本研究結果相似。腦室外引流術屬于侵入性操作,有引起顱內感染的風險,且隨著引流管時間延長,感染風險呈上升趨勢。術后引流管護理、管口皮膚護理、引流管留置時間也會增加顱內感染的風險。因此行該術時的無菌操作和置管后護理對患者預后也很重要。
綜上所述,在保守治療基礎上聯合腦室外引流術治療腦室出血,不會增加患者機體的炎癥反應,有助于減輕腦室出血患者神經組織的損傷,利于患者意識恢復,減少認知障礙的發生。
參考文獻
[1] 李梅,劉剛,宋向奇,等.腦室外引流結合尿激酶或重組組織型纖溶酶原激活劑治療腦室出血的網狀meta分析[J].實用醫學雜志,2020,36(4):512-517.
[2] 劉迎鋒,趙自育,張偉.高血壓腦室出血引起認知功能障礙危險因素分析[J].中國神經精神疾病雜志,2020,46(11):656-659.
[3] 徐禮林.腦室外引流術治療腦室出血對認知功能的影響[J].現代醫學,2019,47(11):1364-1366.
[4] 中華醫學會神經病學分會,中華醫學會神經病學分會腦血管病學組.中國腦出血診治指南(2014)[J].中華神經科雜志,2015,48(6):435-444.
[5] 程寶珍,林文風,馮志華,等.格拉斯哥昏迷評分在中重型顱腦損傷患者急救中的應用[J].中國急救復蘇與災害醫學雜志,2015(10):967-968.
[6] 侯慶石.蒙特利爾認知評估量表(MoCA)[J].中華神經外科雜志,2012,28(12):1242.
[7] 曹鳳萍.高血壓腦出血內科保守治療的效果分析及護理探究[J].臨床檢驗雜志(電子版),2019,8(3):122-123.
[8] 宋志富,吳文友,龐國銀,等.顱內血腫穿刺術與內科保守治療基底節區高血壓性腦出血臨界血腫療效的薈萃分析[J].四川醫學,2020,41(3):303-307.
[9] CHUNG D Y,OLSON D M,JOHN S,et al.Evidence-based management of external ventricular drains[J].Curr Neurol Neurosci Rep,2019,19(12):94.
[10] 張澤玲,喻定剛,田發蘭,等.神經內鏡聯合腦室外引流術對腦室出血患者神經功能和炎癥因子的影響[J].局解手術學雜志,2020,29(12):992-995.
[11] 裴本根,計躍,張玉華,等.高血壓腦出血CT定位錐顱穿刺引流與保守治療臨床療效比較[J].醫學臨床研究,2019,36(7):1436-1438.
(編輯:許 琪)
作者簡介:林大暉,男,本科,主治醫師。

