左室壓力-應變環結合峰值應變離散度評價HFpEF患者的左室收縮功能及同步性*
鄭丹, 譚靜, 周海燕, 謝青, 李偉***
(1.貴州醫科大學附屬醫院 心血管內科, 貴州 貴陽 550004; 2.貴州省人民醫院 心內科心功能室, 貴州 貴陽 550002)
心力衰竭(heart failure,HF)是多種原因導致心臟結構和(或)功能的異常改變,使心室收縮和(或)舒張功能發生障礙,從而引起的一組復雜臨床綜合征[1]。射血分數保留型心衰(heart failure with preserved ejection fraction,HFpEF)是左室射血分數 正常或接近正常的心衰,約占所有心衰患者的一半,其發生率和預后與射血分數降低的心衰無明顯差別[2]。由于HFpEF涉及到多種病理生理機制,患者異質性較高,故目前尚未發現具有臨床獲益的治療方法[3]。HFpEF通常又被稱為舒張性心衰,但Shah等[4]研究發現,收縮功能受損對于HFpEF患者發生心衰住院、心血管疾病死亡及心臟驟停有著重要的預測性,且左室收縮功能障礙的HFpEF患者死亡率有所增加,故對HFpEF患者左室收縮功能的準確評估顯得尤為重要。由于HFpEF患者在左室射血分數保留的情況下無法對伴發的收縮功能障礙進行準確評估,若能找到比LVEF更靈敏的參數早期發現患者的收縮功能受損,對于改善HFpEF患者預后極為關鍵。本研究利用超聲心動圖左室壓力-應變環聯合峰值應變離散度評價HFpEF患者左室收縮功能及同步性。
1 對象與方法
1.1 研究對象
選擇2021年3月—2022年9月符合HFpEF診斷的病人73例(HFpEF組),其中女性44例、男性29例,年齡25~82歲、平均(56.75±13.83)歲,合并冠心病25例(34.2%)、高血壓17例(23.3%)、糖尿病16例(21.9%),未達透析指征的腎功能不全10例(13.7%),所有患者均有左室壁肥厚;陣發性室上性心動過速5例(6.8%),3例左房擴大,2例舒張功能存在異常。參照2018中國HF診斷和治療指南[1],HFpEF組的納入標準:(1)存在心衰的癥狀和體征;(2)LVEF≥50%;(3)B型利鈉肽(BNP)>35 ng/L和/或N末端B型利鈉肽原(N-terminal proBNP,NT-proBNP)>125 ng/L;(4)滿足至少一項附加標準,即左室肥厚和/或左房擴大,心臟舒張功能異常。HFpEF組的排除標準:(1)超聲心動圖檢查Simpson法測量LVEF<50%的患者;(2)急性冠脈綜合征、休克等導致血流動力學極不穩定的患者;(3)嚴重的瓣膜病或接受過心臟瓣膜手術或介入治療的患者;(4)先天性心臟病、肥厚型心肌病、心包疾病;(5)心律失常,如房顫或其他原因導致心律不齊的患者;(6)為了排除存在心衰癥狀的非心源性原因,需排除存在呼吸衰竭的患者,需要透析或有腎移植指征的腎病患者,以及 Child-Pugh B級和C級或有肝移植指征的嚴重肝病患者;(7)無法配合屏氣、肺氣干擾較大、聲窗條件差的患者。選擇同期68例門診健康體檢者為對照組,心電圖正常且無糖尿病、高血壓等慢性病史,其中男性40例、女性28例,年齡21~79歲、平均(56.6±14.36)歲。
1.2 檢測方法
采用GE公司Vivid E95型彩色多普勒超聲診斷儀進行診斷,配備M5Sc探頭(頻率15 MHz~46 MHz、幀頻50~80幀/s),后期處理使用EchoPAC工作站。予受試者連接體表心電圖,左側臥位,遵照美國超聲心動圖協會所推薦的測量標準及方法[5]測量常規超聲心動圖指標,每個測值測量3次,取平均值。應用二維斑點追蹤及其衍生的壓力應變環技術獲取應變參數及心肌做功參數。
1.3 觀察指標
1.3.1常規超聲心動圖指標 左房前后徑(left atrial diameter,LAd)、左室舒張末內徑(left ventricular end-diastolic diameter,LVDd)、室間隔厚度(interventricular septal thickness,IVST)、左室后壁厚度(left ventricular posterior wall thickness,LVPWT)及左室流出道內徑(left ventricular outflow tract diameter,LVOTd)、二尖瓣瓣口舒張早期最大流速(MVE)、舒張晚期最大流速(MVA)、組織多普勒二尖瓣環舒張早期和舒張晚期的運動速度e′及a′,LVEF采用Simpson雙平面法測量。
1.3.2應變參數、峰值應變離散度及牛眼圖 分別儲存3個心動周期以上左室心尖四腔心、心尖長軸及心尖兩腔心切面二維動態圖像,根據主動脈瓣及二尖瓣開閉時間,判斷心動周期時相,描記左室心內膜輪廓,完成描記后可分別獲得心尖四腔心縱向應變(globe longitudinal strain of four-chamber,GLS 4CH)、心尖長軸縱向應變(globe longitudinal strain of apical long axis,GLS APLAX)、心尖兩腔心縱向應變(globe longitudinal strain of two-chamber,GLS 2CH)、整體縱向應變(average globe longitudinal strain,Avg GLS)、峰值應變離散度(peak strain dispersion,PSD)及牛眼圖。牛眼圖的色彩能直觀顯示左室收縮是否同步,夾雜的顏色越多表示患者心肌收縮的同步性越欠缺,對應的PSD值也就越高。應變參數使用絕對值進行比較。
1.3.3心肌做功參數 選擇Myocardial work,確定主動脈瓣關閉時間,輸入患者實時肱動脈血壓獲得心肌做功相關參數,分別為整體做功指數(global work index,GWI)、整體有效做功(global constructive work,GCW)、整體無效做功(global waste work,GWW)以及整體做功效率(global work efficiency,GWE)。GWI為壓力-應變環面積,代表左心室收縮期(二尖瓣閉合到二尖瓣打開)心肌做功,此面積可直觀的反應左室收縮期的心肌做功,面積越大,表示GWI越高;GCW代表心肌收縮期縮短做功與等容舒張期伸長做功的總和;GWW是心肌在收縮期伸長所做的功與等容舒張期縮短所做的功之和;GWE為GCW與GCW、GWW之和的比值。
1.4 統計學分析
2 結果
2.1 一般臨床資料
HFpEF組患者收縮壓、舒張壓及NTpro-BNP較對照組高,差異有統計學意義(P<0.05);2組間其余一般臨床資料比較,差異無統計學意義(P>0.05)。見表1。
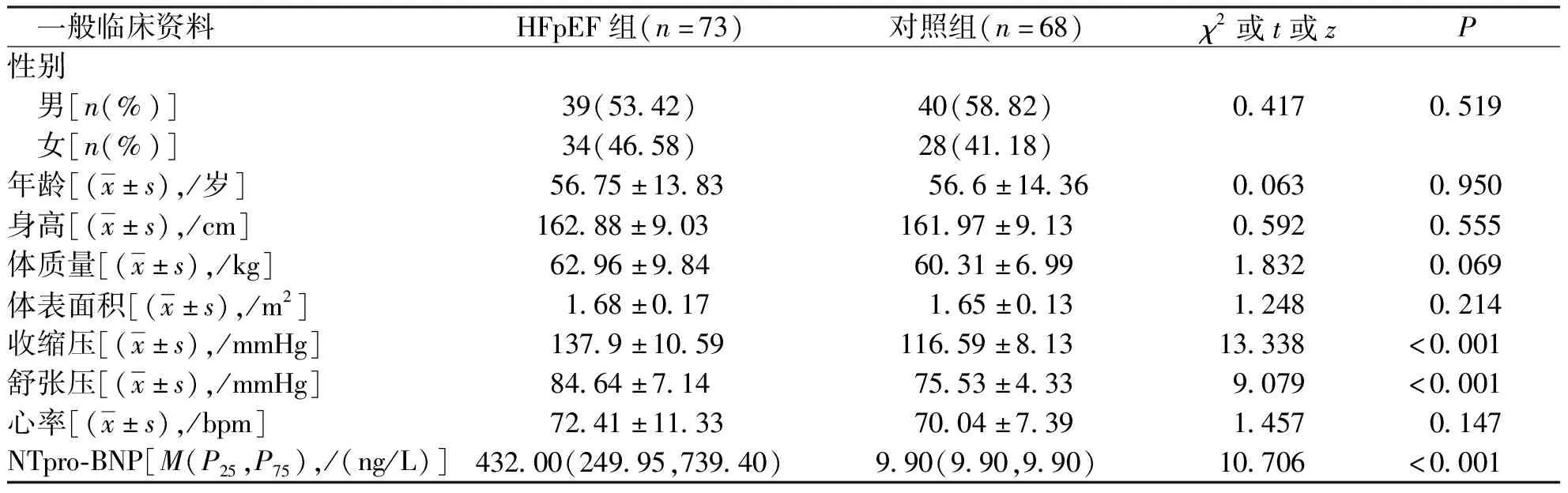
表1 HFpEF組與對照組受檢者一般臨床資料比較Tab.1 Comparison of general clinical data between HFpEF and control groups
2.2 常規超聲心動圖參數
HFpEF組LAd、IVST、LVPWT、E/e′大于對照組;e′小于對照組,差異有統計學意義(P<0.05);兩組LVEF、LVDd、LVPWT、LVOTd、MVE、MVA、E/A及a′比較,差異無統計學意義(P>0.05)。見表2。
表2 HFpEF組與對照組受檢者的常規超聲心動圖參數Tab.2 Comparison of routine echocardiographic parameters between HFpEF and control
2.3 應變、PSD及心肌做功參數
HFpEF組應變參數(GLS 4CH、GLS APLAX、GLS 2CH、Avg GLS)、GWE、GWI、GCW低于對照組,PSD及GWW高于對照組,差異有統計學意義(P<0.05),見表3。如圖1所示,對照組峰值應變離散度的牛眼圖呈現出較為一致的綠色,HFpEF組的牛眼圖則出現了綠色、黃色及紅色相混和;對照組壓力-應變環的面積明顯大于HFpEF組,且HFpEF組壓力-應變環在橫坐標上圖像右移,直觀反映了左室應變的減低。
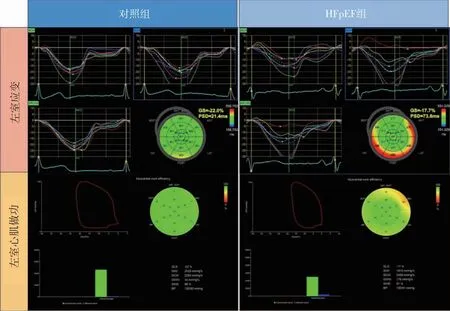
圖1 對照組和HFpEF 組的左室應變曲線、牛眼圖、PSD、左室壓力-應變環及心肌做功參數比較Fig.1 Comparison of LV strain curve, bullseye diagram, PSD, LV pressure-strain loop and myocardial work (MW) between control and HFpEF groups
表3 HFpEF組與對照組受檢者的應變、PSD及心肌做功參數比較Tab.3 Comparison of strain, PSD and myocardial work parameters between HFpEF and control
2.4 PSD、Avg GLS、GWE三者間以及LVEF與PSD、Avg GLS、GWE間的相關性
HFpEF組PSD與Avg GLS及GWE呈負相關(r=-0.366,-0.417,P<0.05);GWE與Avg GLS呈正相關(r=0.329,P<0.05);LVEF與Avg GLS呈正相關(r=0.36,P<0.05),與PSD呈負相關(r=-0.375,P<0.05),與GWE則未表現出明顯相關性(P>0.05)。
2.5 左室應變及心肌做功ROC曲線分析
ROC曲線顯示,Avg GLS、GWE及GWW在預測HFpEF患者左心室收縮功能障礙方面表現較好,曲線下面積(AUC)相對較大,分別為0.861、0.853、0.840,截斷值為92.50%、174.50、-17.78%,敏感性為87.69%、79.45%、74.00%,特異性為88.24%、88.24%、95.59%。GLS與GWE兩種指標聯合預測HFpEF的AUC為0.883,敏感性82.19%,特異性92.65%;以上2個指標加上PSD,3種參數聯合預測HFpEF的AUC增加至0.937,敏感性94.52%,特異性82.35%。見表4。

表4 心肌做功及應變相關參數診斷HFpEF的價值Tab.4 Diagnostic values of myocardial work and strain-associated parameters in diagnosing HFpEF
2.6 一致性檢驗
Avg GLS、PSD及心肌做功參數均具有良好的觀察者內一致性。見表5。
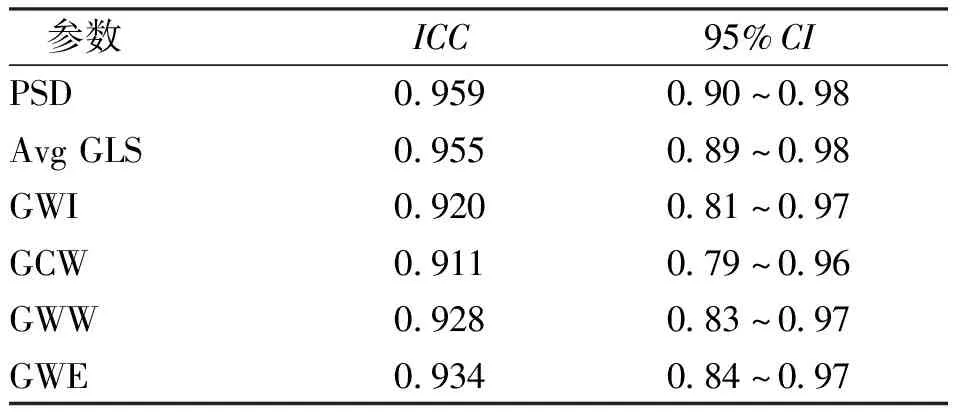
表5 Avg GLS、PSD及心肌做功參數組間一致性檢驗Tab.5 Intra-group consistency test of GLS, PSD and myocardial work parameters
3 討論
在既往研究中,與射血分數降低的心衰患者相比,無論是住院還是門診,HFpEF患者似乎更年長、女性較多[6],除了年齡以外,高血壓、肥胖及冠狀動脈疾病成為了HFpEF患者額外的風險因素[7]。本研究中病例組女性患者占比較高,且大多合并冠心病、高血壓、糖尿病,與流行病學研究結論較一致。
目前常規用來評價左室收縮功能的M型超聲及Simpson法所測量的LVEF在評價整體收縮功能上有比較明顯的局限性,因其只反映了心肌收縮時心腔縮小的能力,并未反映出心肌自身的特性。2021歐洲心臟病學會(ESC)對HFpEF的診斷標準中提出,在HFpEF的無創檢查中,左室縱向應變(GLS)<16%,對于HFpEF診斷的敏感性為62%,特異性為56%[8]。
本研究結果顯示,HFpEF組的各切面GLS低于對照組,且ROC曲線顯示,Avg GLS在預測HFpEF患者左室收縮功能方面AUC為0.840,截斷值為-17.78%。可以看出,雖然2組間LVEF并無明顯差異,但左室縱向應變能在LVEF仍保持正常的情況下檢出異常,說明縱向功能受損是收縮功能受損更敏感的標志。
但二維斑點追蹤成像技術具有負荷依賴性,Voigt 等[9]研究表明,心臟前、后負荷的改變均會導致GLS的改變,影響對心功能的準確評估。Russell等[10]研發了無創 PSL技術,在應變技術的基礎上加入無創肱動脈血壓的測量,是一種高效的抑制負荷依賴的方法,其將心肌形變和左室壓力相結合,以心肌運動為視角,了解心臟應變的做功情況,可以定量分析整體和節段心肌做功,與GLS相比,左室功能評價的完整性得到一定程度的改善,并已用于部分心臟疾病[11-14],證實了無創心肌做功技術評價左室收縮功能的價值。D'Andrea等[15]的研究也發現,HFpEF患者靜息時GWE值較低,不僅對早期亞臨床的心肌收縮功能受損起到一定預示作用,且顯示出GWE與運動能力下降、較明顯的肺充血和用力時左室收縮儲備減少緊密相關。
本研究中HFpEF組除了GWW高于對照組,其余3個心肌做功參數均低于對照組,這與之前類似研究結論一致[16-17]。考慮原因有:(1)由于HFpEF 常合并有高血壓,RAAS激活,通過內皮素、轉化生長因子-β、腫瘤壞死因子-α與基質金屬蛋白酶活性的增加,誘導心臟肥大及間質纖維化;還可通過血管重建,左室后負荷增加,心肌代償性肥厚,這些均對心室的收縮功能產生影響[18]。(2)HFpEF合并冠心病和糖尿病患者心血管微循環障礙會降低冠脈血流儲備,增加心肌耗氧量,影響室壁血液循環,降低心肌收縮力。(3)并發慢性腎功能不全患者常由于內源性促紅細胞生成素(EPO)生成減少,導致貧血,組織缺血、缺氧及代謝廢物潴留,致使心功能受損。(4)HFpEF的發病機制中舒張功能的異常可能意味著存在阻礙充盈的心肌過程,如心室僵硬度被動增加、心臟結構和功能的改變等[19],心室充盈異常影響了心肌在等容舒張期的伸長。(5)心室僵硬度及纖維化的增加,特別是冠心病患者節段性的室壁運動異常也將影響心肌的收縮同步性。
以上心肌收縮功能受損、等容舒張期心肌伸長受限及收縮的同步性欠缺導致GCW減低,GWW增加,繼而GWE減低,且由前可知,HFpEF患者GLS減低,形變能力受損,導致壓力-應變環曲線右移且環的面積縮小,GWI減低。既往還有部分研究證實了GWW參數對于HFpEF的顯著意義,發現 GWW在預測HFpEF首次住院及死亡率方面顯示出較高的準確性,GWW>170 mmHg%與主要心血管不良事件(MACE)發生率增加4倍和主要不良事件(MAE)風險增加3倍相關[20]。本研究ROC曲線顯示,心肌做功參數中GWE及GWW的AUC也相對較大,GWE、GWW參數或許對于HFpEF的診斷能提供進一步的輔助信息。
機械非同步化的超聲評價方法主要體現在PSD上,PSD是指各個節段心肌GLS的標準差,可以直觀顯示出各節段心肌機械及收縮的不均勻性[21],且具有一定優勢,方法簡便、易行,值得推廣。PSD的數值越小表示各節段運動越同步,GLS達到峰值的時間較統一。
本研究中HFpEF組PSD增大,表示左室收縮同步性下降,左室失同步也進一步導致了心室收縮期射血能力減低,心肌做功受損。本研究探討了PSD、GLS及GWE之間的相關性,發現PSD與Avg GLS呈負相關,這與吳婷等[22]研究結論一致,由于可能存在某一節段的應變功能減低,導致整體應變減低,心肌運動欠協調,同步性受損,進而PSD升高。本研究中PSD與GWE、LVEF均呈負相關,進一步表明左室收縮的同步性不一致,給左室收縮帶來的不利影響,心肌做功效率降低。
臨床目前診斷HFpEF的確診試驗是有創血流動力學運動試驗,肺毛細血管楔壓的測量,即靜息狀態肺毛細血管楔壓(PCWP)≥15 mmHg,或運動時≥25 mmHg,或靜息時左室舒張末期壓力≥16 mmHg,一般考慮診斷[8]。然而有創的血流動力學運動試驗難以普及,并且有風險,現有的指南也沒有強制要求每個患者都用金標準來進行診斷,反而強調更多無創的、能提示左室充盈壓力升高的指標診斷出HFpEF的可能性較大。本研究旨在探討由于HFpEF患者也存在收縮功能障礙,故體現亞臨床收縮功能障礙的新技術指標是否能為該病的診斷提供新的思路。
本研究中GLS與GWE兩種指標聯合診斷HFpEF的ROC曲線顯示,AUC為0.883,在此基礎上增加PSD,AUC增加至0.937,表明GLS、GWE及PSD的聯合運用,較單一的技術參數具有一定優越性,為臨床能夠較早地鑒別HFpEF患者左室收縮功能障礙的發生提供了一種新途徑。
綜上所述,心肌做功參數及峰值應變離散度較LVEF能更早期、敏感地提示HFpEF患者左室收縮功能及同步性的改變。Avg GLS、GWE及PSD的聯合應用可提升對HFpEF的診斷性能。
本研究存在一定的局限性:(1)本研究篩選HFpEF患者的標準是按照2018中國心衰診斷和治療指南,沒有使用HFpEF的診斷金標準,即有創檢查顯示靜息或運動時左室充盈壓升高;(2)樣本量相對較小,增加受試者數量可能會提高結果的可靠性;(3)雖然加入了無創肱動脈血壓的測量,且較GLS的負荷依賴性小,但心肌做功參數是通過壓力結合應變而得到的,故心肌做功參數并不能完全避免負荷依賴。

