經皮椎體后凸成形術后脊柱-骨盆動態姿勢與矢狀面平衡參數聯合預測相鄰椎體繼發骨折的價值
吳海龍, 張 弛, 李一鵬, 張 帥, 周建偉, 郭洪濤, 商永偉
(河北省石家莊市人民醫院骨科, 河北 石家莊 050000)
近年來,隨著人口老齡化加劇,骨質疏松(Osteoporosis,OP)發病率呈逐年升高趨勢,其中55~70歲男性OP發病率在30%左右,女性OP發病率則高達70%,骨質疏松性胸椎壓縮骨折(Osteoporosis thoracic vertebral compression fracture,OVCF)是OP最嚴重類型之一,防治形勢嚴峻[1-2]。目前,經皮椎體后凸成形術(Percutaneous kyphoplasty,PKP)是治療OVCF的最有效方式,但臨床實踐證實PKP術后伴有較高的相鄰椎體繼發骨折風險,需及早識別高危患者,以便早期開展科學的防治措施[3-4]。有研究顯示,PKP術無法完全改善椎體楔形改變,可能會導致患者術后脊柱-骨盆矢狀面力線及動態姿勢發生變化[5]。既往臨床忽視了脊柱-骨盆的動態姿勢的影響。鑒于此,本研究嘗試探討PKP術后脊柱-骨盆動態姿勢與矢狀面平衡參數聯合預測相鄰椎體繼發骨折的價值,旨在為臨床及早開展防治工作提供理論佐證。報告如下。
1 資料與方法
1.1一般資料:選取2021年1月至2022年6月106例骨質疏松性胸椎壓縮骨折(OVCF)患者作為研究對象,納入標準:符合OVCF診斷標準[6];單節段OVCF;影像資料完整;無自發性腰痛及脊髓壓迫綜合征;具備KPK術適應證;隨訪時間≥1年;患者與家屬均知情患者病情及研究方案,簽訂知情同意書。排除標準:有脊柱骨折或手術史的患者;多節段OVCF的患者;合并腰椎退變性側凸的患者;伴有脊柱轉移瘤的患者;存在嚴重心血管疾病、神經血管損傷的患者;病理性OVCF的患者;感染新型冠狀肺炎或受疫情影響無法配合研究實施及數據統計的患者;難以完成隨訪的患者。106例OVCF患者中,男36例,女70例;年齡55~78歲,平均(65.28±3.17)歲;體質量指數18~28 kg/m2,平均(22.46±1.35)kg/m2;骨密度T值-3.82~-2.12 SD,平均(-3.03±0.25)SD;骨折部位:T12區41例,T11區16例,L1區20例,L2區21例,T12~L1區3例,L1~L2區5例。
1.2方法:所有患者均接受PKP手術治療。①術后3個月于患者自然站立位時采用PLX8600動態DR全脊柱X光檢測儀(購自普愛醫療設備有限公司)行脊柱全長X線檢查,在X線片上采用Image J軟件測量[脊柱矢狀軸(SVA)、骶骨傾斜角(SS)、胸椎后凸角(TK)、骨盆入射角(PI)、腰椎前凸角(LL)、骨盆傾斜角(PT)、T1骨盆角(TPA)]。②術后3個月采用三維動態脊柱測量儀(芙索特公司的FT07W型三維電子脊柱測量儀)進行檢查,患者均穿由醫院提供的統一的緊身衣,粘貼26個體表標志點,叮囑患者以自己習慣的、自然的走路姿勢,在確保疼痛耐受且身體平衡的狀態下以最快速度步行,拍攝行走圖像,實時捕捉標志點空間三維位置,測算靜態時脊柱旋轉幅度、行走時脊柱側傾幅度、前傾幅度。所有參數均由具有5年以上工作經驗的2名影像科醫生以雙盲法測量3次,取平均值表示最終結果。
1.3隨訪:經過定期門診復查、微信平臺、電話等途徑隨訪1年,根據相鄰椎體是否繼發骨折分為繼發組(37例)與未繼發組(69例)。兩組一般資料均衡可比(P>0.05),見表1。
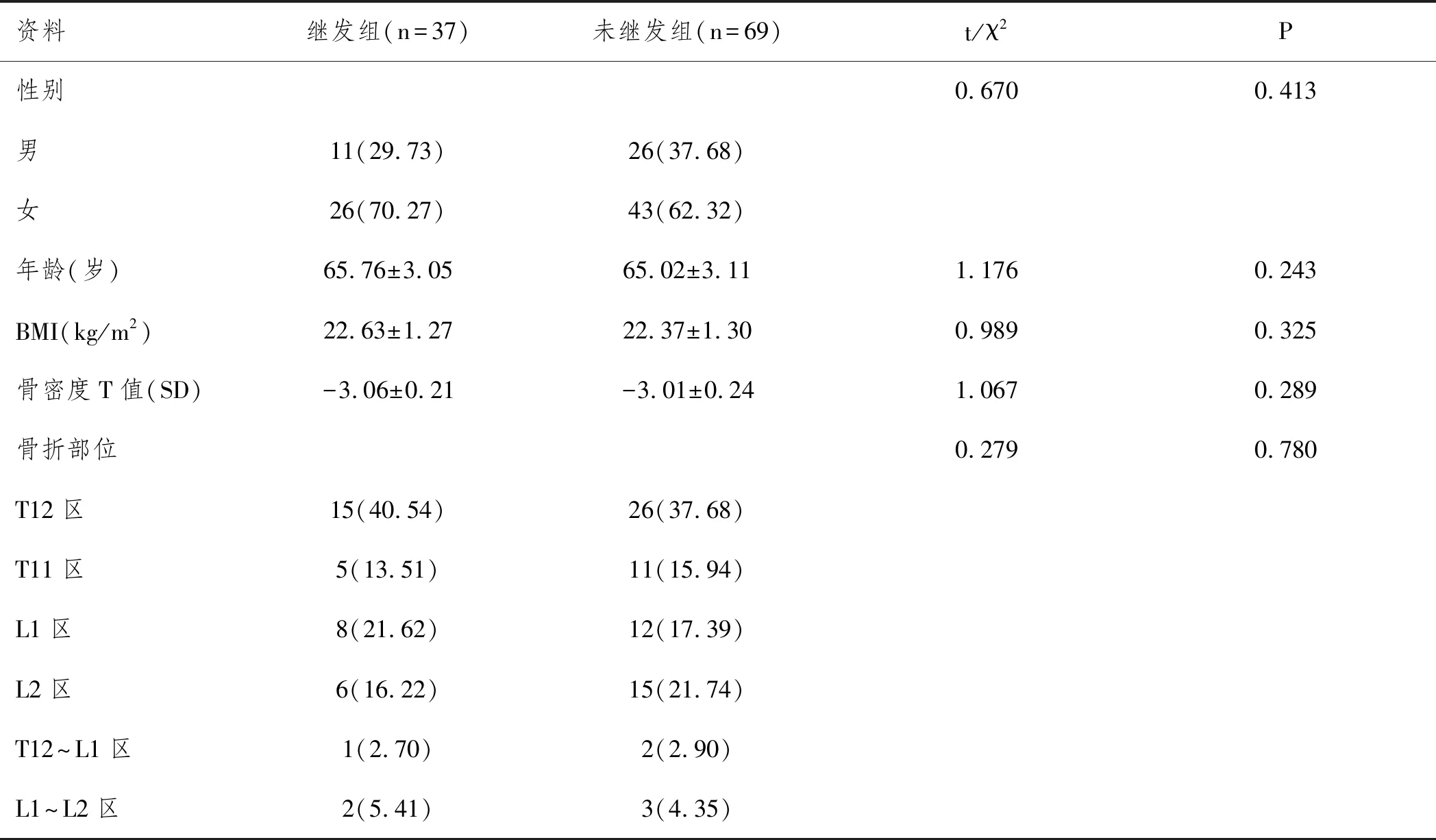
表1 兩組一般資料

2 結 果
2.1兩組脊柱-骨盆動態姿勢參數:繼發組脊柱旋轉幅度小于未繼發組,側傾幅度、前傾幅度大于未繼發組(P<0.05),見表2。典型病例脊柱-骨盆動態姿勢見圖1~2。
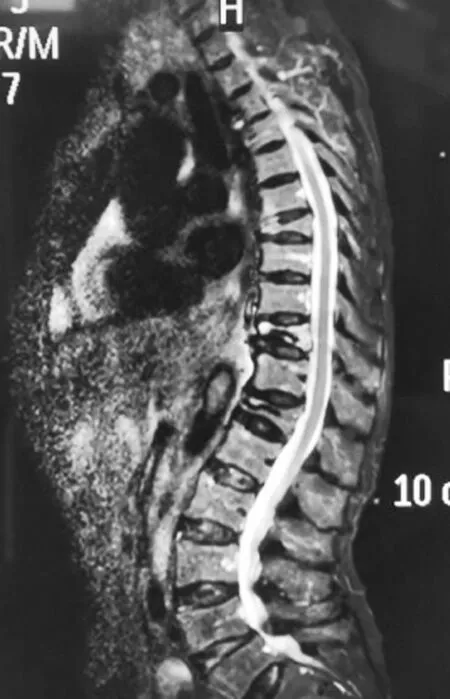
圖1 術后相鄰椎體繼發骨折患者脊柱-骨盆動態姿勢圖
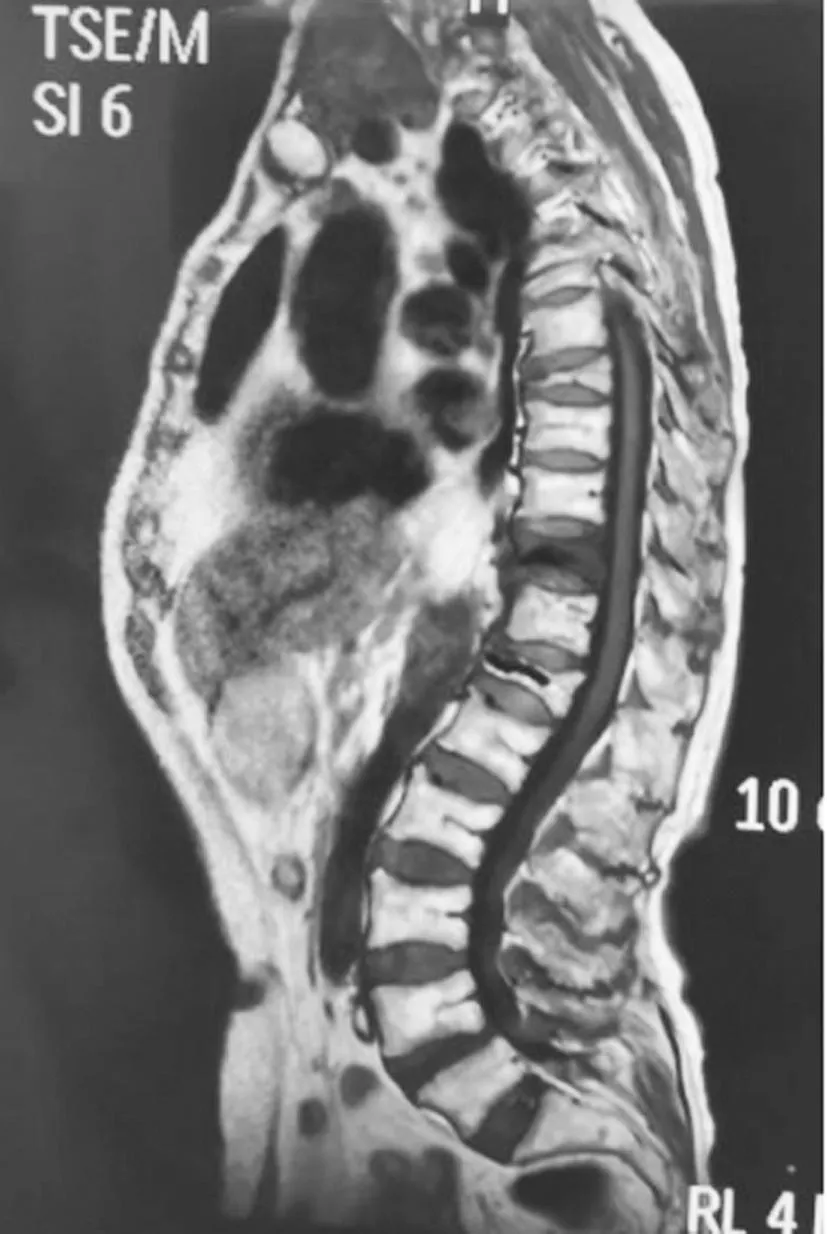
圖2 術后相鄰椎體未繼發骨折患者脊柱-骨盆動態姿勢圖
表2 兩組脊柱-骨盆動態姿勢參數度)
2.2兩組脊柱-骨盆矢狀面平衡參數:繼發組SVA、TK大于未繼發組,LL、SS、PI小于未繼發組(P<0.05);兩組PT、TPA差異無統計學意義(P>0.05),見表3。典型病例脊柱-骨盆矢狀面平衡見圖3、4。
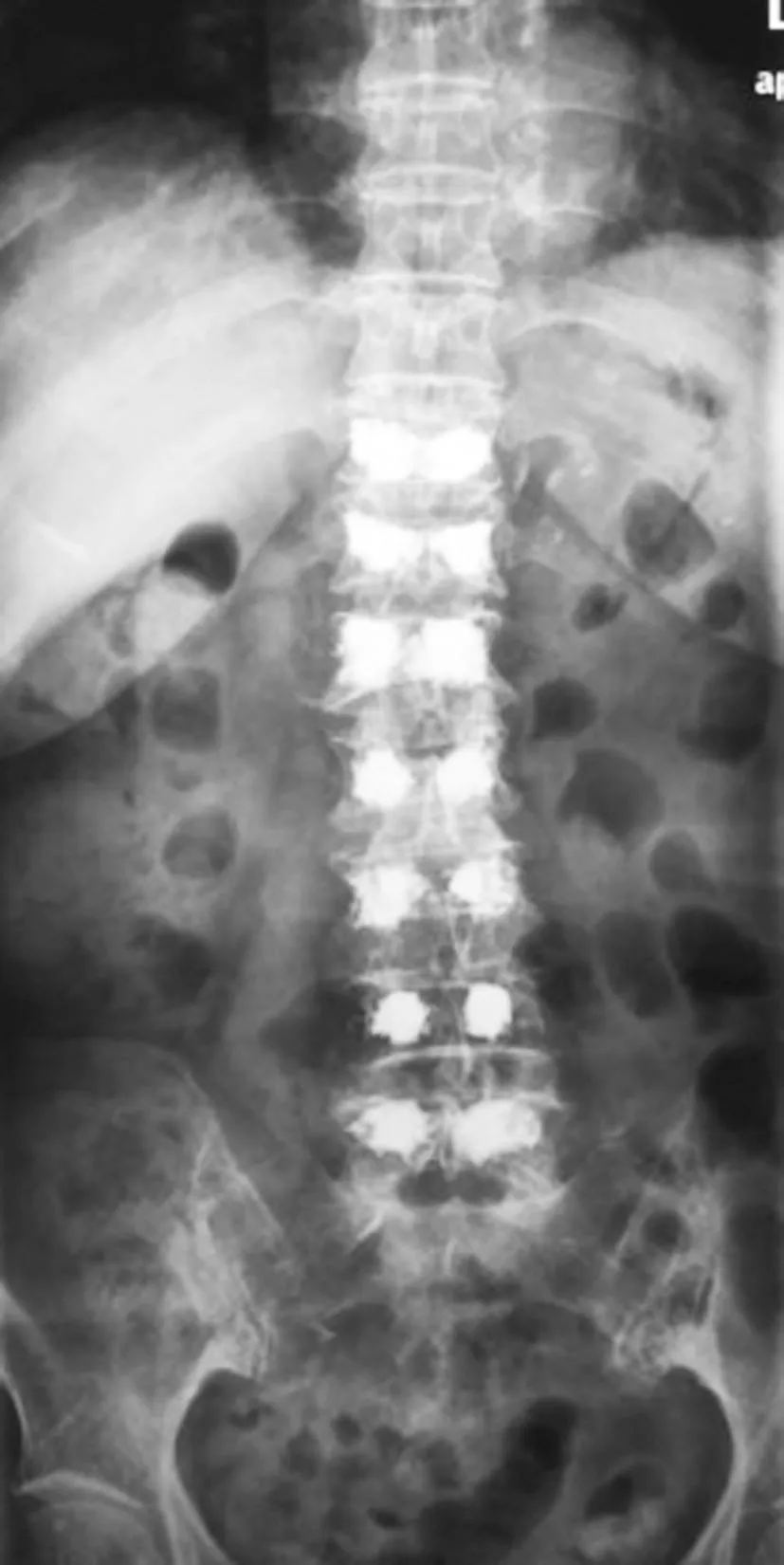
圖3 術后相鄰椎體繼發骨折患者脊柱-骨盆矢狀面平衡圖
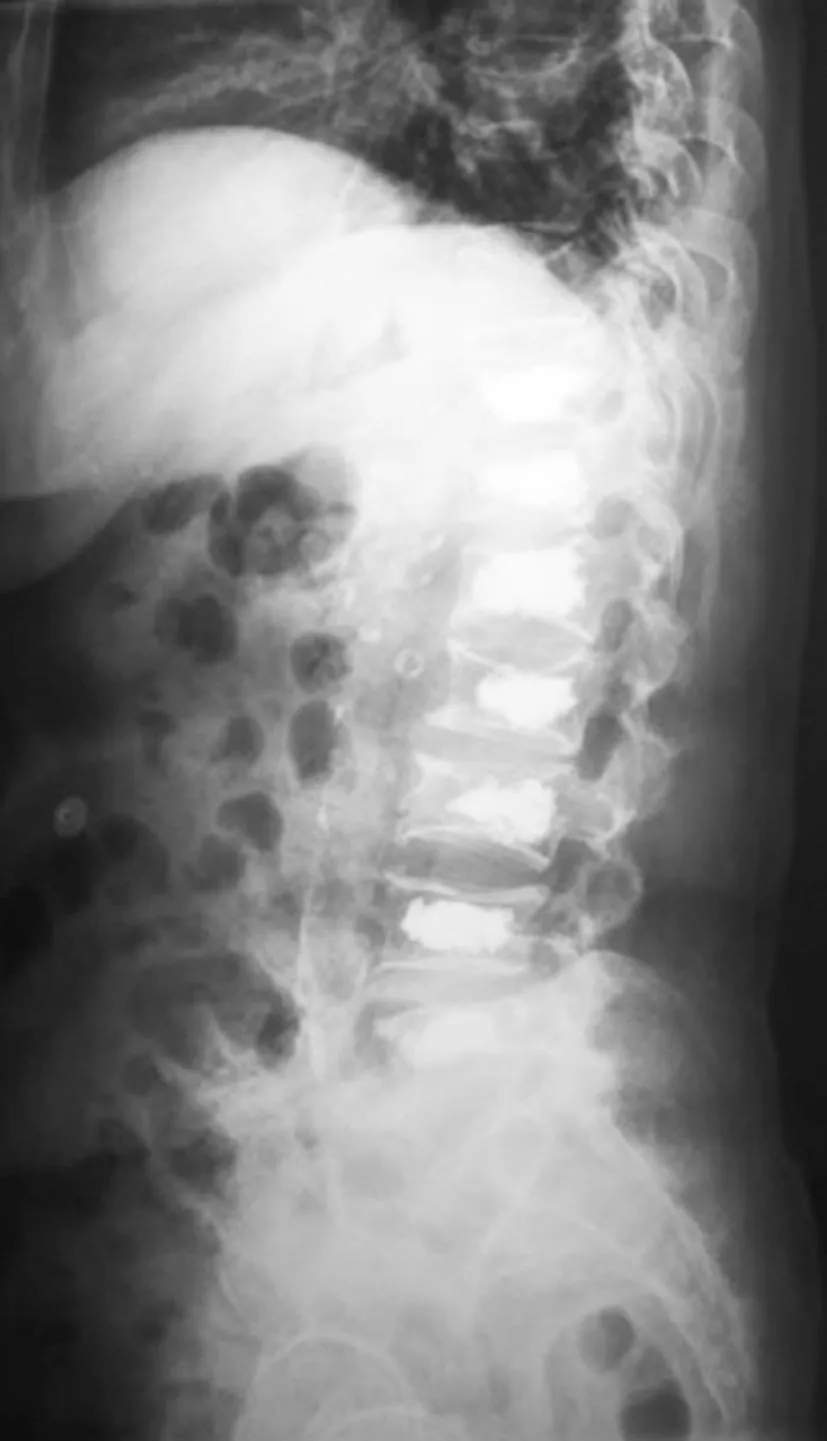
圖4 術后相鄰椎體繼發骨折患者脊柱-骨盆矢狀面平衡圖

表3 兩組脊柱-骨盆矢狀面平衡參數
2.3脊柱-骨盆動態姿勢與矢狀面平衡參數的相關性:Pearson相關性分析,脊柱旋轉幅度與SVA、TK呈負相關,與LL、SS、PI呈正相關,側傾幅度、前傾幅度與SVA、TK呈正相關,與LL、SS、PI呈負相關(P<0.05);靜態時脊柱旋轉幅度、行走時脊柱側傾幅度、前傾幅度與PT、TPA無明顯相關性(P>0.05),見表4。
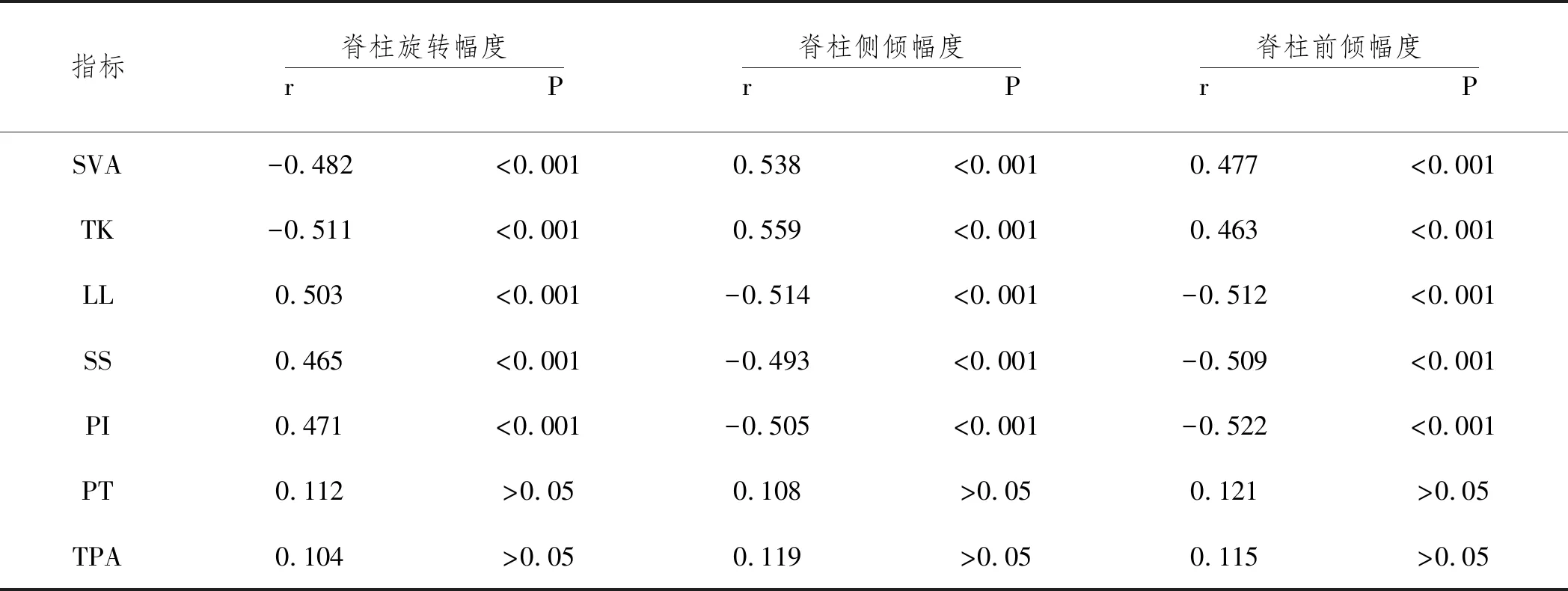
表4 脊柱-骨盆動態姿勢與矢狀面平衡參數的相關性
2.4脊柱-骨盆動態姿勢、矢狀面平衡參數對相鄰椎體繼發骨折的影響:以兩組脊柱-骨盆動態姿勢、矢狀面平衡參數的平均值為界,分為高值與低值。相對危險度分析,脊柱側傾幅度、前傾幅度、SVA、TK高值、脊柱旋轉幅度、LL、SS、PI低值會顯著增加相鄰椎體繼發骨折風險,RR值分別為2.072、2.020、1.954、2.238、2.304、2.119、1.787、3.357(P<0.05),見表5。
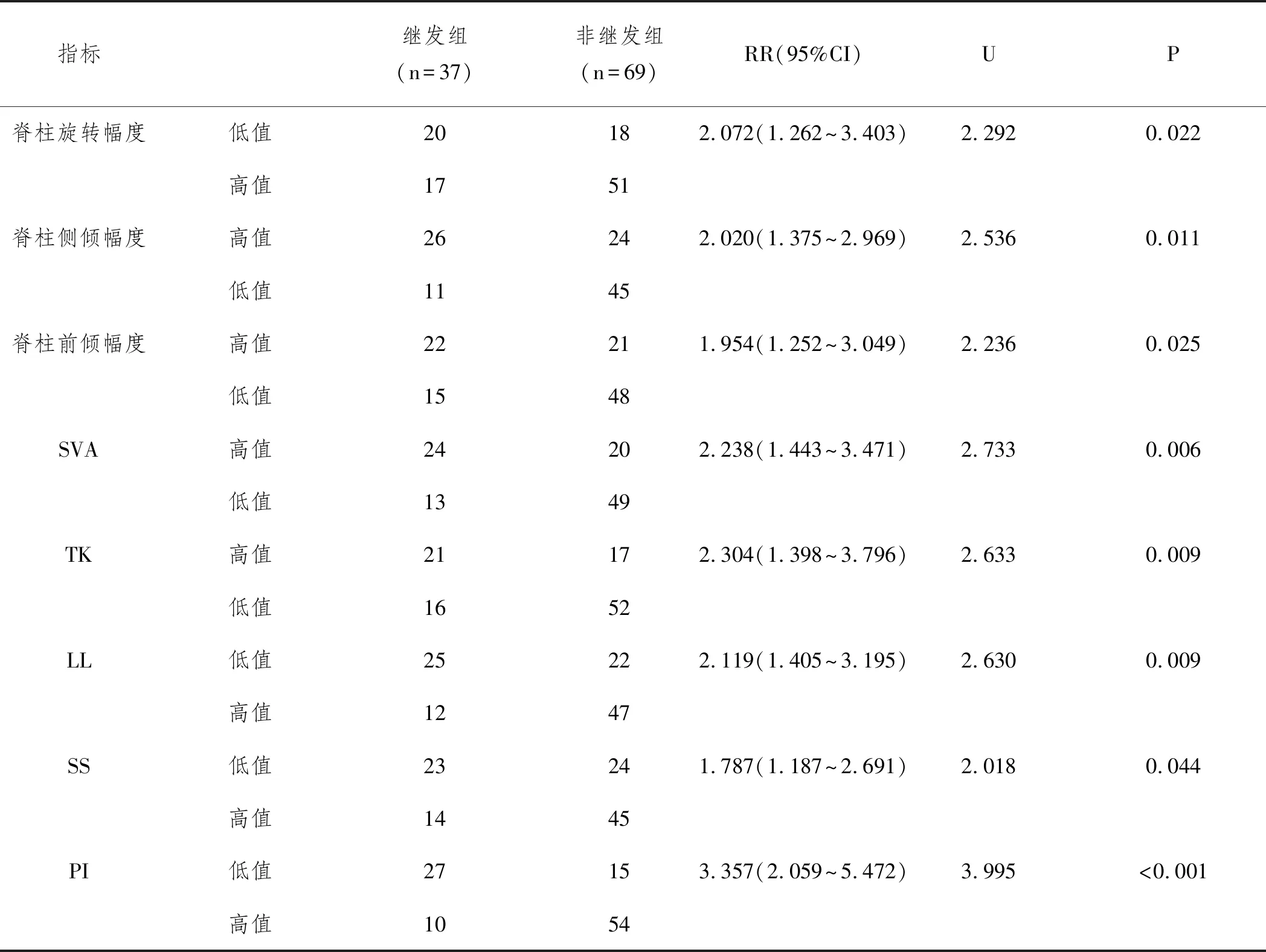
表5 脊柱-骨盆動態姿勢矢狀面平衡參數對相鄰椎體繼發骨折的影響
2.5脊柱-骨盆動態姿勢、矢狀面平衡參數對相鄰椎體繼發骨折的預測價值:ROC曲線分析,脊柱旋轉幅度、側傾幅度、前傾幅度、SVA、TK、LL、SS、PI預測相鄰椎體繼發骨折的AUC分別為0.812(95%CI:0.724~0.881)、0.786(95%CI:0.696~0.860)、0.796(95%CI:0.707~0.868)、0.795(95%CI:0.706~0.867)、0.721(95%CI:0.625~0.803)、0.765(95%CI:0.672~0.842)、0.746(95%CI:0.652~0.825)、0.704(95%CI:0.607~0.788),見圖5。
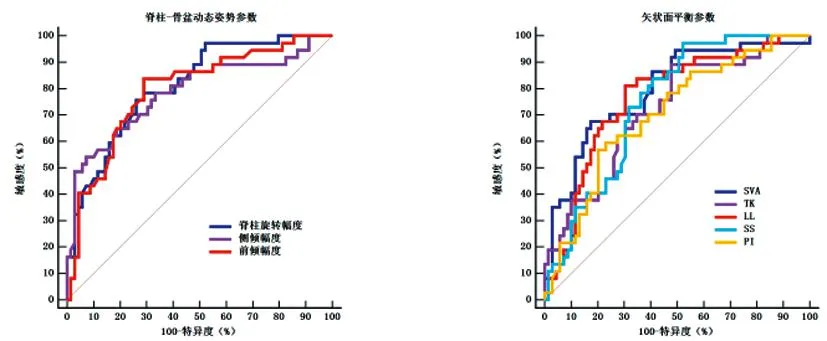
圖5 脊柱-骨盆動態姿勢、矢狀面平衡參數對相鄰椎體繼發骨折的預測價值
2.6脊柱-骨盆動態姿勢、矢狀面平衡參數聯合預測價值:ROC曲線分析,脊柱-骨盆動態姿勢參數脊柱旋轉幅度、側傾幅度、前傾幅度聯合預測相鄰椎體繼發骨折的AUC為0.887(95%CI:0.811~0.940),敏感度為91.89%,特異度為71.01%,大于各參數單獨預測;矢狀面平衡參數SVA、TK、LL、SS、PI聯合預測相鄰椎體繼發骨折的AUC為0.867(95%CI:0.788~0.925),敏感度為72.97%,特異度為84.06%,大于各參數單獨預測;脊柱-骨盆動態姿勢參數聯合矢狀面平衡參數預測相鄰椎體繼發骨折的AUC為0.920(95%CI:0.851~0.964),敏感度為89.19%,特異度為82.61%,價值最優,見圖6。
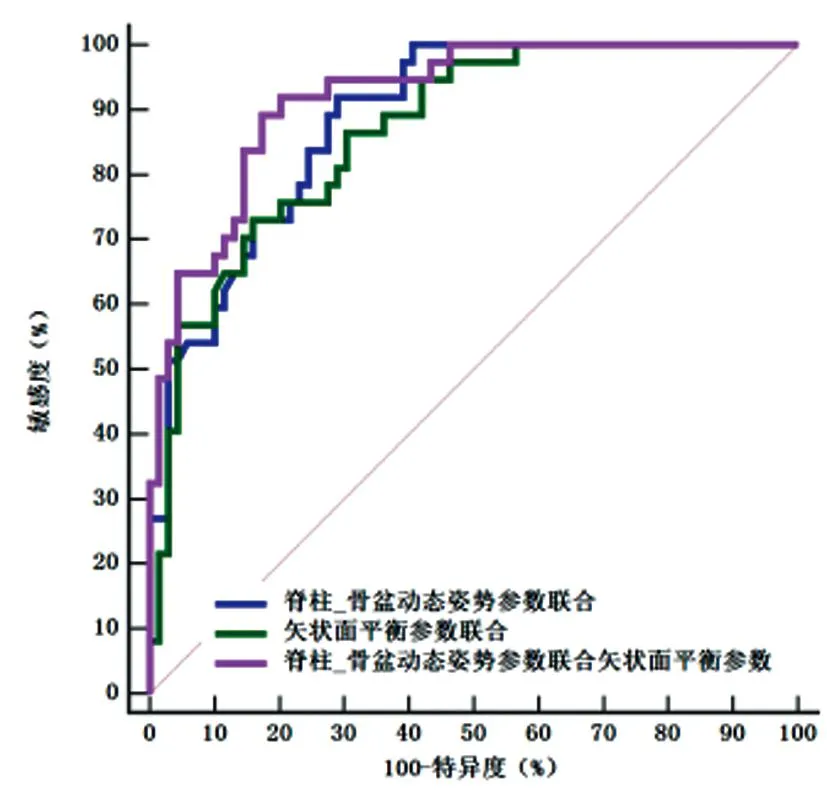
圖6 脊柱-骨盆動態姿勢、矢狀面平衡參數聯合預測價值
3 討 論
近年來,隨著臨床不斷深入研究發現除了上述因素之外,脊柱-骨盆結構與運動學改變可能與PKP術后相鄰椎體繼發骨折有關。三維動態脊柱測量儀是一種利用運動學和生物力學手段對脊柱-骨盆的活動軌跡進行動力學分析的系統,能提供脊柱-骨盆的動態姿勢及力學、幾何、時間等一系列參數和曲線,從而為判定脊柱-骨盆動態活動、評估脊柱功能提供詳細的數據支持[7]。本研究數據顯示,繼發組脊柱旋轉幅度小于未繼發組,側傾幅度、前傾幅度大于未繼發組,提示OVCF患者PKP術后早期脊柱-骨盆動態姿勢存在明顯異常,與相鄰椎體繼發骨折有關。分析原因,PKP術雖然解除了OVCF患者的骨折情況,但因OP所致的腰背肌肉韌帶力量減退及壓縮椎體后凸畸形均無法經由手術糾正,會導致患者術后早期行走時出現脊柱不穩定、前后左右擺動明顯的現象,從而導致行走時脊柱側傾幅度、前傾幅度呈增大趨勢;而靜止狀態脊柱旋轉幅度顯著減小與術后脊柱活動度及椎體周圍肌力下降有關[8-9]。相對危險度分析表明,脊柱旋轉幅度低值、側傾幅度、前傾幅度高值會顯著增加相鄰椎體繼發骨折風險。且ROC曲線分析,脊柱旋轉幅度、側傾幅度、前傾幅度單獨及聯合預測PKP術后相鄰椎體繼發骨折的AUC均接近0.8或在0.8以上,預測價值良好。
脊柱-骨盆矢狀面在維持脊柱生物力學中發揮重要作用,當脊柱矢狀面失衡時,骨盆矢狀面序列會出現相應的代償性改變[10]。有研究認為,脊柱-骨盆矢狀面失衡與PKP術后繼發骨折有關[11]。本研究顯示,繼發組SVA、TK大于未繼發組,LL、SS、PI小于未繼發組,與李偉等[12]報道中的結果一致。正常情況下,LL丟失引起的軀干前傾可經由減小TK使得軀干后仰,兩者形成代償作用,保持SVA正平衡。PKP術后患者腰背肌肉韌帶力量減退、壓縮椎體后凸畸形導致TK增加,致使其代償LL丟失的能力下降,從而造成SVA的平衡失常[13]。同時,在骨盆代償軀干前傾能力減弱的狀態下,PT角恒定,PI角和SS增大時,會明顯增加骨盆后旋引起軀干后傾的幅度,進一步增加矢狀面失衡程度[14-15]。進一步研究發現,SVA、TK高值、LL、SS、PI低值會導致相鄰椎體繼發骨折風險顯著增加,可預測PKP術后相鄰椎體繼發骨折。
相關性分析,脊柱旋轉幅度與SVA、TK呈負相關,與LL、SS、PI呈正相關,側傾幅度、前傾幅度與SVA、TK呈正相關,與LL、SS、PI呈負相關,說明OVCF患者PKP術后患者脊柱-骨盆動態姿勢與矢狀面力線二者之間聯系緊密,可在相互影響、相互作用下呈進行性加重,最終增加術后相鄰椎體繼發骨折風險。本研究結果還顯示,兩類參數聯合預測相鄰椎體繼發骨折的AUC高達0.920優于脊柱-骨盆動態姿勢參數聯合預測、矢狀面平衡參數聯合預測及各參數單獨預測,提示臨床在預測OVCF患者PKP術后相鄰椎體繼發骨折時應同時關注脊柱-骨盆動態姿勢與矢狀面參數改變情況,最好是利用這兩類參數進行共同預測。不足之處在于未詳細探討OVCF患者PKP術后脊柱-骨盆動態姿勢與矢狀面平衡參數對其他預后情況的影響,今后需做進一步探討。
綜上可知,OVCF患者PKP術后脊柱-骨盆動態姿勢與矢狀面平衡參數顯著相關,均會增加相鄰椎體繼發骨折風險,聯合預測價值可靠,能為臨床開展防治工作提供可靠的指導信息。

