術(shù)前小劑量瑞馬唑侖對胸腔鏡下肺切除術(shù)患者插管應(yīng)激反應(yīng)及蘇醒質(zhì)量的影響
段 鵬,王 瀅,孫瑩杰,陳曉宇
0 引言
隨著影像技術(shù)的發(fā)展,越來越多早期肺癌被篩選出來[1-3]。胸腔鏡下肺葉切除是治療早期肺癌的常用手段,具有創(chuàng)傷小、傷口易愈合、術(shù)后并發(fā)癥少、住院時間短等優(yōu)點[4-6]。在胸腔鏡直視下可進行精準(zhǔn)肺葉或肺段切除,盡可能維持患者肺功能[7]。此外,胸腔鏡已成為治療局部外周性非小細(xì)胞肺癌和孤立性肺結(jié)節(jié)性肺癌的首選,其可縮短住院時間、有利于術(shù)后肺功能的恢復(fù)[8-10]。然而,多數(shù)患者對手術(shù)和麻醉極為恐懼,易誘發(fā)強烈的應(yīng)激反應(yīng),使患者血壓升高、心率加快,導(dǎo)致心肌缺血、心梗等并發(fā)癥。瑞馬唑侖是一種鎮(zhèn)靜催眠類藥物,可發(fā)揮鎮(zhèn)痛、鎮(zhèn)靜作用,且不易誘發(fā)低血壓、心動過緩,消除速度快[11-12]。有報道,術(shù)前給予小劑量鎮(zhèn)靜類藥物可有效抑制插管的應(yīng)激反應(yīng)及提高患者蘇醒質(zhì)量,但相關(guān)報道較少[13]。基于此,本研究旨在探尋術(shù)前給予小劑量瑞馬唑侖對胸腔鏡下肺切除術(shù)患者插管反應(yīng)和蘇醒質(zhì)量的影響。
1 資料與方法
1.1 一般資料 北部戰(zhàn)區(qū)總醫(yī)院醫(yī)學(xué)倫理委員會授權(quán)實施該臨床試驗,批號:[Y(2021) 077號]。選擇北部戰(zhàn)區(qū)總醫(yī)院胸外科2021年9月至2023年5月擬胸腔鏡下行肺葉切除術(shù)且自愿參加本研究的80例患者為研究對象,性別不限,年齡25~45歲,BMI 18~25 kg/m2,ASA Ⅱ或Ⅲ級。排除休克、昏迷、譫妄、躁動、精神異常、肝腎功能不全、肺梗死、肺栓塞、氣胸、血胸、腹水、全身嚴(yán)重感染者及對干預(yù)藥物或阿片藥物過敏者。
1.2 麻醉 術(shù)前隨訪患者,告知家屬及患者本人手術(shù)風(fēng)險、麻醉及手術(shù)準(zhǔn)備、禁食水時間。患者入手術(shù)室后,建立外周靜脈通道,持續(xù)滴注乳酸林格溶液。常規(guī)監(jiān)測患者的心電圖(ECG)、心率(HR)、脈搏氧飽和度(SpO2)、呼吸頻率(RR)。消毒橈動脈穿刺部位,1%利多卡因皮膚浸潤麻醉,右手持穿刺針于橈動脈搏動最明顯處穿刺,見回血后置入導(dǎo)管,通過動脈傳感器連續(xù)監(jiān)測動脈血壓。患者成功入組后,根據(jù)隨機數(shù)字表法隨機分為2組,每組40例。麻醉誘導(dǎo)前試驗組給予瑞馬唑侖0.2 mg/kg,對照組給予等量生理鹽水。麻醉誘導(dǎo):枸櫞酸舒芬太尼注射液0.6 μg/kg、羅庫溴銨0.9 mg/kg、丙泊酚2~2.5 mg/kg。麻醉維持:吸入七氟烷2%;泵注丙泊酚2~4 mg/(kg·h),右美托咪定0.4 μg/(kg·h),瑞芬太尼0.07 μg/(kg·min),鹽酸去氧腎上腺素0.5 μg/(kg·min),維持BIS值為40~60。按時追加羅庫溴銨,若血壓低于基礎(chǔ)值20%或平均動脈壓(MAP)<90 mmHg,靜脈給予鹽酸去氧腎上腺素30 μg。手術(shù)結(jié)束前30 min,靜脈給予昂丹司瓊8 mg。術(shù)畢連接患者靜脈自控鎮(zhèn)痛(PCIA),配方:鹽酸羥考酮注射液1.0 mg/kg+昂丹司瓊24 mg,加生理鹽水稀釋至100 ml。術(shù)后鎮(zhèn)痛不佳者給予哌替啶50~100 mg肌注或靜脈注射。
1.3 觀察指標(biāo) 記錄兩組患者麻醉誘導(dǎo)前,試驗藥物注射前后MAP、HR、SpO2;氣管插管前后血糖、乳酸、促腎上腺皮質(zhì)激素等應(yīng)激指標(biāo)的水平;自主呼吸恢復(fù)時間、拔管時嗆咳、躁動、寒戰(zhàn)、睜眼時間、蘇醒室停留時間、Ramsay鎮(zhèn)靜評分;注射痛、呼吸抑制、惡心嘔吐及其他不良反應(yīng)發(fā)生率;蘇醒后30 min、1 h的視覺模擬疼痛評分(VAS)。
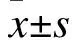
2 結(jié)果
2.1 兩組患者一般資料比較 由表1可見,兩組患者性別、平均年齡等一般資料間的差異均無統(tǒng)計學(xué)意義(P>0.05)。

表1 兩組患者一般資料比較
2.2 麻醉誘導(dǎo)前給藥前后兩組患者血壓、心率、血氧飽和度比較 麻醉誘導(dǎo)前,給藥前后兩組患者MAP、HR、SpO2比較,差異無統(tǒng)計學(xué)意義(P>0.05)。見表2。
2.3 兩組患者插管相關(guān)應(yīng)激反應(yīng)指標(biāo)比較 插管前,兩組患者血糖、乳酸、促腎上腺皮質(zhì)激素水平比較,差異無統(tǒng)計學(xué)意義(P>0.05);插管后,試驗組血糖、乳酸、促腎上腺皮質(zhì)激素水平低于對照組(P<0.05)。見表3。
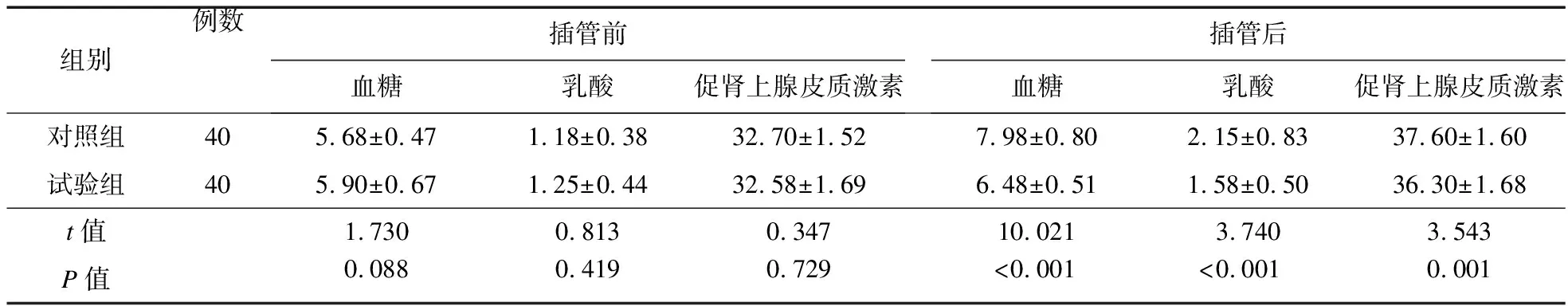
表3 兩組患者特定時間點血糖、乳酸及促腎上腺皮質(zhì)激素水平比較(mmol/L)
2.4 兩組患者插管前后循環(huán)指標(biāo)比較 插管前,兩組患者MAP和HR比較差異無統(tǒng)計學(xué)意義(P>0.05);插管后,試驗組MAP和HR低于對照組(P<0.05)。見表4。
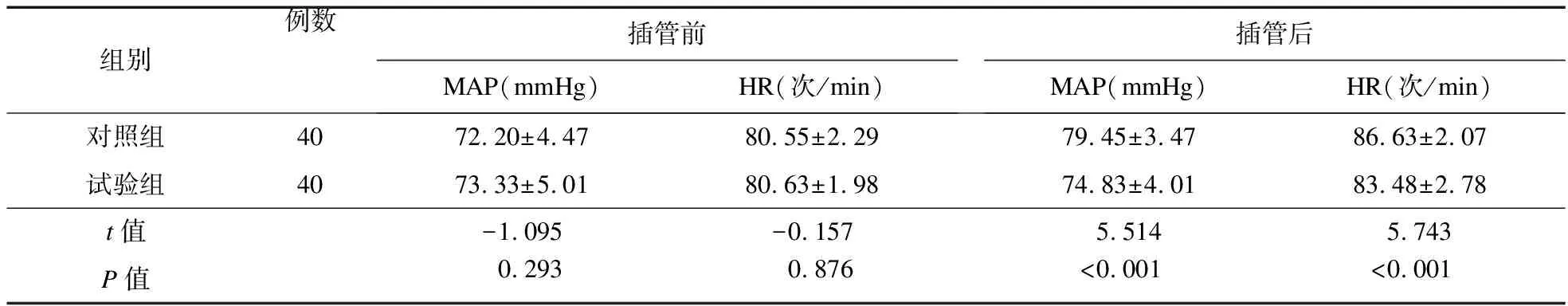
表4 插管前后兩組患者MAP和HR水平比較
2.5 兩組患者蘇醒質(zhì)量比較 兩組患者自主呼吸恢復(fù)時間、睜眼時間差異無統(tǒng)計學(xué)意義(P>0.05);試驗組蘇醒室停留時間短于對照組,拔管時嗆咳、躁動、寒戰(zhàn)發(fā)生率低于對照組,Ramsay鎮(zhèn)靜評分高于對照組,差異均有統(tǒng)計學(xué)意義(P<0.05。見表5。
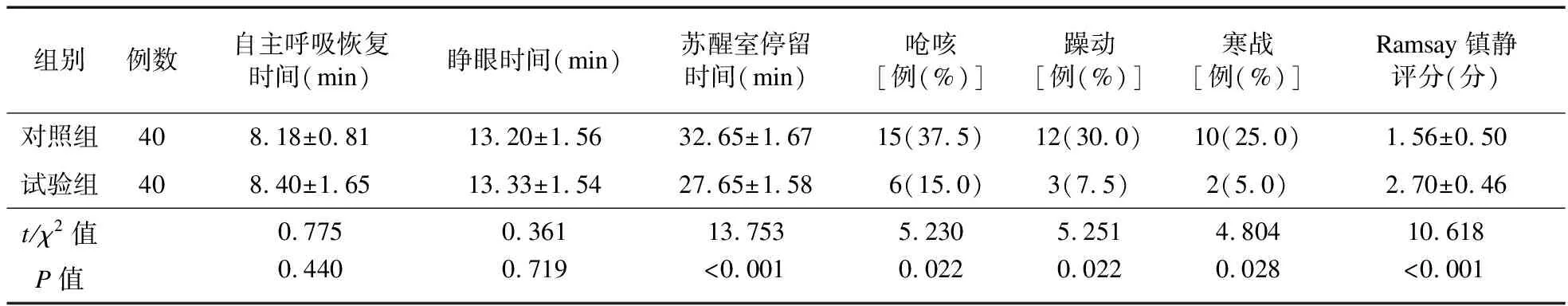
表5 兩組患者蘇醒質(zhì)量比較
2.6 不良反應(yīng) 試驗組注射痛(12.5%vs.40.0%)、惡心嘔吐(20.0%vs.42.5%)、呼吸抑制(5.0%vs.22.5%)發(fā)生率低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表6。
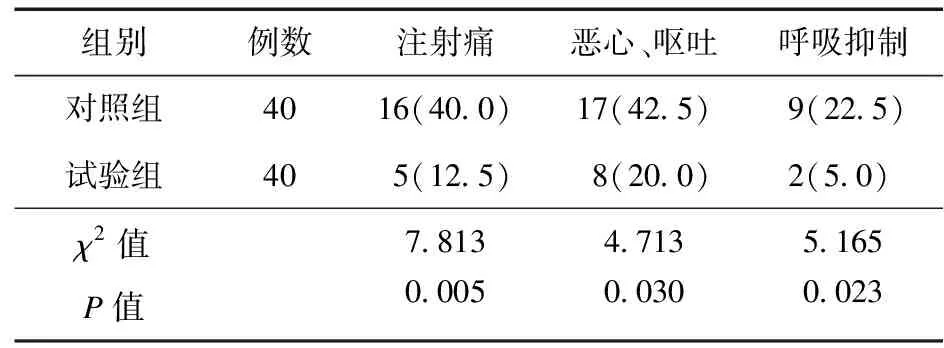
表6 兩組患者不良反應(yīng)比較[例(%)]
2.7 兩組患者蘇醒后30 min、1 h VAS評分比較 試驗組蘇醒后30 min、1 h VAS評分低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表7。
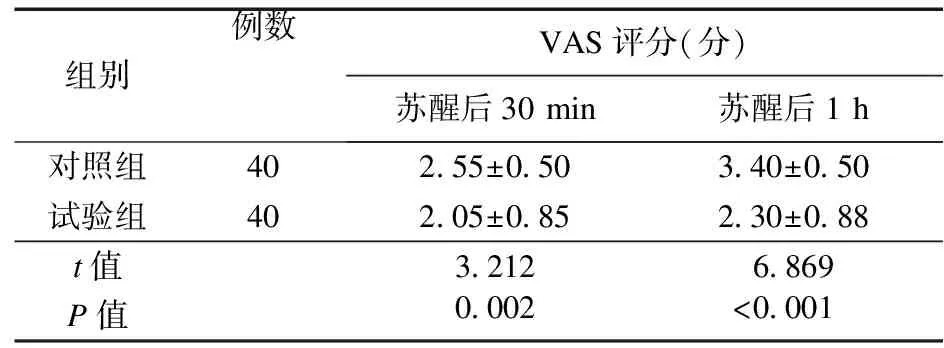
表7 蘇醒后兩組患者VAS評分比較
3 討論
胸腔鏡下肺切除術(shù)需通過鏡頭進入胸腔切除病變組織,會誘發(fā)強烈的應(yīng)激反應(yīng),加重肺部術(shù)后損傷[14-15]。胸腔鏡肺部手術(shù)需鉗夾肺組織、刺激胸膜,而胸腔內(nèi)神經(jīng)分布較為廣泛,使得術(shù)后疼痛的發(fā)生率極高[16-18]。此外,行肺葉或肺段切除的患者多為老年患者,此類患者對藥物的敏感性降低,藥物代謝時間延長,不利于術(shù)后快速康復(fù)。因此,行肺葉或肺段切除的患者如何安全、舒適地度過圍手術(shù)期是臨床關(guān)注的焦點。
本研究顯示,與注射等劑量生理鹽水相比,注射小劑量瑞馬唑侖對血氧飽和度、血壓、心率影響較小,表明低劑量的瑞馬唑侖作為術(shù)前鎮(zhèn)靜藥物使用安全性較高。一項甲狀腺切除術(shù)中使用瑞馬唑侖和丙泊酚的研究(n=140)顯示,瑞馬唑侖提供與丙泊酚相同的鎮(zhèn)靜深度,但在麻醉結(jié)束、拔管后,瑞馬唑侖組患者MAP更高[24],提示瑞馬唑侖對患者循環(huán)影響較小,可安全地用于麻醉期間的鎮(zhèn)靜。本研究中,插管后試驗組血糖、乳酸、促腎上腺皮質(zhì)激素的水平低于對照組,表明手術(shù)前應(yīng)用小劑量瑞馬唑侖,可有效抑制插管誘發(fā)的應(yīng)激反應(yīng),減少應(yīng)激對患者的損傷。加用小劑量的瑞馬唑侖并未延長自主呼吸及睜眼時間,表明其安全性較高,不會增加蘇醒延遲的風(fēng)險。而試驗組蘇醒室停留時間短于對照組,拔管時嗆咳、躁動、寒戰(zhàn)的發(fā)生率低于對照組,表明術(shù)前小劑量瑞馬唑侖有利于患者蘇醒,蘇醒質(zhì)量更高,減少了因氣管導(dǎo)管和尿管刺激誘發(fā)的躁動。嗆咳是由于迷走神經(jīng)興奮性上升和手術(shù)刺激導(dǎo)致氣道高反應(yīng)性,而瑞馬唑侖組嗆咳發(fā)生率降低,表明應(yīng)用小劑量的瑞馬唑侖,可有效抑制術(shù)后嗆咳反應(yīng),避免因嗆咳導(dǎo)致的氣道出血或傷口裂開。與對照組相比,試驗組注射痛、惡心嘔吐、呼吸抑制發(fā)生率更低,表明術(shù)前應(yīng)用小劑量的瑞馬唑侖,可有效降低術(shù)后麻醉劑相關(guān)不良反應(yīng)的發(fā)生。此外,試驗組蘇醒后30 min、1 h VAS更低,表明小劑量瑞馬唑侖發(fā)揮一定的鎮(zhèn)痛作用,可降低全麻藥物停止輸注后暴發(fā)性疼痛的發(fā)生。
綜上所述,小劑量瑞馬唑侖可安全地用于肺葉或肺段切除患者的術(shù)前鎮(zhèn)靜,對血壓和心率影響較小,且在一定程度上抑制插管導(dǎo)致的機體的應(yīng)激反應(yīng),減少術(shù)后不良反應(yīng),減輕疼痛。本文僅對術(shù)前瑞馬唑侖使用進行初步探索,未來仍需更大樣本驗證其在圍術(shù)期鎮(zhèn)靜中的作用。

