痰熱清聯合甲潑尼龍治療小兒重癥支原體肺炎患者的療效*
馮偉靜 陳建 董澤伍
(南京醫科大學附屬淮安第一醫院兒科,江蘇 淮安 223300)
肺炎支原體肺炎(Mycoplasmapneumoniae pneumonia,MPP)是小兒常見的支氣管和肺泡急性炎癥,通常多見于大齡兒,但近年來在1~3歲的嬰幼兒中支原體感染也較為多見[1]。MPP臨床表現輕重不一,典型病例診斷和治療并不難;然而,目前在我們國內重癥肺炎支原體肺炎(Severe mycoplasmapneumoniae pneumonia,SMPP)發病越發增多,嚴重病例甚至導致閉塞性細支氣管炎、壞死性肺炎、肺膿腫等。雖然阿奇霉素治療MPP已取得一定的臨床療效,但部分病例尤其是重癥療效欠佳,如何合理治療能有效縮短病程,減少并發癥,這是兒科臨床急需解決的問題。甲潑尼龍有抗炎、調節免疫等藥理作用。目前在SMPP治療中,抗生素的聯合應用取得了良好的臨床療效,痰熱清的應用報道不多。因此,本研究旨在探討痰熱清聯合甲潑尼龍對SMPP患兒的臨床療效,以及對SMPP患兒免疫功能的影響。
1 資料和方法
1.1 一般資料 選取2020年12月—2022年6月我院112例SMPP患兒,按隨機數字表法分為兩組,每組56例。對照組給予甲潑尼龍治療,觀察組同時加用痰熱清。本研究經醫學倫理委員會同意,家屬簽署知情同意書。兒童MPP診斷標準[2]:①刺激性劇烈持續咳嗽。②胸部X片或肺部 CT 檢查提示典型的大葉性肺炎改變。③青鏈霉素及磺胺類藥物無效。④血清冷凝集試驗滴度大于1:32。⑤痰液或咽拭子培養陽性。⑥血清特異性抗體檢測陽性。兒童重癥社區獲得性肺炎診斷標準[3]:①呼吸頻率增快、呼吸困難或發紺。②出現低氧血癥表現,經皮血氧飽和度≤92%(吸入空氣時)。③影像學示肺多葉段受累,或者受累范圍≥2/3。④發生肺內并發癥,如病程中并發胸腔積液、氣胸、肺不張、肺膿腫等。⑤除肺部外,其他系統明顯受到累及。MPP患兒有上述一條表現的診斷為SMPP。排除標準:①有心、肺基礎疾病者。②有先天免疫功能障礙或近期用過激素及免疫調節劑者。③合并其他感染性疾病者。④不配合治療、隨訪及對實驗用藥過敏者。
1.2 治療方法 兩組患兒均常規予以靜脈注射補液及阿奇霉素抗感染輔以霧化吸入等基礎治療,對照組予甲潑尼龍(重慶華邦藥業,國藥準字H20143136)2 mg/(kg·d)靜脈滴注,觀察組同時加用痰熱清注射液(上海凱寶藥業,國藥準字Z20030054)0.5 mL/(kg.d)(最大劑量20 mL)靜脈滴注聯合治療,兩組療程均為7 d。
1.3 觀察指標及療效判定標準
1.3.1 觀察指標 兩組發熱、咳嗽、肺部啰音及肺部陰影改善時間,觀察皮疹、嘔吐、腹痛、腹瀉等不良反應。
1.3.2 療效標準 顯效:熱退,咳嗽肺部啰音基本消退,X線肺部陰影吸收;有效:體溫好轉,咳嗽及啰音減少,X線肺部陰影部分吸收;無效:上述指標無改善。總有效率(%)=(顯效+有效)例數/總例數×100%。
1.3.3 T淋巴細胞亞群 治療前后,用流式細胞儀檢測兩組空腹血清CD3+、 CD4+、CD8+的含量。
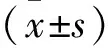
2 結果
2.1 兩組一般資料比較 對照組男性29例,女性27例,年齡 2~9 歲,平均(5.92±3.54)歲,病程5~10 d,平均(7.31±2.09)d;觀察組男性31 例,女性25 例,年齡 3~11 歲,平均(6.34±3.61)歲,病程5~11 d,平均(7.43±2.13)d。兩組一般資料比較差異無統計學意義(P>0.05)。
2.2 兩組患兒臨床療效比較 治療后,觀察組總有效率顯著高于對照組(P<0.05),見表1。

表1 兩組臨床療效比較情況[n(×10-2) ]
2.3 兩組癥狀體征消失時間比較 觀察組發熱、咳嗽、肺部啰音等癥狀體征消失時間指標均顯著短于對照組(均P<0.05),見表2。

表2 兩組癥狀體征消失時間指標比較
2.4 兩組T淋巴細胞亞群指標比較 治療前,兩組T細胞亞群指標比較差異無統計學意義(P>0.05)。治療后,兩組CD3+、CD4+和CD4+/CD8+均較前增高,CD8+降低,且觀察組較對照組更顯著(P<0.05),見表3。

表3 兩組T淋巴細胞亞群的比較
2.5 兩組患兒不良反應發生情況比較 兩組不良反應率比較差異無統計學意義(χ2=0.058 1,P=0.808 7),見表4。

表4 兩組不良反應比較[n(×10-2)]
3 討論
支原體感染主要通過呼吸道傳播,兒童在支原體感染后早期可無特異性臨床癥狀,但因其免疫系統發育不完善、組織器官功能不成熟等特點,極易發展為SMPP[4]。這些重癥感染患兒通常短期內可出現呼吸困難、心率加快、紫紺、意識障礙、低血壓等癥狀,如果病情持續發展,可累及多個臟器,甚至可引起呼吸循環衰竭或膿毒性休克而死亡,嚴重危害了患兒的生命健康。
目前小兒MPP治療仍以大環內酯類藥物為主,特別是阿奇霉素在臨床上應用比較廣,其能長時間保持較高有效的組織細胞內濃度,且抗菌譜比較廣,不良反應發生率也比較低,同時還可以通過調節機體免疫系統,調控中性粒細胞、巨噬細胞、T細胞的活化和炎癥因子的表達,提高機體抗感染的能力[5]。但我國支原體對大環內酯類藥物普遍為高水平耐藥[6],且重癥病例較多,因此,聯合用藥很有必要。免疫系統是機體抵抗病原菌入侵的保衛系統,但是若免疫反應過強亦可導致組織病理損傷,而肺炎支原體肺炎亦與免疫反應有關。甲潑尼龍作為一種臨床上常用的糖皮質激素,不僅抗炎、抗過敏,也有免疫抑制作用,已證實對SMPP有良好的治療效果,但仍有部分患兒療效不佳甚至出現嚴重的并發癥。痰熱清注射液由黃芩、山羊角、熊膽粉、金銀花及連翹組成,五位藥材協同配伍,發揮清熱解毒、化痰解表等功效[7]。有研究證實黃芩苷可抑制高毒力肺炎克雷伯菌生長及生物被膜形成[8],黃芩素可通過抑制膿毒癥大鼠肺組織Caspase-11、Caspase-1蛋白表達,抑制細胞焦亡,進而降低炎癥反應,調節細胞免疫應答,從而改善膿毒癥大鼠靶器官損害[9]。熊膽粉主要成分為含氧膽酸,不僅有清熱解毒止咳化痰作用,還對機體免疫功能有改善作用[10]。山羊角有解熱、抗病毒、鎮靜、抗凝血和抗血栓等作用[11]。體外試驗結果表明金銀花提取物可以有效的抑制一氧化氮釋放,降低IL-6、IL-1β炎癥因子的釋放[12]。有研究[13]顯示,連翹提取物能有效改善慢性盆腔炎大鼠的炎性因子水平,減緩病情進展。綜上,從痰熱清各組成成分及藥理機制提示其具有清熱、化痰、抗菌等作用。方芳等[14]報道感染耐藥鮑曼不動桿菌的重癥老年肺炎患者,給予頭孢哌酮舒巴坦抗感染同時聯合痰熱清應用,能夠改善患者感染炎癥指標,增加細菌清除率,有效的緩解炎癥反應。郭麗云等[15]在激素和抗生素的基礎上加用痰熱清治療放射性肺炎,發現療效優于對照組,且證實痰熱清對血清TGFβ及IL-6具有更強的抑制作用。本研究顯示,觀察組癥狀體征改善時間均優于對照組,表明痰熱清聯合甲潑尼龍治療SMPP療效確切。
對于MPP的發病機理,目前研究多認為系肺炎支原體直接侵害引起的免疫紊亂所致,而細胞免疫在MPP病情演變進展中發揮著重要作用[16]。T淋巴細胞為細胞免疫應答主要細胞,其中CD3+為成熟T淋巴細胞,CD4+為輔助性T細胞,具有輔助調節免疫功能,指揮機體抵御致病菌的入侵,CD8+直接殺傷靶細胞,為細胞毒性T細胞,CD4+/CD8+比值變化為細胞免疫功能紊亂的敏感指標之一,如其比值降低,提示T細胞活性受到抑制,其細胞免疫功能也將相應降低,如持續發展可導致機體組織進一步損害。研究表明肺炎支原體可抑制CD3+、CD4+細胞生成,對于SMPP的患兒,在其急性感染期可以導致CD4+/CD8+比值下降,具體表現為CD4+T細胞降低而CD8+T細胞升高[17]。于婧等[18]發現對于非HIV免疫抑制的病人,如其同時合并重癥肺炎,死亡組淋巴細胞、CD3+和CD4+水平均較成活組低,且其數值越低,病死率越高。國外一項前瞻性研究[19]顯示對于ICU收治的危重癥患者入院初期如果淋巴細胞特別是T淋巴細胞愈低,則其預后愈差。以上研究均表明淋巴細胞計數及T細胞亞群水平在一定程度上可以反應重癥感染的治療效果及預后。目前臨床亦有研究證明進行免疫功能動態變化檢測,有助于后期治療[20]。本研究中,兩組治療前CD4+/CD8+均偏低提示免疫功能受到抑制,治療后升高,且觀察組指標變化幅度更為明顯,表明痰熱清聯合甲潑尼龍可有效的改善SMPP患兒的免疫功能,推測T淋巴細胞水平可以作為重癥支原體肺炎患者預后評估的早期預測指標。
4 結論
痰熱清聯合甲潑尼龍治療SMPP效果顯著,并可改善SMPP患兒免疫功能,利于患兒康復,且不良反應少。

