醒腦開竅針刺法聯合肌電生物反饋訓練對腦卒中吞咽障礙患者表面肌電圖及吞咽功能的影響
楊乾乾
(蘭陵縣人民醫院神經內科,山東臨沂 277700)
腦卒中是因腦血管突然破裂或堵塞造成的腦損傷,可引起腦部血液循環障礙,造成神經功能損傷,引發肢體癱瘓、言語不利、吞咽障礙、感覺異常等癥狀[1]。吞咽障礙是腦卒中的常見并發癥,主要是因吞咽相關的肌肉神經異常所致,可引起脫水、營養不良等后果[2]。肌電生物反饋能利用患者的視覺聽覺進行實時反饋,加強其自主參與意識,對多種疾病的康復均有效,但目前對其應用于腦卒中吞咽障礙中的研究尚不夠深入[3]。醒腦開竅針刺法是由石學敏院士所創的特色針刺療法,可通過特定手法及針刺方向對不同穴位進行刺激,發揮開竅啟閉、調理督脈的作用[4]。基于此,本研究選擇2020 年3 月—2022 年10 月蘭陵縣人民醫院收治的76 例腦卒中吞咽障礙患者為對象,探究醒腦開竅針刺法聯合肌電生物反饋訓練對其表面肌電圖及吞咽功能的影響。報道如下。
1 資料與方法
1.1 一般資料
選擇蘭陵縣人民醫院收治的76 例腦卒中吞咽障礙患者為研究對象。納入標準:符合《中國急性缺血性腦卒中診治指南2018》[5]中腦卒中的診斷標準,且經臨床檢查伴有面頰部存食、口角流涎、吞咽功能失調等明顯吞咽障礙癥狀;首次發病且病程<3 個月;洼田飲水試驗評級≥Ⅲ級;患者及家屬均簽署同意書。排除標準:合并心源性栓塞;合并肝腎功能障礙;伴有意識不清;伴有凝血功能障礙。本研究獲院醫學倫理委員會批準。按隨機數字表法將所有患者分為對照組和觀察組,每組38 例。對照組中男24 例,女14 例;年齡45~59 歲,平均年齡(52.29±3.16)歲;病程8~27 d,平均病程(13.94±2.65)d。觀察組中男22 例,女16例;年齡43~58 歲,平均年齡(51.34±3.21)歲;病程7~30 d,平均病程(14.16±3.34)d。兩組患者的各項一般資料比較,組間差異無統計學意義(P>0.05),具有可比性。
1.2 方法
兩組患者均接受血壓血糖監測、營養支持、藥物支持、口腔護理等常規措施。
對照組進行肌電生物反饋訓練。囑患者取坐位,對其皮膚進行消毒,將表面肌電圖儀(上海諾誠電氣有限公司,國械注準20112210394,型號:MyoMove-EOW)的電極片放置于其舌骨上肌群,將參考電極與測試電極臨近放置,記錄測量信號。首先,測試患者的自然吞咽能力,要求患者保持自然連續吞咽狀態,持續5~10 次,間隔10 s;之后根據肌電圖上的最低電信號值,將其增加至110%并設定為閾值,指導患者用力吞咽;待患者吞咽訓練達到閾值后,可逐步增加電信號閾值,直至增加至150%。每次訓練15~20 min,1 次/d,5 次/周,持續干預4 周。
觀察組在對照組基礎上采用醒腦開竅針刺法。使用一次性無菌針灸針(固始公元醫療器械有限公司,豫械注準20192200580,規格:0.35 mm×25 mm、0.35 mm×75 mm),囑患者取仰臥位,對其待針刺部位及周邊消毒;取患者雙側內關穴,直刺入15~30 mm,得氣后實施提插捻轉瀉法60 s;后取水溝穴,向鼻中隔方向刺入10~15 mm,得氣后采取雀啄手法,以患者出現眼球濕潤或流淚為宜;取三陰交穴,直刺入30~45 mm,得氣后實施捻轉補法60 s;取風池穴、完骨穴及翳風穴,向喉結方向刺入40~60 mm,高頻率小幅度行捻轉補法60 s,以患者咽喉部感知麻脹感為準。以上穴位針刺完成后均留針30 min。如核受損所致延髓麻痹可針刺廉泉穴及咽后壁,其中廉泉穴向舌根部刺入40 mm,行捻轉補法60 s;咽后壁點刺,囑患者張口,用舌板壓住其舌體,使咽后壁充分暴露,取針對其雙側咽后壁快速點刺8~10 下。操作1 次/d,持續治療4 周。
1.3 觀察指標
(1)洼田飲水試驗等級:記錄患者干預前后的洼田飲水試驗等級。囑患者取常規坐位并飲用30 mL常溫水,根據其飲用情況進行分級:1 次飲下,記為Ⅰ級;分2 次飲下,記為Ⅱ級;1 次飲下伴有嗆水,記為Ⅲ級;分2 次飲下伴有嗆水,記為Ⅳ級;溫水難以下咽且不斷嗆咳,記為Ⅴ級。(2)表面肌電圖:檢測患者干預前后的表面肌電圖。將表面肌電圖儀放置于患者頦下肌群,囑其吞咽流質食物,同時檢測頦下肌群肌電信號的平均波幅及吞咽時限。(3)吞咽功能:采用標準吞咽功能評定量表(SSA)評估患者干預前后的吞咽功能,SSA 得分區間為18~46 分,分值越高說明患者吞咽功能越差。
1.4 統計方法
采用SPSS 20.0 統計學軟件進行數據分析。計量資料用()表示,采用t檢驗;計數資料用[n(%)]表示,采用χ2檢驗;等級資料采用秩和檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組洼田飲水試驗等級比較
干預前,兩組的洼田飲水試驗等級比較,差異無統計學意義(P>0.05);干預后,觀察組的洼田飲水試驗等級優于對照組,差異有統計學意義(P<0.05)。見表1。

表1 兩組腦卒中吞咽障礙患者洼田飲水試驗等級比較[n(%)]
2.2 兩組表面肌電圖比較
干預前,兩組的各項表面肌電圖指標水平比較,組間差異無統計學意義(P>0.05);干預后,兩組的各項表面肌電圖指標水平均較干預前改善,且觀察組的平均波幅大于對照組,吞咽時限短于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組腦卒中吞咽障礙患者表面肌電圖比較()
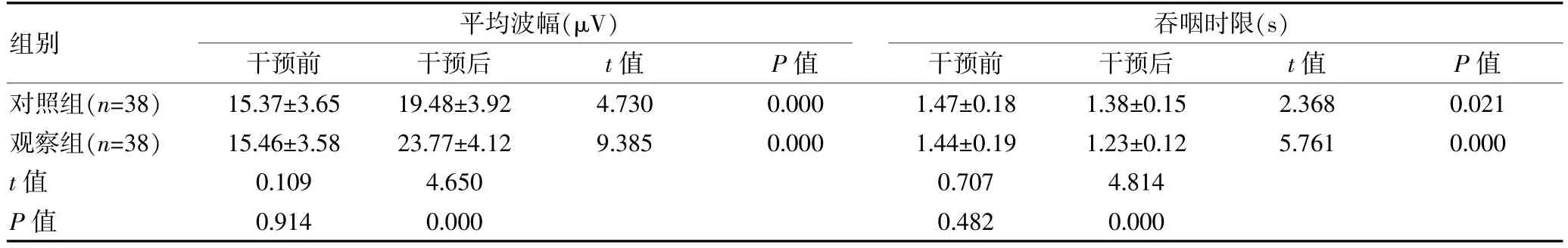
表2 兩組腦卒中吞咽障礙患者表面肌電圖比較()
2.3 兩組吞咽功能比較
干預前,兩組的SSA 評分比較,差異無統計學意義(P>0.05);干預后,兩組的SSA 評分均較干預前降低,且觀察組評分低于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組腦卒中吞咽障礙患者SSA 評分比較[(),分]
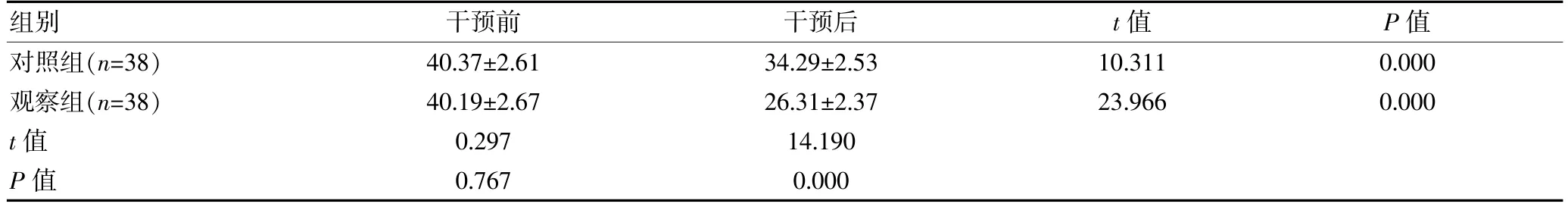
表3 兩組腦卒中吞咽障礙患者SSA 評分比較[(),分]
3 討論
腦卒中吞咽障礙是指患者發生腦卒中后因大腦局部缺血缺氧,進而引起神經功能障礙,致使口、咽、喉等部位肌肉發生運動障礙的連鎖反應[6]。腦卒中多發于老年人,其口、咽等部位的肌肉組織發生退行性變化,器官功能逐漸減退,機體無法有效將食物送至胃部,一旦發生腦卒中后吞咽障礙會使吞咽咀嚼更加困難,導致患者營養不良,且存在脫水表現,不利于其預后[7]。因此,加強對腦卒中吞咽障礙患者的干預,對改善其吞咽功能、提高生活質量具有重要意義。
本研究結果顯示,觀察組干預后的洼田飲水試驗等級優于對照組,平均波幅大于對照組,吞咽時限短于對照組,SSA 評分低于對照組,組間差異有統計學意義(P<0.05),表明醒腦開竅針刺法聯合肌電生物反饋訓練能有效提高患者的飲水試驗等級,改變其頦下肌群肌電信號,增強吞咽能力。肌電生物反饋訓練中將電極片放置在患者舌骨上肌群,通過測量、放大肌電信號,將達到閾值后的電信號轉化為視覺信號、聽覺信號,使患者直接了解舌骨肌群的變化。利用反復多次的生物反饋對大腦進行重復性刺激,形成條件反射,建立吞咽動作的反射弧,有效改善吞咽功能[8]。同時,肌電生物反饋能刺激肌群中的Ⅰ型肌肉纖維與Ⅱ型肌肉纖維,糾正肌肉收縮異常現象,并提高吞咽肌群的肌力,從而促進吞咽功能恢復。醒腦開竅針刺法通過特定手法、針刺方向、深度對不同穴位進行刺激,具有醒腦開竅、調神通絡的作用。針刺內關穴可安神養心、疏通氣血;針刺水溝穴可開竅啟閉、健腦凝神;針刺風池穴可醒腦調神;針刺完骨穴可寧心安神;針刺翳風穴可聰耳通竅;針刺廉泉穴可開竅除痰。諸穴合針,具有通利開竅、補益腦髓、疏通精氣的功效。有研究表明,風池穴、完骨穴、翳風穴與舌咽神經、面神經、迷走神經等神經末梢有關,對這些穴位進行針刺能釋放神經沖動、增加神經反射,加強皮質區感覺神經的作用,幫助患者重新建立吞咽反射弧[9]。針刺還可促進血液循環,改善頸動脈與椎動脈的血流量,促進病灶及周圍毛細血管的生長及側支循環建立,加快病灶及周圍腦細胞的重組,促使腦組織恢復對咽喉部肌群、神經支配作用,進而改善患者的吞咽功能[10]。醒腦開竅針刺法聯合肌電生物反饋訓練,能有效刺激肌群、加強肌力、改善咽喉部肌肉收縮,修復吞咽運動的反射弧,同時能加快病灶周圍的血液循環,恢復腦組織對咽喉部的支配能力,提高吞咽功能。
綜上所述,腦卒中后吞咽障礙患者采用醒腦開竅針刺法聯合肌電生物反饋訓練,能有效提高其吞咽功能,改善表面肌電圖信號,加快吞咽功能恢復,值得臨床推廣使用。

