妊娠期高血壓患者生活方式管理的最佳證據(jù)總結
李唱,蓋瑩,姜海龍,王書培,耿小婷,李淑英
妊娠期高血壓是以妊娠20周后出現(xiàn)高血壓、水腫、蛋白尿為主要臨床表現(xiàn)的一種妊娠期并發(fā)癥,其可嚴重危害母嬰健康與安全[1]。流行病學調(diào)查數(shù)據(jù)顯示,妊娠期高血壓發(fā)生率高達5%~12%,且血壓持續(xù)升高為其典型臨床特征[2]。妊娠期高血壓的生活方式干預重點是合理膳食、適當增加身體活動、戒煙、限酒,以控制血壓,降低不良妊娠結局發(fā)生率,進而保證母嬰安全[3]。目前,國內(nèi)外已發(fā)布多個與妊娠期高血壓相關的指南或?qū)<夜沧R,但有關妊娠期高血壓生活方式管理的證據(jù)較為分散。基于此,本研究系統(tǒng)檢索了國內(nèi)外與妊娠期高血壓相關的指南或?qū)<夜沧R,并采用循證方法整合證據(jù)(本研究注冊號為ES20231000),以期為妊娠期高血壓患者的生活質(zhì)量管理提供循證支持。
1 資料與方法
1.1 問題確定 采用PIPOST模式確定循證問題[4],其中研究對象(population,P)為妊娠期高血壓患者,干預措施(intervention,I)為生活方式管理(包括飲食、運動、行為管理等),證據(jù)應用的實施者(professional,P)為產(chǎn)科醫(yī)務人員,結局(outcome,O)為孕產(chǎn)婦血壓、妊娠期并發(fā)癥,證據(jù)應用場所(setting,S)為產(chǎn)科門診、病房,證據(jù)類型(type of evidence,T)為指南、專家共識、臨床決策、系統(tǒng)評價、RCT。
1.2 文獻檢索策略 按照“6S”循證資源金字塔模型,采用計算機檢索決策系統(tǒng)(包括UpToDate、BMJ Best Practice)、指南網(wǎng)站〔包括國際指南協(xié)作網(wǎng)(Guidelines International Network,GIN)、美國國立指南庫(National Guideline Clearinghouse,NGC)、加拿大安大略注冊護士協(xié)會(Registered Nurses Association of Ontario,RNAO)、英國國家衛(wèi)生與臨床優(yōu)化研究所(National Institute for Health and Care Excellence,NICE)、WHO指南網(wǎng)、醫(yī)脈通網(wǎng)站〕、專業(yè)學術網(wǎng)站〔包括美國婦產(chǎn)科醫(yī)師協(xié)會(American College of Obstetricians and Gynecologists,ACOG)、加拿大婦產(chǎn)科醫(yī)生協(xié)會(Society of Obstetricians and Gynaecologists of Canada,SOGC)、美國心臟協(xié)會(American Heart Association,AHA)、歐洲心臟病學會(European Society of Cardiology,ESC)、澳大利亞和新西蘭產(chǎn)科醫(yī)學會(Society of Obstetric Medicine of Australia and New Zealand,SOMANZ)網(wǎng)站〕、數(shù)據(jù)庫(包括JBI、Web of Science、Ovid、Embase、Cochrane Library、PubMed、中國知網(wǎng)、中國生物醫(yī)學文獻數(shù)據(jù)庫、萬方數(shù)據(jù)知識服務平臺、維普網(wǎng))公開發(fā)表的妊娠期高血壓生活方式管理相關文獻。檢索時限為2010年1月至2023年2月。
1.3 文獻納入與排除標準 納入標準:(1)研究對象為妊娠期高血壓孕產(chǎn)婦;(2)研究內(nèi)容為妊娠期高血壓患者各類生活方式管理;(3)文獻類型為指南、專家共識、臨床決策、系統(tǒng)評價及RCT;(4)文獻語言為中文或英文。排除標準:(1)信息不全、重復發(fā)表文獻;(2)研究計劃書、會議摘要。
1.4 文獻篩選與資料提取 由2名研究者根據(jù)文獻納入和排除標準進行文獻篩選,如遇分歧則協(xié)商解決;提取文獻資料,內(nèi)容包括第一作者、發(fā)表時間/更新時間、文獻來源、文獻類型及文獻主題。
1.5 文獻質(zhì)量評價 由3名經(jīng)過循證護理學課程培訓的碩士研究生組成研究小組,其中2名研究者獨立評價文獻質(zhì)量,若存在分歧,則由第3名研究者介入討論,并最終形成一致結論。
1.5.1 指南的質(zhì)量評價標準 采用臨床指南研究與評價系統(tǒng)Ⅱ(Appraisal of Guidelines for Research and Evaluation Ⅱ,AGREE Ⅱ)評價指南質(zhì)量[5],包括范圍和目的、參與人員、指南的嚴謹性、表達的清晰性、指南的應用性、編輯的獨立性6個領域,共23個條目。每個條目按1~7分進行評價(1分表示很不同意,7分表示很同意),每個領域得分為各條目得分之和,計算其標準化百分比〔某個領域得分的標準化百分比=(該領域?qū)嶋H得分-該領域最低可能得分)/(該領域最高可能得分-該領域最低可能得分)×100%〕,根據(jù)結果綜合判斷指南質(zhì)量級別,其中6個領域得分的標準化百分比均>60%,則為A級推薦;如果≥3個領域得分的標準化百分比為30%~60%,則為B級推薦;如果≥3個領域得分的標準化百分比<30%,則為C級推薦。
1.5.2 專家共識的質(zhì)量評價標準 采用澳大利亞JBI循證衛(wèi)生保健研究中心對專家共識的評價標準評價專家共識的質(zhì)量[6],共包括6個評價條目:(1)是否明確標注了觀點的來源?(2)觀點是否來源于該領域有影響力的專家?(3)所提出的觀點是否以研究相關的人群利益為中心?(4)陳述的結論是否基于分析的結果?觀點的表達是否具有邏輯性?(5)是否參考了現(xiàn)有的其他文獻?(6)所提出的觀點與既往文獻是否有不一致的地方?評價者需對每個評價項目做出“是”“否”“不清楚”“不適用”的判斷(“是”為1.0分,“不清楚”或“不適用”為0.5分,“否”為0分),總分6.0分。≥5.0分為高質(zhì)量專家共識。
1.5.3 臨床決策的質(zhì)量評價標準 由于目前無評價臨床決策質(zhì)量的工具,本研究追溯到原始文獻,根據(jù)原始文獻研究類型,選擇澳大利亞JBI循證衛(wèi)生保健研究中心相應的文獻評價工具進行評價。
1.5.4 系統(tǒng)評價的質(zhì)量評價標準 采用AMSTAR評價系統(tǒng)評價的質(zhì)量[7],共包括11個評價條目:(1)是否提供了前期設計方案?(2)納入研究的選擇和數(shù)據(jù)提取是否具有可重復性?(3)是否實施廣泛全面的文獻檢索?(4)發(fā)表情況是否已考慮在納入標準中,如灰色文獻?(5)是否提供了納入和排除的研究文獻清單?(6)是否描述納入研究的特征?(7)是否評價和報道納入研究的科學性?(8)納入研究的科學性是否恰當?shù)剡\用在結論的推導上?(9)納入研究合成納入研究結果的方法是否恰當?(10)是否評估了發(fā)表偏倚的可能性?(11)是否說明相關利益沖突?評價者需對每個評價項目做出“是”“否”“不清楚”“不適用”的判斷并賦分(“是”計1.0分,“否”“不清楚”“不適用”計0分),總分11.0分,≥9.0分為高質(zhì)量系統(tǒng)評價。
1.5.5 RCT的質(zhì)量評價標準 采用澳大利亞JBI循證衛(wèi)生保健研究中心對RCT的真實性評價工具[8]評價RCT的質(zhì)量,共包括13個評價條目:(1)研究對象分配是否真正采取了隨機化分組?(2)分組方案是否采取了分配隱藏?(3)試驗組和對照組基線是否具有可比性?(4)是否對研究對象采取了盲法?(5)是否對干預者采取了盲法?(6)是否對結果測評者采取了盲法?(7)除了要驗證的干預措施,各組接受的其他干預措施是否相同?(8)隨訪是否完整,如不完整是否采取措施處理?(9)是否將所有入組的研究對象納入結果分析中?(10)是否采用相同的方式對各組研究對象的結局指標進行測評?(11)結局指標的測評方法是否可信?(12)資料分析方法是否恰當?(13)研究設計是否合理?各條目的評價標準為“是、否、不清楚、不適用”。
1.6 證據(jù)提取與證據(jù)等級評價 由2名研究者獨立提取證據(jù),并與其他循證小組成員一起歸納和整合。當證據(jù)存在分歧時,以循證證據(jù)、高質(zhì)量證據(jù)、新發(fā)表證據(jù)優(yōu)先原則進行匯總。根據(jù)《JBI證據(jù)預分級及證據(jù)推薦級別系統(tǒng)(2014版)》[9]將最佳證據(jù)等級劃分為1~5級,其中1級為實驗性研究、2級為類實驗性研究、3級為觀察性-分析性研究、4級為觀察性-描述性研究、5級為專家意見/基礎研究。
2 結果
2.1 文獻檢索結果 初步檢索文獻884篇,去除重復文獻,排除不符合納入標準的文獻,最終納入10篇文獻[10-19],其中指南4篇[11-14]、專家共識1篇[15]、臨床決策1篇[10]、系統(tǒng)評價2篇[16-17]、RCT 2篇[18-19]。文獻篩選流程見圖1,納入文獻的基本特征見表1。
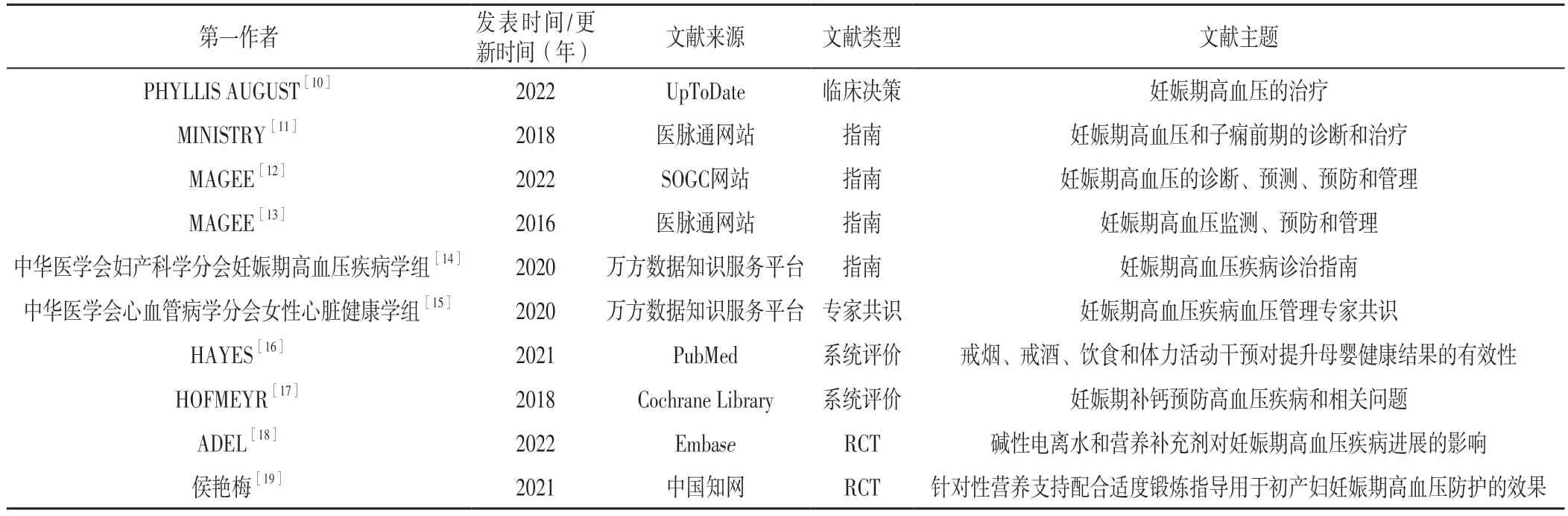
表1 納入文獻的基本特征Table 1 Basic characteristics of included literature
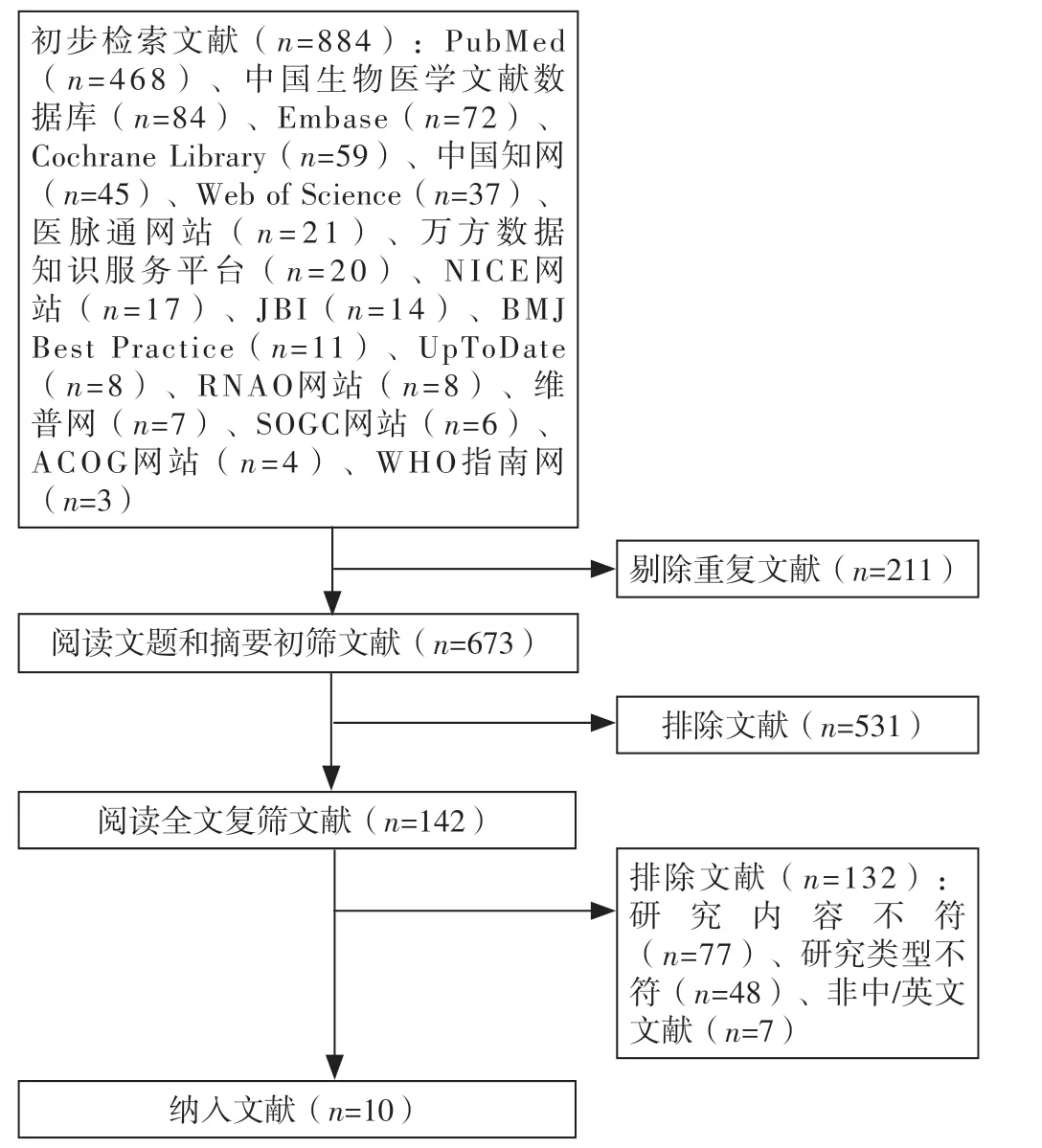
圖1 文獻篩選流程Figure 1 Literature screening process
2.2 文獻質(zhì)量評價結果
2.2.1 指南 本研究納入的4篇指南[11-14]中,A級推薦2篇[11-12]、B級推薦2篇[13-14],見表2。
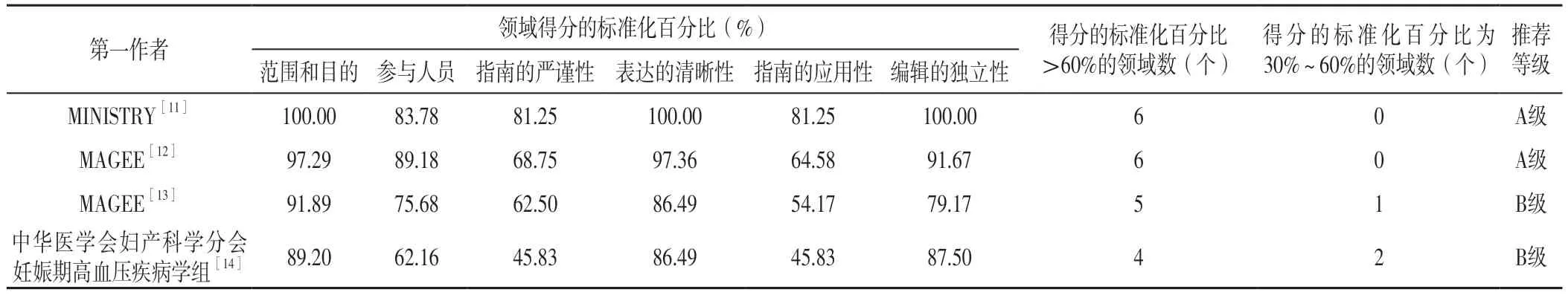
表2 納入指南的質(zhì)量評價結果Table 2 Results of the quality evaluation of included guidelines
2.2.2 專家共識 本研究納入的1篇專家共識[15]除條目6為“不清楚”外,其余條目為“是”,質(zhì)量評價總分5.5分,為高質(zhì)量專家共識。
2.2.3 臨床決策 本研究納入的1篇臨床決策[10]來自UpToDate,所提取的證據(jù)分別來源于2篇隊列研究[20-21],研究質(zhì)量評價總分均為9.0分,為高質(zhì)量臨床決策。
2.2.4 系統(tǒng)評價 本研究納入的2篇系統(tǒng)評價[16-17]中HAYES等[16]研究除條目10為“不清楚”外,其余條目為“是”,質(zhì)量評價總分為10.0分,為高質(zhì)量系統(tǒng)評價;HOFMEYR等[17]研究所有條目為“是”,質(zhì)量評價總分為11.0分,為高質(zhì)量系統(tǒng)評價。
2.2.5 RCT 本研究納入的2篇RCT[18-19]中,ADEL等[18]研究除條目8為“不清楚”外,其余條目均為“是”;侯艷梅[19]研究除條目4和條目5為“不清楚”外,其余條目均為“是”。
2.3 證據(jù)匯總 提取并整合證據(jù)后,最終形成了妊娠期高血壓患者生活方式管理的最佳證據(jù),包括管理時機、飲食管理、運動管理、行為管理4個維度共21個條目,見表3。
3 討論
3.1 妊娠期高血壓患者應盡早實施生活方式管理 妊娠期高血壓患者作為一個特殊群體,血壓控制不良可能會影響胎兒健康及妊娠結局,而健康生活方式能降低患者心血管疾病發(fā)生風險,故生活方式管理應貫穿妊娠期高血壓治療的全過程[13,15]。且由產(chǎn)科醫(yī)生、新生兒醫(yī)師、高血壓及心臟病醫(yī)師、藥劑師等專業(yè)人員組成的多學科合作團隊可對妊娠期高血壓患者進行評估和管理[12,20]。《妊娠期高血壓疾病診治指南(2020)》[14]將妊娠期高血壓患者的降壓治療閾值定為收縮壓≥140 mm Hg和/或舒張壓≥90 mm Hg,并建議結合孕婦自身血壓水平進行分層管理。
3.2 飲食管理是妊娠期高血壓患者生活方式管理的核心內(nèi)容 研究顯示,嚴格限制食鹽攝入可能導致孕婦血容量減少,對胎兒產(chǎn)生不利影響,但對于全身水腫者應當限鹽[11,21]。《孕期婦女膳食指南》[22]提到,增加鈣的攝入可使妊娠期高血壓發(fā)病率降低35%,先兆子癇發(fā)病率降低55%。ORMESHER等[23]指出,綠葉蔬菜和甜菜根的攝入可以降低血壓,改善血管順應性。研究表明,妊娠期多攝入富含鎂、鐵和鉀的食物有利于降低妊娠期高血壓發(fā)生率[13,24]。因此,妊娠期高血壓患者應適當清淡飲食,增加奶制品的攝入,注重均衡飲食。
3.3 運動管理是妊娠期高血壓患者生活方式管理中的重要一環(huán) 一項系統(tǒng)評價結果顯示,每周至少3 d、累積至少150 min的中等強度身體活動可有效降低先兆子癇和妊娠期高血壓的發(fā)生風險[25]。因此,建議孕婦在妊娠期進行適度的體育鍛煉,但在運動前應監(jiān)測血壓,還應通過測定心率、談話測試及Borg自覺疲勞程度量表等評估孕婦運動強度[26],以保障運動的安全,同時最好有專業(yè)人員進行指導,并制定個體化運動方案。
3.4 行為管理是妊娠期高血壓患者生活方式管理不可忽視的重要部分 一項中國臺灣的研究結果顯示,妊娠期增重過多的孕婦其妊娠期高血壓及子癇前期發(fā)生風險更高[27]。因此,建議超重孕婦控制體質(zhì)量,且避免過快、過度減重,以防止營養(yǎng)不良及胎兒生長受限。妊娠期體質(zhì)量增加是一個動態(tài)過程,孕婦應定期稱重,而肥胖婦女應注意循序漸進地進行減重。妊娠期高血壓患者應注意戒煙戒酒,保證充足睡眠,維持情緒穩(wěn)定。醫(yī)護人員應注意篩查及干預妊娠期高血壓患者生活中存在的風險因素(應激事件、經(jīng)濟壓力等)[28],其在為患者提供支持和幫助的同時,也應注重家庭支持的重要作用,鼓勵家庭成員給予患者更多的關懷和支持[29]。
本研究的局限性:(1)本研究僅納入了中、英文文獻,可能導致以其他語種發(fā)表的高質(zhì)量研究被遺漏;(2)納入的文獻大多為外文文獻。
綜上所述,本研究總結了妊娠期高血壓患者生活方式管理的最佳證據(jù),包括管理時機、飲食管理、運動管理、行為管理4個維度共21個條目,為臨床醫(yī)護人員針對妊娠期高血壓患者生活方式管理提供了循證依據(jù)。筆者在文獻檢索過程中發(fā)現(xiàn)2010年之前的文獻大多質(zhì)量較低且適用性不高,故本研究僅納入了2010年之后的文獻。建議臨床醫(yī)護人員應用證據(jù)前充分考慮其適用性及可行性,以有效管理妊娠期高血壓患者血壓,減少合并癥的發(fā)生,改善圍產(chǎn)結局及預后。
作者貢獻:李唱進行文章的構思與設計、負責撰寫論文;李淑英進行研究的實施與可行性分析;李唱、蓋瑩、姜海龍進行數(shù)據(jù)收集、整理、分析;蓋瑩、王書培、耿小婷修訂論文;李淑英負責文章的質(zhì)量控制及審校,對文章整體負責、監(jiān)督管理。
本文無利益沖突。

