乳腺癌化療病人睡眠軌跡的潛在類別及預測因素研究
楊素娟,吳秀華,吳華麗,高文思
福建醫科大學腫瘤臨床醫院 福建省腫瘤醫院,福建350014
乳腺癌是臨床較為常見的一種惡性腫瘤,近年來其發病率呈不斷上升趨勢[1]。目前,對于乳腺癌的治療,一般是通過手術配合放療、化療等綜合手段治療,其中化療是重要的治療方法之一[2],但是由于化療藥物的選擇性有限,可引起病人出現各種毒副作用,不僅對病人的身體造成負擔,還對病人的心理健康以及睡眠質量產生一定的影響[3]。有研究顯示,乳腺癌病人化療期間的睡眠質量較差,超過50%的病人出現睡眠障礙[4],同時睡眠障礙水平呈現動態變化的過程[5]。國內研究顯示,乳腺癌病人的睡眠障礙軌跡呈現群體異質性[6]。國外部分研究也表明,乳腺癌不同群體的睡眠可能表現出不同的變化形態[7]。對睡眠障礙的橫斷面調查研究顯示,社會支持能力能幫助個體提升壓力應對能力,保證睡眠質量[8],降低不良情緒對睡眠質量的負性影響[9]。有研究顯示,更高程度的睡眠障礙與更嚴重的化療引起的外周神經毒性相關[10]。但既往的研究多局限于單次調查的現狀研究中,目前國內少有學者對乳腺癌化療病人睡眠質量進行軌跡調查研究。鑒于此,本研究探討乳腺癌化療病人睡眠的不同軌跡類別,并分析其預測因素,以便進一步為針對性實施精準護理提供依據。
1 對象與方法
1.1 研究對象
采用方便抽樣法,選取2020年12月—2021年12月在福建某三級甲等腫瘤專科醫院住院化療的250例乳腺癌病人作為研究對象。納入標準:1)經病理學診斷[2],確診為乳腺癌的病人;2)女性,年齡18~75歲;3)卡氏功能狀態評分(Karnofsky Performance Score,KPS)≥60分;4)術后首次輔助化療且預計化療時間達6個月及以上;5)自愿參與研究且交流、理解能力正常。排除標準:1)昏迷、言語交流障礙者;2)患有嚴重的心、肺疾患及其他惡性腫瘤者。
1.2 方法
1.2.1 研究工具
1.2.1.1 一般資料調查表
由研究者查閱相關資料后自行設計,包括年齡、婚姻狀況、居住地、文化程度、吸煙史、酗酒史、曾經/現在是否服用止痛藥等。
1.2.1.2 阿森斯失眠量表(Athens Insomnia Scale,AIS)
AIS為國際通用的睡眠質量自測量表,通過入睡障礙、夜間蘇醒障礙、早醒、睡眠質量、總睡眠時間、白天情緒、思睡和身體功能等8個條目評定病人近1個月內的睡眠和失眠情況[11]。每個條目的得分按癥狀從無到嚴重依次為0~3分,總分0~24分,得分越高表示失眠情況越嚴重。由于其自測結果準確和使用方便,在臨床上廣泛使用,具有較好的信度、效度,量表的Cronbach′s α系數為0.900[12]。
1.2.1.3 社會支持評定量表(Social Support Rating Scale,SSRS)
SSRS是以國外量表為基礎進行編制,分為客觀支持、主觀支持、社會支持的利用度3個維度,共10個條目[13]。客觀支持指在物質上的援助和社會網絡的參與,也稱實際社會支持;主觀支持指個體在社會中受尊重、被支持而產生的情感體驗,也稱領悟社會支持;社會支持利用度反映個體對各種社會支持的主動利用。SSRS評分越高,表明個體社會支持水平越高。該量表有良好的信效度,能較好地反映個體的社會支持水平,可作為國內社會支持研究的測評工具[13]。
1.2.1.4 廣泛性焦慮量表簡版(Generalized Anxiety Disorder Scale,GAD-2)
GAD-2是GAD-7量表的簡化版本[14],可簡單評估治療病人的焦慮狀況[15],GAD-2共有2個核心條目,每個條目從“完全沒有”至“幾乎每天”依次計0~3分,總分0~6分,≥3分表示存在焦慮,<3分為無焦慮。GAD-7在焦慮的篩查和診斷中具有良好的信度、效度[16]。
1.2.1.5 化療所致周圍神經病變評估工具(Chemotherapy-Induced Peripheral Neuropathy Assessment Tool,CIPNAT)[17]
CIPNAT用于評估病人發生化療所致周圍神經病變(chemotherapy-induced peripheral neuropathy,CIPN)的程度,共有2個部分組成,第1部分為CIPN的癥狀體驗(36個條目),第2部分為CIPN對日常生活活動的影響(14個條目),均采用0~10分計分,總分越高,說明病人的CIPN癥狀越嚴重。中文版CIPNAT具有良好的信效度檢驗,總量表的Cronbach′s α系數為0.94,全部條目的內容效度指數為0.92,適合多維度全面評估病人的CIPN。
1.2.2 資料收集方法
對參與研究的調查員進行統一的培訓,采取面對面和無記名的調查形式進行問卷的收集。調查員采用統一的指導語,征得病人同意后,分別向符合標準的乳腺癌化療病人說明研究的目的、填寫問卷所需要的時間和注意事項等。無法自行填寫的病人,由研究者按照統一方式逐句詢問。在化療開始前進行基線調查(T0),收集研究對象的一般人口學資料、焦慮、社會支持、CIPN及睡眠情況等,并于首次調查后3個月(T1)、6個月(T2)時隨訪病人的睡眠狀況。T0為門診/住院確定化療方案并開具化療藥時。考慮到化療中期和化療末期的毒副反應較為嚴重[18-19],故本研究在化療開始后3、6個月分別進行1次調查(化療共8個周期,3周為1個周期,3個月即連續化療到第4個周期,6個月為連續化療到第8個周期)。基線調查共納入250例病人,因放棄治療、拒絕調查、轉移其他醫院等原因失訪27例,最終納入至少完成2次調查的病人共223例。
1.2.3 統計學方法
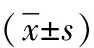
2 結果
2.1 乳腺癌化療病人的一般資料及SSRS、GAD-2、CIPNAT得分
本研究最終至少完成2次調查的研究對象有223例。T0時病人年齡為(50.25±10.07)歲,一般人口學資料見表1。SSRS得分為(30.04±11.55)分,GAD-2得分為(2.83±1.91)分,CIPNAT得分為(63.70±42.87)分。

表1 乳腺癌化療病人的一般人口學資料(n=223)
2.2 乳腺癌化療病人睡眠異質性變化情況
T0、T1、T2時病人的AIS評分分別為(4.67±3.58)分、(8.32±3.96)分及(12.57±5.63)分,根據3次得分比較,差異有統計學意義(F=519.426,P<0.001),從總體平均趨勢上看,說明化療病人從開始化療起,前6個月化療時間內,其失眠情況呈上升趨勢。采用LCGA模型分別擬合了乳腺癌化療病人睡眠質量的4個類別的異質性軌跡變化,擬合結果見表2。結果顯示,隨著類別數目的增加,赤池信息準則(Akaike information criterion,AIC)、貝葉斯信息準則(Bayesian information criterion,BIC)和樣本校正的BIC(sample size-adjusted BIC,aBIC)值不斷減少,說明模型的適配度較好。k個類別模型的似然比檢驗(VLMR)、Bootstrapped似然比檢驗值(Bootstrapped likelihood ratio test,BLRT)和羅-夢戴爾-魯本校正似然比(Lo-Mendell-rubin,LMR)在類別3模型中達到顯著(P<0.05),但第4個模型中的VLMR、LMR無統計學意義(P>0.05),且在類別3模型中AIC、BIC和aBIC值較小,信息熵>0.8,見表2,根據擬合指標數值及潛在類別的實際意義,即模型擬合最佳,模型分類精準性最好。因此,本研究將乳腺癌化療病人睡眠軌跡分為3個潛在類別。

表2 乳腺癌化療病人AIS得分的LCGA模型擬合結果(n=223)
以AIS得分為縱坐標,以T0、T1、T2為橫坐標繪制3個潛在類別的軌跡圖,根據各潛在類別組的變化趨勢及特點進行命名。1)類別1:T0表現出較為嚴重的失眠水平(截距=10.487分),且在隨訪期間病人的失眠水平維持在較高程度(斜率=3.997,P<0.001),將其命名為“持續嚴重失眠組”,該組共41例(18.4%)病人。2)類別2:T0時處于較低失眠水平,睡眠質量較好(截距=3.312分),且在后續的評估中呈現快速上升趨勢(斜率=7.568,P<0.001),將其命名為“失眠快速加重組”,該組共48例(21.5%)病人。3)類別3:T0時失眠水平較低(截距=3.373分),在隨訪過程中失眠水平呈現緩慢增長趨勢(斜率=2.579,P<0.001),將其命名為“失眠緩慢加重組”,該組共134例(60.1%)病人。見圖1。

圖1 乳腺癌化療病人AIS得分的異質性軌跡
2.3 乳腺癌化療病人睡眠軌跡潛在類別的多因素分析
以潛在類別分析結果作為因變量,將基線調查中的一般人口學資料、GAD-2、SSRS和CIPNAT得分作為自變量和協變量,進行多分類Logistic回歸分析。選擇失眠緩慢加重組作為參考類別,自變量賦值方式見表3。結果顯示,相對于失眠緩慢加重組,持續嚴重失眠組的影響因素有年齡、社會支持和焦慮;失眠快速加重組的影響因素為年齡、婚姻狀況、社會支持、焦慮和CIPN的嚴重程度。見表4。

表3 自變量賦值方式

表4 乳腺癌化療病人睡眠軌跡潛在類別的多分類Logistic回歸分析結果
3 討論
3.1 乳腺癌化療病人的睡眠軌跡存在群體異質性

此外,本研究結果顯示,18.4%的病人睡眠處于持續失眠加重,21.5%病人睡眠處于失眠快速加重。該結論與Fleming等[24]對173例乳腺癌病人長達12個月的睡眠調查存在一定的相似性,該調查顯示,23%的病人呈現持續失眠,17%病人出現失眠程度快速加重趨勢,最后有54%病人失眠得到了緩解。但本研究在6個月化療時間內持續失眠加重人數和失眠快速加重人數的比例低于Savard等[25]的研究結果,原因可能在于Savard的調查方式與本研究有所不同,其在圍術期、術后2個月、6個月時跟蹤調查乳腺癌病人的睡眠障礙水平并識別軌跡變化。因此,本研究提示在乳腺癌化療過程中,雖然持續失眠加重人數和失眠快速加重人數所占比例較少,但醫護人員需要及時關注病人的睡眠情況,對于一開始評估結果為失眠嚴重的人群給予盡早干預,同時不能忽視現階段睡眠情況較好但具有潛在快速失眠加重風險的乳腺癌化療病人。
3.2 乳腺癌化療病人睡眠軌跡潛在類別的影響因素
本研究多分類Logistic回歸分析顯示,相對于失眠緩慢加重組,高齡、社會支持水平低和焦慮的病人進入持續嚴重失眠組的概率更大;而高齡、離異、喪偶、社會支持水平低、焦慮和嚴重CIPN的病人進入失眠快速加重組的概率較大。有研究發現,年齡與睡眠困難呈正相關,與絕經前的婦女相比,絕經后的婦女更容易出現睡眠困難,年齡每增加1歲,嚴重睡眠困難的概率就會增加3.2%[26]。但也有研究結果與之相矛盾,Davidson等[27]研究表明,年齡與睡眠障礙呈負相關,年輕的乳腺癌病人睡眠困難風險比老年病人更高,甚至有研究指出乳腺癌女性年齡與睡眠困難之間沒有相關性[28]。本研究發現,高齡的女性病人更容易嚴重失眠,是失眠快速加重和持續嚴重失眠的重要預測因素。因此,需要積極關注高齡女性的失眠情況,特別是絕經之后的女性。
既往研究表明,焦慮是睡眠困難最有力的預測因素,焦慮每增加1個單位,嚴重睡眠困難的概率就會增加4.1%[26],過度的心理壓力容易導致病人大腦皮質過度喚醒,最終形成睡眠剝奪,導致失眠[29],同時睡眠困難會加劇更多情緒不穩定等焦慮癥狀,該結論與本研究結果相同(P<0.001)。婚姻狀況與睡眠障礙的相關性存在爭議。有研究指出,睡眠障礙與婚姻狀況無關[30]。但也有研究說明已婚病人通常有更好的癌癥預后以及更少的心理壓力和更佳的睡眠狀態[31],與本研究結果具有相似之處。原因在于配偶在一定程度上可以起到鼓勵、支持、互相交流、緩解焦慮的重要作用,從而改善失眠狀況,同時配偶可以及時觀察到病人的異常情況,及時干預,控制不良癥狀。
有研究顯示,感知社會支持和睡眠質量呈負相關[32],說明社會支持水平越高,其睡眠質量越好,湯淼[33]研究也同樣表明了主觀支持越高,睡眠障礙的得分越低,與本研究社會支持水平越低的病人,其越容易存在嚴重失眠的結果相似(P<0.05)。因此,應提高乳腺癌化療病人的社會支持能力,使其遇到應激事件時能夠獲得更多的資源來應對,緩解應激環境下的不良刺激,降低對睡眠質量的影響,從而減少失眠的發生。本研究發現存在嚴重CIPN的病人,更容易失眠,其可能原因在于,長期接受神經毒性抗癌藥物(如奧沙利鉑、長春新堿、紫杉醇等)而發生自主神經功能障礙或膀胱泌尿生殖系統功能障礙,誘發夜尿增多等下尿路的不良癥狀,從而影響病人睡眠質量[34]。CIPN癥狀越嚴重提示病人的睡眠質量越差,CIPN是病人睡眠質量差的獨立危險因素[35],與本研究結果相同。提示需要及時評估化療病人的CIPN,采取針對性干預措施減輕CIPN癥狀,從而改善睡眠。
4 小結
本研究通過縱向跟蹤法調查乳腺癌化療病人的睡眠情況,識別出3種潛在類別,分別是持續嚴重失眠組、失眠快速加重組、失眠緩慢加重組,說明乳腺癌化療病人睡眠軌跡存在差異。相對于失眠緩慢加重組,高齡、社會支持水平低和焦慮的病人是持續嚴重失眠組的影響因素;高齡、離異或喪偶、社會支持水平低、焦慮和嚴重CIPN是失眠快速加重組的影響因素。但本研究為單中心研究,樣本量有限,且評估的時間較短;同時,在隨訪過程中由于放棄治療、拒絕調查、轉移其他醫院等原因未完成調查的病人較多,可能存在一定的失訪偏倚。建議后續的研究可延長隨訪時間,增加隨訪項目,觀察乳腺癌化療病人遠期睡眠的變化軌跡。

